Яичники. важнейший женский орган
Содержание:
- Строение яичника
- Диагностика заболеваний яичников
- Патологические причины
- Функции яичников
- Где находятся яичники у женщин? : 1 комментарий
- Общие сведения о яичниках и их локализации
- Лечение
- Функции яичника
- Диагностика
- Яичники во время беременности и после родов
- Строение яичника
- Дискомфорт в области яичников при овуляции
- Ультразвуковое исследование
- Анатомические изменения яичников на протяжении менструального цикла
- Все об УЗИ матки, маточных труб и яичников у женщин
- Почему болит правый яичник
- Методы диагностики
- Симптомы
Строение яичника
Снаружи яичник защищён брюшиной и плотной белочной оболочкой.
Глубже расположен корковый слой, в котором находится огромное число фолликулов, жёлтые и белые тела.
- Фолликул (структурная единица яичника) – это заполненный жидкостью «пузырёк» со зреющей внутри яйцеклеткой. Доминантный фолликул вырабатывает эстрогены.
- Жёлтое тело (фолликул после овуляции) — временная эндокринная структура, синтезирующая гормон прогестерон.
- Белое тело — остаток атрофированного жёлтого тела.
До 90% яичниковых фолликулов подвергаются обратному развитию (атрезии). Лишь немногие проходят полный цикл становления, овулируют и превращаются в жёлтые тела.
В центре яичника находится мозговое вещество. Оно представлено соединительной тканью, пронизано кровеносными сосудами и большим количеством нервных окончаний-рецепторов.
Как устроен яичник
В норме у женщины на протяжении одного менструального цикла развивается и овулирует только один (доминантный) фолликул.
Для чего нужны яичники?Яичник — это женская половая железа смешанной секреции
- Образуют и «выпускают» в маточную трубу зрелые яйцеклетки.
- Синтезируют и секретирует в кровь половые гормоны: эстрогены, гестагены (прогестерон) и, в меньшем количестве, андрогены (тестостерон).
Яичниковый цикл – схема Яичники относятся ко второму уровню женской репродуктивной системы. Они несут гормональную и детородную функцию.
Диагностика заболеваний яичников
Гинекологом проводится сбор анамнеза и пальпация придатков. Если у пациентки образовалась опухоль, то требуется консультация онколога. Не лишней будет гистология и биопсия.
Чтобы проверить, являются ли неприятные симптомы проявлениями патологии, проводятся следующие диагностические мероприятия:
- УЗИ органов тазовой области, в процессе которого детально рассматривают правый и левый придатки,
- КТ,
- Гистероскопия,
- Исследование общего анализа крови, концентрации гормонов в крови и моче,
- Исследование крови на онкологию, включающее:
- иммуноферментный анализ, предназначенный для выявления концентрации сывороточного ингибина,
- анализ, фиксирующий количество в крови мюллеровской ингибирующей субстанции, т. е. гормона, который вырабатывают гранулезные клетки яичников.
Определить наличие злокачественных новообразований можно, проведя специальные исследования:
- двуручное влагалищное и ректовагинальное ощупывание парных органов,
- ультразвуковое исследование с ЦДК,
- УЗИ щитовидной железы, груди и др. органов, выявляющее особенности их структуры,
- РКТ,
- маммография,
- МРТ,
- рентгеноскопия и др.
УЗИ с ЦДК позволяет оценить кровоснабжение яичника, выявить инородное тело (опухоль), поразившее репродуктивную систему. Благодаря этому методу удается рассмотреть структуру парных органов, сделать выводы об отклонениях.
Патологические причины
Не во всех случаях увеличение женских половых желез является физиологическим. Это может быть проявлением различных заболеваний от аппендицита до злокачественных опухолей.
Воспалительные заболевания
Воспаление яичника называется оофоритом, а придатков – аднексит. Заболевания могут вызывать как неспецифические (стрептококк, кишечная палочка), так и специфические (хламидии, трихомонады) микроорганизмы. Воспаление сопровождается повышением общей и ректальной температуры, ознобом, болью внизу живота, ухудшением самочувствия.
Увеличение придатков связано с тем, что при воспалении становится больше приток крови к органу и увеличивается проницаемость сосудов. Развивается отек органа, что проявляется увеличением его размеров. Последствием заболевание может быть образование спаек в малом тазу, которые очень сложно поддаются лечению.
Поликистоз
Синдром поликистозных яичников (СПКЯ) встречается примерно у 20% женщин. Поликистоз проявляется:
- увеличением размеров яичников;
- нарушением менструального цикла (укорочением или удлинением);
- хронической ановуляцией (практически во всех циклах не созревает яйцеклетка);
- бесплодием на фоне ановуляции;
- проявлениями избытка андрогенов.
Увеличение размеров гонад происходит за счет образования кистозных полостей.
Эндокринные заболевания
Чаще всего на яичники влияет патология со стороны щитовидной железы. Недостаточная или избыточная продукция гормонов щитовидки может приводить к увеличению размеров яичника. Другие эндокринные нарушения также приводят к гормональному дисбалансу в организме женщины и влияют на размеры половых желез.
Новообразования
В женских половых железах могут появляться новообразования. Они бывают как доброкачественными, так и злокачественными. Это могут быть различные кистозные образования, узлы, опухоли. Размеры яичников, имеющих новообразование, могут быть увеличены незначительно или быть гигантскими.
Часто опухолевые процессы в малом тазу имеют близкие родственники, то есть заболевание носит наследственный характер. Поэтому женщинам, в чьем роду были такие патологии, следует тщательнее контролировать свое здоровье и чаще ходить к гинекологу.
Новообразование может проявиться в любом возрасте, в том числе и у детей. Существуют врожденные опухоли (тератомы), которые увеличиваются с возрастом пациентки.
Эрозии шейки матки
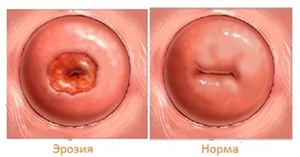 Эрозии, как правило, появляются уже у зрелых женщин, часто после прерывания беременности (аборта) или после родов. Они локализуются на слизистой оболочке шейки матки. Представляют собой дефекты слизистой, т.е. являются открытыми ранами.
Эрозии, как правило, появляются уже у зрелых женщин, часто после прерывания беременности (аборта) или после родов. Они локализуются на слизистой оболочке шейки матки. Представляют собой дефекты слизистой, т.е. являются открытыми ранами.
При попадании на эрозию микроорганизмов развивается местное воспаление. При определенных обстоятельствах (снижение иммунитета) воспаление может распространиться и на яичники. Об увеличении размеров на фоне воспалительных заболеваний рассказано ранее.
Аппендицит
В редких случаях червеобразный отросток может быть расположен в нетипичном месте, а точнее, в малом тазу. При развитии в аппендиксе воспалительного процесса он увеличивается в размерах за счет отека. Воспаленный аппендикс может сдвигать яичник кверху, поэтому при осмотре гинеколог может его прощупать. При остром аппендиците болит низ живота и повышается температура тела.
Яичниковая беременность
Беременность, развивающаяся в яичнике, встречается крайне редко (менее 1% от всех внематочных беременностей).
Яичниковая беременность развивается, если оплодотворение по каким-либо причинам произошло непосредственно в самой железе. Причинами такой патологии могут быть:
- спаечные процессы в малом тазу после воспалительных заболеваний, операций, травм;
- врожденные аномалии развития матки и маточных труб;
- эндометриоз;
- недоразвитие яичника;
- эндокринные нарушения.
Беременность вне матки, как и маточную беременность можно заподозрить по задержке менструации и положительном результате теста на беременность. Однако в отличие от нормальной внематочная беременность опасна для жизни женщины.
Функции яичников
Выработка половых гормонов и яйцеклеток начинается у женщин со времени первой менструации. Эти процессы продолжаются на протяжении всего репродуктивного возраста.
Можно выделить основные функции половых желез:
- Гормональная – выработка женских половых гормонов.
- Генеративная – образование яйцеклеток.
- Вегетативная – формирование первичных и вторичных половых признаков.
Важно! Выработка половых гормонов продолжается на протяжении всего менструального периода.
Развитие этих органов начинается на втором месяце беременности и продолжается до начала менструального периода. Работа желез заключается в подготовке организма женщины к зачатию и вынашиванию плода. Если оплодотворение не происходит, цикл воспроизводится заново. Это продолжается на протяжении всего менструального периода.
Где находятся яичники у женщин? : 1 комментарий
Хирургическая операция по удалению яичников — оофорэктомия — проводится в ходе лечения заболеваний, таких как киста , воспаление яичников, онкологические заболевания, а также в качестве профилактики осложнений от раковых опухолей или в совокупности с удалением матки. Удаление яичников у женщин является биологическим эквивалентом кастрации у мужчин, однако термин кастрация лишь изредка используется в профессиональной литературе для обозначения оофорэктомии у людей.
Яичники у женщин отвечают за выработку женских половых гормонов, а также образование и созревание яйцеклеток. Эти парные железы располагаются в полости малого таза. В зависимости от возраста женщины их размер и структура могут меняться. В репродуктивный период половые железы намного больше в объеме, чем при наступлении менопаузы. Чтобы следить за их здоровьем, рекомендуется регулярно проходить гинекологический осмотр.
Общие сведения о яичниках и их локализации
Почему молодой и неопытной женщине так важно знать, где расположены яичники? Дело в том, что если возникнут первые симптомы, у нее будет возможность быстро определить их источник. Это снизит вероятность осложнений, появится осознание того, с чем приходится бороться
В особенности это относится к молодым девушкам, которые имеют недостаточно информации в этой теме.
Важно донести молодому поколению, насколько полезно и эффективно знать нормальные размеры яичников, потому что при многих заболеваниях их клетки и ткани имеют свойство гипертрофироваться. Другими словами – происходит разрастание, влияющее на то, где будет располагаться один или сразу оба пораженных органа
Место, где находятся яичники, меняется во время заболевания, что вызывает определенные симптомы. В норме для этих органов характерна длина от 20 до 40 мм, а ширина варьируется от 15 до 25 мм. Что касается толщины, она считается нормальной при показателях от 15 до 25 мм. Если врач посчитает нужным, он назначит пациентке пройти диагностическое обследование, чтобы наглядно определить месторасположение и форму придатков.
Например, к признакам смещения относятся:
- тянущая, изредка резкая боль внизу живота,
- спазмы в боку, несвязанные с заболеваниями и изменениями в состоянии кишечника,
- характерно постепенное усиление дискомфорта и неприятных ощущений в животе,
- отек яичников (определить его можно посредством УЗИ).
Являясь парным женским органом, яичник, находящийся в полости малого таза, располагается по обоим бокам от тела матки. В области яичниковой ямки он крепится при помощи нервно-сосудистой связки к внутренней поверхности таза. Фаллопиевы трубы, которые отходят от яичников, соединяют придатки с маткой, объединяя их в одно целое. Если всерьез задаться вопросом, где находятся яичники у женщин, придется изучить информацию из книг по анатомии.
Лечение
Вариант лечения патологи определяется несколькими параметрами. Это:
- текущая форма болезни;
- причины возникновения оофорита;
- присутствующая симптоматика.
Медикаменты
При диагностировании воспаления яичников женщине обязательно назначается медикаментозная терапия.
Антибиотики
Антибиотики относятся к приоритетным лекарственным средствам, которые назначаются женщине при диагностировании воспаления яичников. На выбор медикамента оказывает влияние тип выявленного возбудителя и его чувствительность к активному действующему компоненту.
Дозировка лекарства подбирается с учетом того, что препарат будет обеспечивать необходимую концентрацию антимикробных компонентов в очаге воспаления как можно дольше. Именно поэтому к приему назначаются антибиотики с длительным периодом выведения. В случае тяжелого течения оофорита практикуется одновременный прием нескольких средств.
Воспаление яичников, спровоцированное микробами – стафилококк, энтеробактерии, стрептококки – лечится при помощи Пенициллина и препарата из группы аминогликозидов. При заражении анаэробной микрофлорой используется Метронидазол. В тяжелых случаях препарат вводится внутривенно.
Свечи
Суппозитории используются местно и назначаются в противовоспалительных целях. Лечение свечами рассматривается как вспомогательное.
Необходимый терапевтический эффект обеспечивает использование суппозиториев, в состав которых включены:
- прополис;
- дубовая кора;
- вытяжка из грецкого ореха.
Хирургическое вмешательство
Оперативное вмешательство при оофорите используется редко. Показанием становится отсутствие лечебного результата от назначенной ранее медикаментозной терапии.
Хирургия показана в следующих случаях:
- Тубоовариальный абсцесс (гнойник). Образование заполненной гнойными массами полости в области придатков – прямое показание для проведения срочной операции. В ходе медицинских манипуляций проводится дренирование гноя. И только после этого женщине назначается курс приема антибиотиков. Чаще всего используется лапароскопия, являющаяся малотравматичной процедурой и позволяющая пациентке восстановиться в самые короткие сроки. Открытая полостная операция – хирург выполняет разрез на передней брюшной стенке – рекомендована при наличии спаечной болезни либо большом объеме гнойных масс.
- Перитонит. Воспалительный процесс инфекционного происхождения, местом локализации которого становятся ткани брюшины. Состояние нуждается в строчном хирургическом лечении, поскольку представляет для жизни женщины серьезную опасность.
Как лечить народными средствами
Лечение народными средствами является дополнительным способом и не должно исключать назначенную специалистом медикаментозную схему.
При воспалении яичников могут использоваться:
- настои для внутреннего применения;
- спринцевания.
Настои
Траволечение разрешается практиковать при любой форме недуга.
- Чай из травы тысячелистника. 210 мл бурлящей воды заварить 1 ст.л. сухого продукта. Настоять под крышкой 12 минут, отфильтровать и пить.
- Смешать траву донника, золотника и соцветия белокопытника (каждого взять по 20 г). 1 ст.л. микса положить в термос, заварить крутым кипятком (250 мл). Настоять 70 мин, отфильтровать. Пить по третьей части стакана шесть раз в день полный календарный месяц.
- Листья грушанки (45 г) залить водкой (450 мл). Настоять 14 суток в шкафу без доступа солнечного света. Принимать средство по 40 капель трижды в день.
Спринцевания
При воспалении яичников можно использовать орошения влагалища. Для приготовления составов используются следующие рецепты:
- Нужно смешать соцветия ромашки аптечной (20 г), дубовая кора (10 г), корень лапчатки (10 г), лист крапивы (30 г), спорыш (50 г). 2 ст.л. микса залить водой (1 л), довести до кипения и варить 15 мин. Использовать для санации вагины, а также тампонирования (в случае появления белей).
- Необходимо соединить тысячелистник, шалфей, траву розмарина (каждого по 20 г), дубовую кору (40 г). Полученный состав залить водой (3 л) и прогревать на водяной бане в течение 30 минут. Отфильтровать. Процедуру спринцевания проводить утром и вечером.
- Цвет календулы (3 г) залить кипящей водой (250 мл). Настоять 60 мин, отфильтровать.
Растворы должны быть слабыми по концентрации, чтобы исключить пересушивание слизистой вагины и нарушение местной микрофлоры.
Средняя продолжительность курса – 10 суток при ежедневном применении.
Функции яичника
В фолликуле яичника образуются яйцеклетки, которые в случае оплодотворения дают жизнь новому организму. Образующееся на месте фолликула желтое тело при наступлении беременности выделяет гормон прогестерон, способствующий ее сохранению и вынашиванию плода.
Кроме того, яичники вырабатывают ряд других гормонов – андрогенов и эстрогенов. Андрогены (тестостерон, андростендион) в женском организме выступают как промежуточный продукт перед синтезом эстрогенов (эстрадиол, эстрон).
Эстрогены отвечают за формирование признаков женского организма – наружных и внутренних половых органов, скелета, молочных желез, андрогены отвечают за оволосение лобка и подмышек. Чередование активности прогестерона и эстрогенов влияют на состояние эпителия слизистой оболочки матки и влагалища, определяя цикличность менструаций.
Диагностика
Подозрение на опухоль выявляется при плановых гинекологических осмотрах или жалобах на неприятные ощущения в нижней части живота. Для установления точного диагноза назначаются:
- лабораторные анализы (общий анализ крови, мочи, кровь на онкомаркеры);
- инструментальное обследование (УЗИ, КТ, МРТ, пункция).
Самый доступный и достоверный метод исследования – УЗИ, с его помощью можно отследить положение, размеры, динамику развития.
МРТ или КТ дают послойное изображение патологического органа, ее структуры и содержимого. С помощью пункции можно обнаружить в брюшной полости кровь или жидкость.
Яичники во время беременности и после родов
Все процессы, происходящие в половых железах, меняются во время гестации. В этот период приостанавливается формирование фолликулов, однако объем парных органов увеличивается. До 16 недели срока в одном из придатков находится лютеиновое тело. Постепенно оно регрессирует. Матка увеличивается и отодвигает половые железы, которые выходят за границы малого таза.
Гормональная система в послеродовом периоде перестраивается. Первая менструация у некормящих матерей, как правило, начинается через 6-8 недель после родов. В период лактации месячные либо отсутствуют, либо идут, но начинаются не сразу. У некоторых кормящих женщин менструации приходят в скором времени по завершении послеродового периода.
Яичники после родов «отдыхают». Первые месячные часто не сопровождаются овуляцией. То есть в яичнике не созревает яйцеклетка. Желтое тело отсутствует. Фолликул регрессирует, слизистая оболочка эндометрия распадается и отторгается. Однако со временем менструальная функция возвращается в исходное состояние. Бывает так, что новая беременность наступает на протяжении трех месяцев после родов.
Любые отклонения в состоянии репродуктивной системы могут быть обусловлены психосоматическими причинами.

Строение яичника
Снаружи яичник защищён брюшиной и плотной белочной оболочкой.
Глубже расположен корковый слой, в котором находится огромное число фолликулов, жёлтые и белые тела.
- Фолликул (структурная единица яичника) – это заполненный жидкостью «пузырёк» со зреющей внутри яйцеклеткой. Доминантный фолликул вырабатывает эстрогены.
- Жёлтое тело (фолликул после овуляции) – временная эндокринная структура, синтезирующая гормон прогестерон.
- Белое тело – остаток атрофированного жёлтого тела.
До 90% яичниковых фолликулов подвергаются обратному развитию (атрезии). Лишь немногие проходят полный цикл становления, овулируют и превращаются в жёлтые тела.
В центре яичника находится мозговое вещество. Оно представлено соединительной тканью, пронизано кровеносными сосудами и большим количеством нервных окончаний-рецепторов.
Как устроен яичник
В норме у женщины на протяжении одного менструального цикла развивается и овулирует только один (доминантный) фолликул.
Яичник – это женская половая железа смешанной секреции
Функции яичников:
- Образуют и «выпускают» в маточную трубу зрелые яйцеклетки.
- Синтезируют и секретирует в кровь половые гормоны: эстрогены, гестагены (прогестерон) и, в меньшем количестве, андрогены (тестостерон).
Яичниковый цикл – схема
Яичники относятся ко второму уровню женской репродуктивной системы. Они несут гормональную и детородную функцию.
Дискомфорт в области яичников при овуляции
Как известно, у всех женщин детородного возраста устанавливается свой индивидуальный менструальный цикл. Он состоит из 3 фаз. В каждом периоде менструального цикла женщина может жаловаться на то, что тянут яичники. Овуляция сопровождается болевыми ощущениями довольно часто. Она характеризуется выходом яйцеклетки в брюшную полость. Этот процесс сопровождается изменениями в половых железах. Доминантный фолликул при выходе яйцеклетки разрывается. У некоторых женщин в этом периоде появляются невыраженные тянущие боли в правой или левой паховой области. Неприятные ощущения возникают на той стороне, в которой произошел разрыв фолликула.
Овуляция возникает в середине менструального цикла. Помимо дискомфорта в области яичников, она сопровождается и другими признаками. Среди них – усиление полового влечения, выделение прозрачной густой слизи из влагалища. Овуляция продолжается всего 1 сутки, в этот период вероятность зачать ребенка достигает максимума.
Ультразвуковое исследование
УЗИ матки в период менопаузы назначается, как стандартное обследование органов малого таза и диагностика патологий с симптоматикой, имеющей сходства с климактерическим синдромом.
Ультразвуковой метод исследования дает довольно высокий уровень информативности, является безопасным и не вызывает неприязненности.
Несмотря на то, что климакс является естественным процессом, у большинства представительниц прекрасной половины человечества он способен вызывать ряд неприятной симтоматики и дискомфорта, выражающегося следующим образом:
- нарушение регулярности менструального цикла, вплоть до его прекращения;
- возникновения головокружений и головных болей;
- нарушения сна с развитием бессонниц;
- приступы жара;
- появления сухости в области влагалища;
- частые позывы к мочеиспусканию;
- болезненность при половом акте.
Иногда женщины сами справляются с данными проявлениями, но чаще всего необходима помощь гормонозаместительной терапии. Для оценки состояния половой системы органов женщины проводится ультразвуковое исследование с применением трансвагинального датчика.
В менопаузе норма изменений матки, выявляющаяся при ультразвуковом исследовании, заключается в следующем:
- Повышение эхогенности (или плотности) матки.
- Уменьшается ее переднезадний размер.
- Выраженная атрофия эндометриального слоя.
- Формирование спаек и синехий.
В менопаузальном периоде при ультразвуковом исследовании может выявляться и наличие жидкости в маточной полости. Это иногда воспринимается специалистами, как развитие полипа либо гиперплазии эндометриального слоя, хотя на самом деле это не так.
Образование этой жидкости в норме может являться следствием процесса зарастания цервикального канала, связанного со старением женского организма. Но такое состояние требует обязательного дополнительного метода исследования путем гистероскопии, которая поможет с более точной вероятностью оценить доброкачественность происходящих процессов.
Диагностическое обследование с применением ультразвукового исследования органов малого таза имеет большое значение для жизни женщины, так как помогает выявлять серьезные патологии на первоначальных стадиях развития.
Особенно, учитывая тот факт, что зрелые дамы в большей степени подвержены таким патологическим изменениям матки, как ее увеличение в ходе развития онкологии в климактерическом периоде. Процесс увеличения онкологической опухоли является вялотекущим и не вызывает определенной симптоматики. А появление маточного кровотечения и болезненность в нижней части живота наблюдаются на более поздних сроках болезни.
Поэтому так необходимо не игнорировать своевременное прохождение УЗИ, которое поможет выявить и своевременно начать соответствующее лечение.
О чем свидетельствуют кальцинаты?
Помимо всего прочего, иногда при ультразвуковом исследовании, специалисты отмечают наличие кальцинатов в полости матки. И, следовательно, всех представительниц прекрасной половины человечества интересуют вопросы о том, что это такое, что происходит с маткой при их нахождении в ней?
Практически все специалисты гинекологического профиля наличие кальцинатов в маточной полости не выделяют в отдельное заболевание, а считают его следствием хронического течения воспалительного процесса, такого, как сальпингит.
Сами по себе кальцинаты – это отложения соли кальция, которые локализуются в определенном месте маточной полости. Обычно это происходит в области ранее полученных травм, например, после осложненного родового процесса. Также эти отложения могут образоваться в месте локализации фиброматозных узлов.
Более точную клиническую картину можно получить только после гистероскопии, на основании полученных результатов которой разрабатывается дальнейшая схема лечения и предупреждения новых образований кальцинатов.
Анатомические изменения яичников на протяжении менструального цикла
Результаты узи яичников у женщин во многом зависят от того, в какой день цикла проводится исследование.
- 5-7 день – ранняя фолликулярная фаза. В этот период на узи должно быть видно белочную капсулу, окруженную фолликулами. Как уже говорилось, количество этих самых фолликул может быть разным, но их размер более-менее стандартный – около 6 мм.
- 10 день – средняя фолликулярная фаза. В это время уже заметно доминантный фолликул, который выделяется на фоне других, вырастая до 15 мм.
- 14 день – поздняя фолликулярная фаза. Рост доминантного фолликула происходит особенно интенсивно и может достигать нескольких миллиметров за день.
Как только фолликул увеличиться до 18 мм, начнется овуляция. Фолликулярная капсула лопнет и освободит созревшую яйцеклетку. Теперь на ее месте начинает развиваться так называемое «желтое тело», главная задача которого – блокировать развитие других фолликулов.
- 15 день – ранняя лютеиновая фаза, размер желтого тела – 15-20 мм.
- 20 день – средняя фаза. Новообразовавшееся тело активно растет и достигает 2,5-2,7 см. в диаметре.
- 27 день – поздняя фаза. Желтое тело угасает, уменьшается до одного сантиметра, а с наступлением менструации и вовсе исчезает.
Все об УЗИ матки, маточных труб и яичников у женщин
УЗИ органов малого таза у женщин: толкование результатов и возможные отклонения
УЗИ матки — это один из наиболее распространенных методов исследования матки, который позволяет определить ее размеры, форму, структуру и аномалии развития. Как правило, на УЗИ матки врач также оценивает размеры, структуру и форму придатков матки. УЗИ органов малого таза у женщин используется для диагностики многих гинекологических заболеваний, причин бесплодия.
УЗИ матки рекомендуется пройти женщинам, у которых имеются симптомы заболеваний женской половой сферы: нерегулярный менструальный цикл, длительные, очень болезненные менструации, тянущие боли в низу живота во время или перед менструацией, бесплодие, маточные кровотечения вне менструального цикла и др. Кроме того, УЗИ матки назначают при подозрении на беременность. УЗИ матки это наиболее точный метод диагностики беременности.
Подготовка к УЗИ матки
УЗИ матки производится при наполненном мочевом пузыре, поэтому за несколько часов до исследования рекомендуется выпить 1-1,5л воды.
Почему болит правый яичник
Чувствуя боль внизу живота, женщине тяжело определить ее причину. Ощущения могут перемещаться по брюшной полости, отдавая в спину, иметь разную интенсивность.
Патологии яичников проявляются болевым синдромом в нижней части живота, как правило, с одной стороны. Характер ощущений может быть острый, колющий, режущий, ноющий, тянущий.
При определении причин боли необходимо обратить внимание на возраст, образ жизни женщины:
- часто такое явление наблюдается у девушек еще не достигших полового созревания;
- правый придаток может болеть перед месячными;
- иногда появляется дискомфорт сразу же после менструации из-за процесса созревания фолликула и его выхода в брюшную полость;
- возможны боли после совершения полового акта через неудобную позу или недостаточность увлажнения влагалища;
- боль во время беременности может указывать на внематочное оплодотворение;
- в список причин входит также наличие воспалительных или инфекционных процессов в придатках.
Кроме того, стоит отметить факторы:
- развития кисты или опухоли и оказание давления на другие органы и системы;
- перекручивание ножки яичника или опухоли;
- кровоизлияние в орган из-за разрыва придатка;
- существует ряд пациенток, у которых боли в яичнике возникают благодаря психологическим причинам – затянувшемуся депрессивному состоянию, стрессовым ситуациям;
К воспалительным заболеваниям придатков относятся:
- оофорит – характеризуется периодическими болями внизу живота и в поясничной области;
Киста или поликистоз — частая причина боли в яичниках у женщин
- аднексит – проявляется острым болевым синдромом в нижней части живота и пояснице;
- перекручивание ножки кисты или ее разрыв – дает пронзительную режущую боль, состояние общей интоксикации организма (лихорадку, понос, слабость, рвоту).
Женские половые придатки находятся глубоко в полости малого таза по бокам от матки с отклонением от нее назад. Один конец яичника соединяется с маткой через связки, другой — фаллопиевой трубой. В связках располагаются сосудистые и нервные волокна, питающие орган. Размещаются яичники на передней стенке брюшной полости над паховыми складками. В этих местах и чувствуется болевой синдром.
Характерными особенностями синдрома считаются:
- локализация в надлобковой части, может чувствоваться отдача в поясницу, пах и ягодицы;
- появление боли, как правило, с одной стороны (левой или правой) от пупка;
- возможно постепенное нарастание ощущений;
- непостоянство дискомфорта;
- для состояния не характерен поиск удобной позы для его облегчения.
Методы диагностики
Определить течение процесса можно самостоятельно или с помощью гинеколога. Это возможно как по внешним признакам, так и при лабораторной диагностике.
Внешние признаки
Проверить работу яичников самостоятельно можно несколькими способами. Они не требуют консультации врача:
- Аптечный тест на овуляцию. Обладает высокой точностью, реагирует на выброс в кровь лютеинизирующего гормона. Не гарантирует стопроцентный выход яйцеклетки, так как повышение уровня ЛГ не всегда провоцирует разрыв фолликула. Данный метод информативен для женщин, не имеющих проблем с периодом овуляции.
- График базальной температуры. Температура в прямой кишке меняется на протяжении всего цикла. Измерения нужно проводить в утренние часы, в одно и то же время, не вставая с постели. В момент разрыва фолликула температура становится минимальной. При успешном течении процесса она возрастает во второй фазе цикла. Наступление беременности можно определить по отсутствию уменьшения значений и последующей задержке менструации. Метод составления графика базальной температуры и записи симптомов собственного состояния считается одним из наиболее точных домашних способов определения овуляции. С его помощью можно выявить и другие нарушения менструального цикла – недостаточность фаз, гормональный сбой и т.д.
- Эластичность слизи шейки матки. Чаще метод проводится в условиях стационара, но подходит и для домашнего использования. Для его проведения влагалищные выделения растягиваются с помощью специального гинекологического пинцета – корнцанга – или обычного. Во время овуляции слизь способна растягиваться до 8-12 см, тогда как в другие промежутки цикла – не более 6 см.
Данные способы необходимо использовать на протяжении нескольких циклов. После такого изучения собственного организма определить смену фаз становится легче.
Лабораторные методы
Для выявления некоторых признаков приближающейся овуляции необходимо посетить врача. Женщине нужно пройти гинекологический осмотр и сдать анализ крови:
- Симптом зрачка. Проводится при осмотре с помощью влагалищного зеркала на гинекологическом кресле. Момент наступления овуляции можно определить по расширению цервикального канала и наличию прозрачных выделений около него. Внешне это схоже со зрачком глаза. Метод не отличается высокой точностью.
- Кариопикнотический индекс. Для его проведения нужен забор мазка. В полученном биоматериале определяется соотношение клеток с пикнотическими ядрами к клеткам поверхностного эпителия. Концентрация первых резко увеличивается в момент выхода яйцеклетки. Для повышения точности исследование необходимо проводить каждые 2-3 дня примерно с 10 дня цикла.
- Анализ крови на гормональный фон. Помогает определить скорость роста эстрогенов и момент выброса лютеинизирующего гормона. При последующем увеличении прогестерона считается, что овуляция прошла успешно. За один цикл нужно провести как минимум 2 таких лабораторных исследования.
Ультразвуковая диагностика
Для контроля роста фолликулов и последующего их разрыва необходима фолликулометрия. Это исследование нужно проводить каждые 2-3 дня, начиная с 5 дня менструального цикла. При первой фолликулометрии проводится полноценное УЗИ с замерами размеров всех органов и оценкой прочих параметров. При последующей ультразвуковой диагностике измеряется только диаметр растущих фолликулов. Исследование проводят повторно после выхода яйцеклетки – образовавшееся желтое тело подтверждает нормальное течение овуляторного процесса.
Данный способ отличается высокой информативностью и помогает выявить сопутствующие патологии половых органов. С его помощью определяется, в каком яичнике созреет яйцеклетка, день разрыва фолликула, количество зрелых пузырьков. УЗИ считается оптимальным диагностическим способом из-за возможности выявления ошибок в других методах:
- рост базальной температуры при наличии персистирующего фолликула,
- отсутствие зачатия в связи с малой толщиной эндометрия на фоне нормального течения овуляторного процесса,
- ложноположительный результат аптечных тестов на овуляцию,
- график базальной температуры со значениями, не соответствующими фазе цикла.
Симптомы
Даже при первичном поликистозе первая менструация у девушек может начинаться вовремя. Но спустя два и более года цикл остается нерегулярным, менструации отсутствуют по несколько месяцев. У женщин репродуктивного возраста месячные также нерегулярные или вообще отсутствуют. Редкие менструальные кровотечения часто сопровождаются болезненностью и обильным маточным кровотечением, которое возникает из-за чрезмерного разрастания эндометрия.
Симптомы поликистоза:
- Нерегулярный цикл или отсутствие менструаций (аменорея);
- Ожирение. Состояние, когда жир накапливается только в абдоминальной области, более тяжелое и опасное, чем у пациенток с равномерным распределением жира.
- Чрезмерная выработка кожного сала, угревая сыпь.
- Чрезмерное оволосение, волосы могут расти в области молочных желез.
- Облысение по мужскому типу.
- Температура тела повышена на протяжении всего месячного цикла.
- Тянущие боли внизу живота.
- Невозможность зачатия или постоянные выкидыши.
Признаки поликистоза яичников
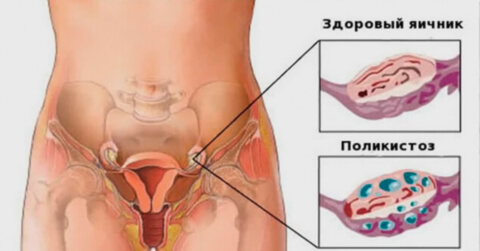
Если у девушки наблюдается позднее начало менструации, нерегулярный цикл, мужской тип фигуры, чрезмерная худоба или полнота — гинеколог может предполагать наличие первичного синдрома поликистозных яичников, и назначить дополнительное обследование.
Диагноз «синдром поликистозных яичников» гинеколог может поставить, если у пациентки присутствуют хотя два из трех признаков:
- Наблюдается дисфункция яичников, на которую указывают отсутствие овуляции, менструации, длительное бесплодие.
- Повышенная выработка мужских половых гормонов (на это указывают избыточный рост волос, активность сальных желез).
- Изменение размеров и структуры яичников, подтвержденное с помощью УЗИ, диагностической лапароскопии.







