Факторы развития инфекции мочевыводящих путей: диагностика и лечение
Содержание:
- Диагностика ИМП у детей
- Патологоанатомические изменения
- Диагностика определения заболеваний
- Классификация
- Лечение
- Профилактика инфекций мочевыводящих путей
- Симптомы и признаки инфекций мочевыводящих путей у детей
- Лечение инфекций мочевыводящих путей у детей
- Результаты показателей общего анализа мочи у детей при инфекции мочевыводящих путей
Диагностика ИМП у детей
Немедленно обратитесь к врачу, если у вашего ребенка есть симптомы, связанные с ИМП. Чтобы поставить точный диагноз, врач должен сдать анализ мочи. Образец можно использовать для:
- Urinalysis. Мочу исследуют с помощью специальной тест-полоски для выявления признаков инфекции, таких как кровь и лейкоциты. Кроме того, можно использовать микроскоп для исследования образца на наличие бактерий или гноя.
- Посев мочи. Этот лабораторный тест обычно занимает от 24 до 48 часов. Образец анализируется для определения типа бактерий, вызывающих ИМП, их количества и соответствующего лечения антибиотиками.
Сбор чистой мочи может стать проблемой для детей, не приученных к туалету. Пригодный для использования образец невозможно получить из влажного подгузника. Врач вашего ребенка может использовать один из следующих методов, чтобы взять образец мочи вашего ребенка:
- Пакет для сбора мочи. Пластиковый пакет наклеивается на гениталии вашего ребенка для сбора мочи.
- Катетеризованный сбор мочи. Катетер вводится в кончик пениса мальчика или в уретру девочки и в мочевой пузырь для сбора мочи. Это наиболее точный метод.
Дополнительные тесты
Ваш врач может порекомендовать дополнительные диагностические тесты, чтобы определить, вызван ли источник ИМП аномальными мочевыводящими путями. Если у вашего ребенка инфекция почек, также могут потребоваться анализы для выявления повреждения почек. Могут использоваться следующие визуализационные тесты:
- УЗИ почек и мочевого пузыря
- цистоуретрограмма мочеиспускания (ЦУГМ)
- сканирование почек ядерной медицины (DMSA)
- КТ или МРТ почек и мочевого пузыря
VCUG — это рентген, который делают, когда мочевой пузырь вашего ребенка полон. Врач введет контрастный краситель в мочевой пузырь, а затем попросит ребенка помочиться — обычно через катетер — чтобы понаблюдать за тем, как моча выходит из организма. Этот тест может помочь обнаружить любые структурные аномалии, которые могут вызывать ИМП, а также выявить пузырно-мочеточниковый рефлюкс.
DMSA — это ядерный тест, при котором снимки почек делаются после внутривенной (IV) инъекции радиоактивного материала, называемого изотопом.
Анализы могут быть сделаны, когда у вашего ребенка есть инфекция. Часто их проводят через несколько недель или месяцев после лечения, чтобы определить, есть ли какие-либо повреждения от инфекции.
Патологоанатомические изменения
Септически колеблющаяся температура – выражение ренальной бактериемии, вызванной пиело- или тубовенозным рефлюксом. Доказательством этого служат некрозы, развившиеся вследствие инфарктов, как и субкапсулярные отдельные или сгруппированные абсцессы коркового слоя. Если инфекция быстро распространяется пиеловенозным, пиелотубулярным и тубовенозным путем, появляются многочисленные абсцессы в корковом слое и сердцевине почки, под капсулой, и развивается картина пиелогенного апостематозного нефрита, называемого еще тотальной флегмоной почки.
Такое острое течение – редкое явление; с улучшением оттока мочи многие начальные изменения быстро проходят. Если инфекция не очень острая, она переходит в хроническую стадию. При глубоко проникшем воспалении в стенках лоханки развивается соединительная ткань, и она теряет свою эластичность. Гнойные очаги в паренхиме почки излечиваются с образованием рубцов, образующих большие или меньшие углубления на поверхности почки. При повреждении больших участков паренхимы почки развивается картина пиелонефротичной сморщенной почки. В зависимости от степени дальнейшего развития процесса, патологические изменения могут довести до превращения почки в гнойный мешок – пионефроз или уропионефроз.
Изменения, вызывающие гнойное воспаление в лоханке, мочеточнике и мочевом пузыре, различны. Так, например, они могут быть локализованы только в мочевом пузыре или его шейке, главным образом, при восходящей инфекции у девочек. В других случаях инфекция поражает, главным образом, лоханку, или все выводящие пути.
Воспалительный процесс может быть ограниченным или диффузным и может принимать различные формы.
Диагностика определения заболеваний
Необходимо провести ряд серьезных обследований. Тяжесть и остроту выясняют с помощью анализа крови. В нем отражается содержание лейкоцитов и уровень острофазных белков. Основой выступает бактериологический посев мочи. С его помощью подтвердят степень бактериурии, восприимчивость к антибиотикам.
Дополнительно назначают пробы мочи на микоплазмы, уреплазму, хламидии. Необходимо сделать УЗИ почек, мочевого пузыря, сосудов. На снимке просматриваются аномалии органов мочевой системы и нарушение оттока мочи. При частых обострениях ребенку в период ремиссии делают урографию с использованием контрастного вещества. Подтвердить повреждение паренхимы почки поможет статическая и динамическая сцинтиграфия.
Клинические рекомендации при инфекции мочевыводящих путей у детей предоставляет педиатр, нефролог, уролог и гинеколог. Специалисты назначают исследования по Зимницкому и Нечипоренко. В крови признаки воспаления проявляются повышенным СО, лейкоцитозом, альфа-глобулинами. При специфической инфекции берут пробу ПЦР.
Классификация
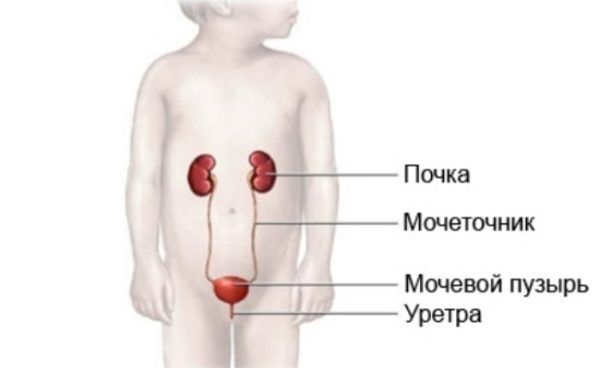
Инфекция мочевыделительных органов – это собирательное название всех инфекционных патологий в одном или нескольких отделах системы мочевыделения, которые имеют или не имеют признаков воспаления.
Поэтому очень важно производить анализ мочи как можно регулярнее, чтобы своевременно выявить наличие и рост патогенных микроорганизмов
- Воспалительный процесс в почках и чашечно-лоханочном отделе, он именуется пиелонефритом.
- Поражение мочеточников – уретерит.
- Когда поражен мочевой пузырь. Эта болезнь называется циститом.
- А вот если воспалилась уретра, то ставится диагноз уретрит.
Если были выявлены уретерит и пиелонефрит, то можно говорить о воспалении в верхней части мочевыделительной системы, при цистите и уретрите воспаляется нижний отдел.
По существующим признакам инфекции:
- Бессимптомное течение.
- Симптоматическое проявление.
При симптоматическом течении болезнь проявляется ярко и указывает на явное присутствие воспалительного процесса.
Классификация по видам микроорганизмов-возбудителей:
- Вирусное течение.
- Бактериальные инфекции.
- Грибковые заболевания.
Лечение
При выраженных симптомах интоксикации, высокой температуре обязательно соблюдение постельного режима. Из диеты ребёнка исключаются все высоко экстрактивные продукты: копченое, соленое, жареное, острое. Пища должна быть приготовлена на пару или же путём варки. Питьевой режим расширяют на 50% по сравнению с возрастной нормой. Рекомендовано употребление щелочных напитков: негазированной минеральной воды «Смирновской», «Ессентуки 20», грушевого сока, компота из кураги.
При незначительной лейкоцитурии (незначительном увеличении уровня лейкоцитов в моче) и отсутствии значимой бактериурии (число бактериальных микроорганизмов менее 100 000 в 1 мл мочи) возможна нормализация состояния ребенка без применения антибактериальных препаратов. В таком случае ему назначаются уросептики (например, фурагин, фурамаг, нитрофурантоин), лекарственные препараты растительного происхождения, санирующие органы мочевыделительной системы (канефрон, цистон).
При выраженной лейкоцитурии, бактериурии в 3–4 креста, нарушенном общем состоянии ребёнка (слабости, высокой лихорадке) ему требуется лечение в условиях стационара. Возможно проведение инфузионной терапии. До получения результатов посева мочи на возбудителя и определения чувствительности его к антибиотикам ребёнку обязательно назначаются антибактериальные препараты широкого спектра действия (защищенные пенициллины: амоксиклав, амоксициллин, аугментин; цефалоспорины 3–4 поколения: цефотаксим, цефтриаксон,цефоперазон; аминогликозиды: гентамицин, нетромицин, амикацин; реже макролиды). Антибиотики назначаются сроком на 10–14 дней с параллельной санацией очага инфекции уросептиками, которые при лечении мочеполовой инфекции у детей применяются длительно, обычно в течение 3–4 недель.
Для устранения болезненности при мочеиспускании больному на начальных этапах терапии могут быть рекомендованы спазмолитики (но-шпа, спазмалгон). На протяжении всего лечения целесообразен приём специализированных фиточаев (например, «Урофлюкс»), а также растительных лекарственных сборов.
Если развитию ИМВП способствовала определенная анатомическая аномалия (например, сужение устья одного из мочеточников), то необходима её хирургическая коррекция. В подобных ситуациях проведение частых курсов консервативной терапии является нецелесообразным, а развитие рецидивов (повторного появления симптоматики) в последующем становится неизбежным.
Рекомендации родителям, чьи дети страдают ИМВП:
- прививать ребенку необходимые гигиенические навыки;
- проводить общее укрепление организма: больше времени уделять прогулкам на свежем воздухе, закаливанию.
- проходить регулярное диспансерное (профилактическое) обследование, предписанное лечащим врачом, с обязательной сдачей лабораторных анализов;
- курсовой приём поливитаминов дважды в год (весной и осенью);
- своевременная терапия заболеваний кишечника, в т. ч. обязательное лечение и профилактика гельминтозов (глистной инвазии);
- избегать переохлаждений;
- не допускать появления опрелостей наружных половых органов и паховых складок у детей младшего возраста;
- проводить периодический «инструктаж» девочек старшего возраста о возможных неблагоприятных последствиях беспорядочной половой жизни;
- проводить периодическую противорецидивную терапию, обычно 2–3 раза в год строго по рекомендациям лечащего врача.
Инфекция мочеполовой системы — часто встречающаяся патология у детей, но при своевременном и корректном лечении она хорошо поддается терапии современными лекарственными средствами. У некоторых больных, перенесших в детстве ИМВП, в дальнейшей жизни симптомы заболевания больше никогда не повторяются. В некоторых же случаях, инфекция приобретает хронический характер и при малейшей провокации (несоблюдении должной гигиены, переохлаждении, снижении иммунитета в осенне-зимний период) вновь обостряется.
Профилактика ИМВП
Советуем почитать: Лейкоциты в моче ребенка: учимся понимать результаты анализов
Автор
Дарья Базажи
Педиатр
Получила высшее медицинское образование и работает по специальности «педиатр». Замужем, воспитывает двоих детей. Все статьи автора
Мне нравится!
Профилактика инфекций мочевыводящих путей
Основные профилактические меры
Советы по снижению риска инфекции мочевыводящих путей
Пейте достаточное количество воды. Наши источники рекомендуют пить 6-8 стаканов воды или другие различные напитки (соки, бульоны, чай и т. д.) в день. Однако эти показатели (6-8 стаканов) не являются точными научными данными. Клюквенный сок является отличной альтернативой чистой воде, так как предотвращает размножение бактерий в стенках мочевыводящих путей. Также, здоровый взрослый человек должен выделять от ½ до 2 литров мочи в день.
Не сдерживайте желание помочиться, удержание мочи в мочевом пузыре — способствует размножению бактерий.
Лечите нарушения пищеварительного тракта, особенно запоров, которые способствуют циститу, потому что бактерии задерживаются в прямой кишке и размножаются.
Рекомендации для женщин
Лучший способ предотвратить инфекцию мочевыводящих путей для девочек и женщин — это всегда протирать туалетной бумагой интимные места спереди назад после дефекации или после мочеиспускания.
Всегда сразу после полового акта секса желательно помочится.
Ежедневно мойте анальную и влагалищную зоны. Однако слишком «агрессивно» подмываться не рекомендуется, поскольку могут ослабеть слизистые оболочки.
По возможности избегайте использования дезодорирующих средств (интимной парфюмерии) в области половых органов и масел для ванн или муссов, которые могут раздражать слизистую оболочку мочеиспускательного канала. Вызывая симптомы похожие на инфекции мочевыводящих путей.
Всегда используйте презервативы с лубрикантами, которые меньше раздражают половые органы. И не стесняйтесь добавлять смазочный гель.
Во время секса, в случае сухости влагалища, используйте водорастворимую смазку, чтобы избежать раздражения.
В случае частых инфекций, вызванных применением диафрагмы, целесообразно поменять метод контрацепции.
Рекомендации для мужчин
Профилактику инфекций мочевыводящих путей у мужчин проводить труднее
Важно пить достаточное количество жидкостей, чтобы поддерживать опорожнение мочевого пузыря, и при необходимости лечить заболевания предстательной железы.
Кроме того, уретрит, возникающий в результате инфекций, передаваемых половым путем, можно предотвратить, используя презервативы во время полового акта с партнером или партнершей. Воспаление мочеиспускательного канала часто встречается у мужчин, у которых развивается гонорея или хламидиоз, вследствие незащищенного секса.
Меры по предотвращению осложненийЛечение инфекций мочевого пузыря антибиотиками предотвращает пиелонефрит, гораздо более серьезную болезнь.Важно не лечиться самостоятельно, например, принимая оставшиеся антибиотики от предыдущего лечения
Злоупотребление антибиотиками без соблюдения предписаний врача может осложнить лечение цистита и ухудшить ситуацию.
Меры по предотвращению рецидивовРецидивирующие инфекции мочевыводящих путей очень распространены среди женщин. В дополнение к упомянутым выше профилактическим мероприятиям эффективными также могут быть лекарства или народные средства, в частности клюквенный сок.Профилактика с помощью лекарств
Некоторым пациентам, у которых часто возникают инфекции мочевыводящих путей (более чем 2-х раз каждые 6 месяцев), могут быть назначены антибиотики в качестве профилактического средства с низкой дозировкой в течение нескольких месяцев. То же самое поможет и мужчинам, у которых хронические заболевания простаты, повышающие риск инфекции мочевых путей.
Например, врач может назначать приём антибиотиков ежедневно в течение нескольких месяцев или после каждого полового акта, чтобы предотвратить рецидив и позволить иммунной системе восстановить контроль. Речь идет о профилактической антибиотикотерапии.
Профилактика клюквенным соком
Как показали результаты некоторых исследований, регулярное употребление клюквенного сока снижает риск рецидивирующих инфекций мочевыводящих путей у женщин.
Клюква уже давно используется для профилактики инфекций мочевыводящих путей. Исследования опубликованные в 2008-2009 годах на сайте www.ncbi.nlm.nih.gov тут и тут) показывали, что потребление клюквенного сока (или в виде сухого экстракта) снижает частоту рецидивов.
Согласно исследованиям уровень рецидивов среди молодых женщин снижается на 35% за 1 год. Однако профилактическая эффективность клюквенного сока менее очевидна у детей, пожилых людей и пациентов с неврологическими заболеваниями.
Пейте 250-500 мл клюквенного сока в день или принимайте дважды в день от 300 мг до 400 мг экстракта в виде капсул или таблеток. Свежие или замороженные фрукты также можно употреблять в количестве от 125 мл до 250 мл в день.
Симптомы и признаки инфекций мочевыводящих путей у детей
У новорожденных симптомы ИМП неспецифичны и включают плохой аппетит, диарею, нарушение аппетита, рвоту, умеренную желтуху, вялость, лихорадку и гипотермию.
У младенцев и малышей могут также возникать общие симптомы, такие как лихорадка, диспепсия или зловонная моча.
У детей старше 2 лет обычно развиваются классические симптомы цистита или пиелонефрита. К ним относятся дизурия, частое мочеиспускание, задержка мочеиспускания, зловонный запах мочи, энурез. Для пиелонефрита характерны лихорадка, озноб.
На возможные аномалии строения мочевых путей могут указывать увеличение почек, объемные образования в забрюшинном пространстве, дефект отверстия уретры, пороки развития поясничного отдела позвоночника. Слабая струя мочи может быть единственным признаком обструкции мочевых путей или нейрогенного мочевого пузыря.
Признаки пиелонефрита
Новорожденные:
- потеря массы тела вследствие отказа от кормления;
- рвота и понос;
- бледно-серая кожа;
- желтуха;
- гипер- и гипотермия;
- часто сепсис.
Грудные дети, маленькие дети до 3-го года жизни:
- лихорадка;
- боли в животе, тошнота и рвота;
- нарушения пищеварения с потерей массы тела;
- зловонная моча.
Дети старшего возраста:
- рвота;
- потеря аппетита;
- боли в животе и области почек;
- зловонная моча.
Лабораторные изменения:
- существенная бактериурия и лейкоцитурия;
- повышение уровня СРВ;
- увеличение СОЭ;
- у новорожденных и грудных детей возможна гипонатриемия и гиперкалиемия.
Признаки цистоуретрита:
- жжение при мочеиспускании;
- дизурия, поллакиурия;
- недержание с императивными позывами;
- боли в животе;
- как правило, лихорадка и системные признаки воспаления отсутствуют.
Особые формы
- Бессимптомная инфекция мочевых путей: бактериурия с возможной лейкоцитурией без клинических симптомов, заболевание обнаруживают случайно, преимущественно у девочек в возрасте 6-14 лет.
- Осложненный (вторичный) пиелонефрит при обструкции мочевых путей, например, при стенозе мочеточника или устья мочеточника.
Соответственно, после первого эпизода пиелонефрита обязательная диагностика: ультразвуковое исследование и микционная цистоуретрограмма, при необходимости — дальнейшая диагностика.
Лечение инфекций мочевыводящих путей у детей
После получения результатов комплексной диагностики врачи принимают решение о схеме лечения инфекции мочевыводящих путей у ребенка. Оно может включать в себя медикаментозную терапию или хирургическое вмешательство. В первую очередь учитывается возраст ребенка и степень тяжести заболевания.
Для медикаментозной терапии инфекций мочевыводящих путей чаще всего применяют антибактериальные препараты. Как правило, назначают антибиотики широкого спектра действия. Для пациентов до 3 лет их используют в форме сиропа, в старшем возрасте — преимущественно в таблетках.
Дозировку врач подбирает, исходя из веса малыша. Длительность приема составляет в среднем 7-10 дней. При необходимости курс могут продлить до 2 недель
Эти препараты очень важно пить полным курсом, чтобы предотвратить рецидив и полностью убить патогенную микрофлору
При наличии других симптомов возможно применение жаропонижающих средств и уросептиков. которые помогают выводить скопившуюся мочу. Во время антибиотикотерапии назначают пробиотики для сохранения нормальной микрофлоры кишечника. Также рекомендуется принимать витамины для укрепления иммунитета.
Обязательным условием при инфекции мочевыводящих путей является правильный питьевой режим. Для того чтобы бактерии быстрее выводились с мочой, ребенку следует давать как можно больше пить. При этом нужно внимательно следить за количеством выводимой урины: если объем менее 50 мл, то может потребоваться установка катетера.
Также ребенка можно лечить с помощью народных средств. После купирования общей симптоматики показаны теплые ванны с отварами лекарственных растений (зверобой, ромашка и др.).
Обязательно необходимо скорректировать рацион ребенка: исключить все острое, жареное, жирное или соленое. Для нормализации работы кишечника рекомендуются молочные продукты.
Среди методов физиотерапии нужно выделить электрофорез, УВЧ, аппликации из парафина и т. д. О целесообразности применения таких процедур принимает решение исключительно лечащий врач.
Важно помнить, что несвоевременно лечение приводит к таким осложнениям, как хронический цистит или пиелонефрит. В таком случае у ребенка случаются периодические фазы обострения, которые тоже требуют приема антибактериальных препаратов и уросептиков
В тяжелых случаях показано проведение хирургического вмешательства. Чаще всего оно проводится при наличии врожденных патологий, которые и провоцируют развитие ИМВП. У детей операции проводят лапароскопическим методом.
Он является малотравматичным, уже на 3-4-й день малыша отпускают домой
В период реабилитации очень важно следить за тем, чтобы в раны не попадала инфекция
В целом при острой стадии инфекционного заболевания благодаря сегодняшней фармацевтике вылечить его можно с помощью медикаментов. Для подбора эффективного препарата необходимо учитывать результаты бактериологического анализа урины.
Результаты показателей общего анализа мочи у детей при инфекции мочевыводящих путей
Одним из основных методов лабораторного обследования, позволяющих подтвердить инфекционный или иной патологический процесс в почках, является общий анализ мочи. Порой родители, приходя на прием, сетуют на трудности сбора материала для анализа, особенно у девочек.
Попробуем выяснить, действительно ли так важен и нужен этот нехитрый, на первый взгляд, анализ и что мы можем с его помощью увидеть.
При выявлении инфекций мочевыводящих путей общий анализ мочи предусматривает определение цвета, относительной плотности, реакции мочи, белка, сахара, соли. Проводится также исследование осадка; с определением количества эритроцитов (красных кровяных клеток), лейкоцитов (белых кровяных клеток) и других элементов, а также бактерий.
Прежде всего, при диагностике воспалений мочевыводящих путей у детей врач может определить, выполняют ли почки свою функцию, т. е. способны ли они в достаточной мере фильтровать вредные для организма продукты обмена и, наоборот, не выводят ли они нужные полезные вещества. Об этом говорит плотность или удельный вес мочи. Чем больше растворенных в моче веществ, тем выше плотность, и наоборот. У малышей до года этот показатель может колебаться от 1002 до 1017 в течение суток в зависимости от времени кормления и приема жидкости. Постоянно низкое значение цифр удельного веса может потребовать выполнения дополнительных проб для оценки функции почек. Наличие в общем анализе мочи у детей белка и сахара может быть сигналом как несостоятельности процесса фильтрации в почках, так и заболеваний внутренних органов, например, сахарного диабета (нарушения усвоения сахара в крови), который сопровождается повышенным выведением глюкозы с мочой.
Такой показатель анализа мочи у детей, как изменение цвета от соломенно-желтого или почти прозрачного (у малышей до 1 года) до темно-желтого может говорить о неполадках с печенью. Часто родители дают малышам различные лекарственные средства, но о дозе при этом забывают или не знают ее. Высокая доза, например, всеми любимого парацетамола может приводить к поражению тканей печени и, как следствие, к окраске мочи в темно-желтый и даже бурый цвет. Розовый и другие необычные цвета могут встречаться при других заболеваниях.
Наличие в анализе мочи эритроцитов (красных кровяных телец) возможно не более трех, и в единичных (не в нескольких подряд) анализах . Для некоторых наследственных заболеваний характерно наличие эритроцитов в моче.
Но самое главное — анализ мочи при диагностике инфекций мочевыводящих путей информирует врача о возможном наличии заболевания, что подтверждается увеличением количества лейкоцитов (более 8 у девочек и более 5 у мальчиков).
Некоторые родители недоумевают: «Как, почему? Малыша ничего не беспокоит, он улыбается, не плачет, хорошо ест». В этом-то и вся опасность инфекции мочевыводящих путей! Помимо плохих результатов анализа мочи у ребенка, заболевание может никак на первых порах не проявляться, а в дальнейшем, при хроническом течении, приводить к постепенному поражению тканей почек.
Не следует пренебрегать назначениями врача, так как некоторые, на первый взгляд незначительные, аномалии развития с ростом ребенка могут вести себя совершенно непредсказуемо, поэтому требуют обязательного контроля.
В случае если у малыша подтвердится какое-то нарушение, требующее оперативной коррекции, вас с ребенком, конечно, направят в специализированный стационар или диагностический центр для более детального обследования (экскреторная урография, цистоскопия, цистография и др.).
Своевременная диагностика инфекций мочевыводящих путей у детей (врожденных и приобретенных) и быстро назначенное лечение — залог здоровья вашего ребенка в будущем. Все, что требуется от мамы, — это проходить с ребенком назначенные обследования и прислушиваться к мнению специалистов.
У грудных детей, помимо возможных инфекционных процессов в мочевыделительных путях, встречаются и проявления врожденных пороков развития, которые могут быть выраженными, как, например, полное удвоение почки, или менее выраженными — например, неполное удвоение внутренних структур (лоханок) почек. Нарушение в строении почек или мочеточников обычно создает предпосылку к неправильному оттоку мочи из почек, а это, в свою очередь, благоприятный фон для роста и размножения бактерий, которые по тем или иным причинам окажутся рядом. В итоге все заканчивается опять же проявлением инфекции мочевыделительных путей. Это понятие объединяет различные инфекционные заболевания, в число которых входит цистит—воспаление мочевого пузыря, пиелонефрит — воспаление мочевыводящей части почек.







