Какое эко считают удачным? ощущения при наступившей беременности
Содержание:
- Стоимость переноса эмбрионов
- Полезная информация
- Криоконсервация эмбрионов. Рекомендуется при следующих факторах:
- Программы с переносом размороженных эмбрионов. Статистика
- Стоимость переноса эмбрионов при ЭКО
- Чем хорош отсроченный перенос
- Советы
- От яйцеклетки до бластоцисты
- Суть процедуры
- Выделения: что предпринять?
- Развитие эмбриона по дням после ЭКО
- Что будет после пересадки
- Как вести себя после переноса эмбрионов?
- Подготовительный этап
- После переноса
- Техника проведения
- После подсадки
- Как происходит перенос эмбрионов при ЭКО
- Влияние стимуляции на имплантацию
- Как повлиять на вероятность успешного итога?
Стоимость переноса эмбрионов
В Центре Репродукции и Генетики «ФертиМед» цена переноса эмбриона не включена в общую стоимость ЭКО и оплачивается отдельно. Это связано с тем, что далеко не каждый протокол ЭКО завершается «свежим»» переносом: в таком случае пациентам намного легче планировать свои расходы
Немаловажно и то, что в таком случае структура расходов становится прозрачной и понятной для пациента.
Теги:
Экстракорпоральное оплодотворениеСтимуляция овуляцииТрансвагинальная пункция яичниковЗабор яйцеклетки для ЭКОПеренос эмбрионовИКСИ оплодотворениеИКСИ высокого разрешенияИМСИ, ПИКСИТЕСЕ, ТЕСАИскусственное оплодотворениеПДГ Эмбриона
Полезная информация
Криоконсервация эмбрионов. Рекомендуется при следующих факторах:
- Процедура проводится в программах ЭКО с преимплантационной генетической диагностикой методом СGH или NGS, для проведения которой необходимо несколько дней, поэтому перенос эмбрионов в свежем цикле невозможен и для сохранения биоматериала, необходимо его криоконсервировать;
- При риске развития синдрома гиперстимуляции яичников (когда у женщины получено более 10–15 ооцитов, и есть признаки осложнений, связанных с избыточным количеством гормонов — вздутие живота, болевой синдром, выпот жидкости в брюшную полость и т. д.). В этом случае самая безопасная тактика — отмена переноса, заморозка всех полученных образцов с их последующей подсадкой в полость матки при наличии подходящих условий.
- При планировании оперативных вмешательств (например, процедуре удаления миоматозного узла). После операций на матке рекомендуется выдержать паузу перед планированием беременности не менее 6 мес, а иногда и более года. В этом случае мы можем заранее получить и заморозить эмбрионы, т. к. через год вероятность их получения будет меньше, в связи все с теми же особенностями нашего с Вами фолликулярного запаса.
- При недостаточном качестве эндометрия для криопереноса клеток (несоответствие его толщины и структуры оптимальным параметрам). В этом случае разделение цикла на 2 части позволяет продолжить криоконсервирование и осуществлять перенос именно тогда, когда созданы максимально благоприятные условия для разморозки и имплантации под контролем ультразвукового и гормонального мониторинга.
- В тех же случаях, перечисленных выше, когда используется криоконсервация ооцитов, но у женщины есть половой партнер, с которым она в будущем планирует беременность. Тут надо оговориться, что криоконсервация оплодотворенных яйцеклеток гораздо надежнее и перспективнее, чем криоконсервация ооцитов, поскольку криоконсервированный эмбрион лучше переносит этот процесс и легче восстанавливается после размораживания.
Программы с переносом размороженных эмбрионов. Статистика
Современная общемировая статистика показывает, что программы с криоконсервацией эмбрионов не только не уступают программам с использованием свежего биоматериала, но и оказываются более результативными. Это может происходить благодаря лучшей подготовке эндометрия к переносу в таких протоколах и использованию высококачественной методики криоконсервации, также важную роль играет профессионализмом эмбриологов и соответствие каждого этапа принятому криопротоколу.
Наша статистика использования криоконсервированных клеток также подтверждает эти заключения, и мы гордимся работой нашей эмбриологической службы, благодаря которой наши программы ЭКО настолько успешны.
Стоимость переноса эмбрионов при ЭКО
| Название | Цена |
| Перенос размороженных эмбрионов (разморозка, перенос) | 55388 руб. |
| Перенос размороженных эмбрионов из других клиник (разморозка, перенос) | 45388 руб. |
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на программу ЭКО или внести депозит и получать услуги со скидкой. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Чем хорош отсроченный перенос
Основным плюсом отсроченного переноса можно считать то, что возможна подсадка эмбриона в естественном цикле. Не всегда качественный подсадочный материал и рецептивный эндометрий следуют рука об руку. А потому заморозка хорошей яйцеклетки и произведение имплантации в оптимальный момент является однозначным преимуществом.
К тому же, за одну подсадку можно имплантировать не более двух эмбрионов. И в случае, когда удачных эмбрионов было более двух, оставшиеся замораживаются. Никто не может прогнозировать на 100% успешность процедуры, а потому при повторной имплантации можно подсадить уже имеющиеся яйцеклетки. Это значительно снижает затраты на услуги клиники.
Советы
Вот несколько простых советов, которые помогут соблюсти все рекомендации после завершения протокола ЭКО.
- Ознакомьтесь со статистикой ЭКО и сразу примите тот факт, что неудача более вероятна, чем удача. Это поможет успокоиться, смириться и более адекватно воспринять результат, каким бы он ни был.
- Оградите себя от ссор, конфликтов, выяснения отношений, просмотра «кровавых» фильмов со сценами насилия — все это нежелательно сказывается на настроении и самочувствии.
- Если работа связана с рисками, воздействием вредных веществ, токсинов, шумами, вибрационным воздействием, возьмите больничный лист и проведите эти две недели в безопасности.
- Различная «умная» техника (стиральные машины, посудомойка, мультиварка) существенно облегчит ваш домашний труд и оставят больше времени для столь необходимого после процедуры отдыха и сна.
- Не стоит бросаться в крайности и в поисках спокойствия отправляться куда-нибудь на теплое морское побережье. Находиться на солнце противопоказано, к тому же акклиматизация может доставить немало хлопот и помешать нормальной имплантации зародышей.
- Женщине в течение двух недель не стоит водить автомобиль. Сам процесс управления автотранспортом эмбриону никак не может навредить, но вот стрессовые ситуации, которые встречаются на дороге порой на каждом километре, вполне могут нанести вред.
От яйцеклетки до бластоцисты
Спустя 16-20 часов после оплодотворения можно провести первую оценку качества. Если у яйцеклетки насчитывается по два пронуклеуса (PN) и полярных тел (PB), процесс проходит нормально. На этой стадии отсеиваются эмбрионы с 1, 3, 4 пронуклеусами.
Вторые сутки развития оплодотворенной яйцеклетки начинаются с дробления. Зигота делится на 2 или 4 клетки (бластомеры). Все бластомеры в норме должны иметь ядра, допускается незначительное количество безъядерных фрагментов (ануклеарных). Чем выше процент бластомеров без ядер, тем ниже потенциал эмбриона.
К третьим – четвертым включается геном эмбриона, полученный от родителей. До этого момента его развитие шло за счет энергетической информации самой яйцеклетки. Любые мутации и патологии ведут к тому, что эмбрион останавливается в развитии.
Зародыш, доживший до 4-х суток, называется морулой. Учитывая, что культивация происходит в искусственной среде, что тоже сказаться на развитии, возможна подсадка на 3-й день. В материнском организме шансы на успешное дальнейшее развитии выше.
Далее в моруле начинает появляться полость, когда она достигает половины размера эмбриона, наступает новая стадия – бластоциста. Все это время бластоциста находится в оболочке, которая при росте эмбриона натягивается и лопается – происходит хетчинг. Только теперь бластоциста может удачно имплантироваться в слои матки. Следующий этап – трансфер зародыша.
Суть процедуры
Пройдя стимуляцию яичников, пункцию, оплодотворение яйцеклеток и культивирование эмбрионов, супружеская пара начинает готовиться к переносу эмбрионов в матку. В процессе наблюдения за развитием эмбриона лечащий врач находится в постоянном контакте с эмбриологом и будущими родителями, ежедневно обсуждая с ними перспективы переноса.
В зависимости от количества эмбрионов и их качества перенос проводится либо на третий, либо на пятый день жизни эмбрионов. В случае, если эмбрионов мало или они развиваются с отставанием, принимается решение о переносе на 3-й день, причем предпочтительнее перенос 2 эмбрионов сразу. В случае, если количество и качество эмбрионов позволяет, их продолжают наблюдать до 5-го дня, до образования т.н.ак называемой бластоцисты.
Эмбрионы, оставшиеся «невостребованными», подвергаются витрификации (замораживанию) и могут храниться в клинике до тех пор, пока в них не возникнет необходимость.
Подсадка эмбриона при ЭКО – технически сложная процедура, в которой цена ошибки врача очень высока. В нашей клинике она проводится с постоянным ультразвуковым контролем, при этом и врач, и будущая мама могут видеть на экране все происходящее в матке, вплоть до места, куда помещен эмбрион. Перенос осуществляется с помощью ультратонкого катетера со специальным покрытием, не повреждающим эмбрион. Вся процедура длится обычно не более 5 минут и абсолютно безболезненна. «Золотым стандартом» считается перенос одного здорового эмбриона с целью профилактики многоплодной беременности, которая считается осложнением ЭКО. Вариант беременности двойней обязательно обсуждается с пациентами перед переносом независимо от того, сколько переносится эмбрионов, т.к. даже при переносе одного эмбриона двойня возможна.
Выделения: что предпринять?
Если после ЭКО появилась мазня, это ещё не повод для волнения. Такое часто случается при переносе эмбрионов и в начале беременности, особенно в первые 3 месяца. Об этом следует сказать доктору и соблюдать жёсткий постельный режим.
Обычно применяются следующие медикаменты:
- «Но-шпа», таблетки или раствор;
- «Папаверин» в свечках;
- «Прогестерон» раствор 2,5% – гормон, поддерживающий беременность и её природное течение. При ЭКО помощь этого гормона крайне необходима. Прогестероновая недостаточность зачастую и является причиной бесплодия;
- поддерживающие препараты – «Утрожестан», «Дерместрил», «Дивигель», «Прогинова», «Крайнон» – так же содержат гормон прогестерона;
- «Дицинон», раствор;
- «Транексам» в таблетках;
- «Магне B6» – раствор или таблетки»;
- спирт, шприцы, стерильная вата.
Необходимо обратиться к врачу в случае возникновения следующих симптомов:
- коричневатые или бледно-розовые выделения – врач, как правило, назначает инъекцию «Прогестерона», пока мазня не прекратится;
- розовая мазня – рекомендуют принимать «Транексам» (дозировку и длительность приема назначит врач), а также инъекцию «Прогестерона». Если после 3 дней лечения кровевыделения не прекратятся – вновь обращаться за помощью к медикам;
- алые кровевыделения прекращают инъекциями «Дицинона». Если состояние не меняется, добавляют «Транексам», инъекцию «Прогестерона» и поддерживающую терапию («Дивигель» или «Прогинова» в таблетках). Рекомендуют утром капать «Магний» при возможности, или пить таблетки;
- если идёт обильное кровотечение, сопровождающееся болевыми ощущениями, то необходимо вызвать скорую помощь. Чтобы избавиться от переживаний, принять валерьяну и лежать до приезда врачей. Здесь помогут только они, а волнения не пойдут на пользу ни женщине, ни её состоянию.
Развитие эмбриона по дням после ЭКО
Эмбриональным считается период в первые 8 недель беременности. С 9 недели и дальше начинается фетальный период. С этого времени зародыш перестает быть зародышем, теперь он называется плодом. Рассмотрим развитие эмбриона по дням при ЭКО, вплоть до его превращения в плод. В данном случае «превращение», конечно же, носит условный характер. Зародыш конца 8 недели мало чем отличается от плода начала 9 недели, меняется лишь медицинская терминология. Итак, развитие эмбриона после переноса проходит следующим образом:
6 сутки
Подготовка к имплантации (встраивания зародыша в стенку матки). В трофобласте увеличивается число лизосом, появляются выросты. Зародышевый листок уплощается и трансформируется зародышевый щиток.
7 сутки
Начало имплантации. Зародыш полностью погружается в стенку матки. Слизистая над ним зарастает. В имплантации есть две стадии: адгезия и инвазия. На первой стадии зародыш прилипает к стенке матки, на второй – погружается внутрь. Эмбрион начинает получать питательные вещества из крови матери, что инициирует первый этап гаструляции. Эмбриобласт делится на два листка: эпибласт и гипобласт.
8 сутки
Имплантация завершается. Её средняя продолжительность составляет 40 часов. Зародыш выделяет протеолитические ферменты. Это вещества, растворяющие белки. В результате верхний слой слизистой оболочки матки разрушается. Образуется имплантационная ямка. Именно туда проникает эмбрион.
9 день
После завершения имплантации меняется тип питания. Раньше зародыш получал питательные вещества из продуктов распада, которые накапливались в матке. Теперь он окружен кровеносными сосудами. Поэтому всё необходимое получает из материнской крови. Приток питательных веществ инициирует гаструляцию.
10 день
Продолжается развитие эмбриона после переноса, к этому времени уже образовалась внезародышевая мезодерма. Формируется хорион. Он обеспечивает трофику зародыша, а затем плода. В будущем его сменит плацента, которая полностью сформируется в течение первых 3 месяцев беременности.
11-13 день
Формируются ворсины хориона. Они в дальнейшем будут формировать плаценту. У зародыша уже есть два пузырька: амниотический и желточный.
14-17 день
Образуется мезодерма. Продолжением развития эмбриона после переноса является второй этап гаструляции. Мезодермой называют средний зародышевый листок. На поверхности зародышевого щитка усиленно размножаются клетки. Постепенно они перемещаются к заднему концу эмбриона. Два клеточных потока встречаются. По центру они образуют толстый слой клеток. В нем образуется первичная щель. На конце формируется утолщение. Его называют первичным узелком.
18-19 день
Начало нейруляции. Из нервной пластинки начинается формирование нервной трубки путем скручивания. Она является осевым органом эмбриона. На головном конце образуются мозговые пузырьки. Из них в дальнейшем сформируется головной мозг ребенка. По бокам отделяются клетки, которые образуют нервный гребень. Из него развиваются глиальные, пигментные клетки, кора надпочечников, вегетативные ганглии.
На переднем конце зародышевого диска формируется прехордальная пластинка. Из неё образуется ротовая бухта. Затем появится эпителий ротовой полости, пищевода и воздухоносных путей. По бокам головы образуются плакоды. Они представляют собой утолщенные участки эктодермы. В дальнейшем из этих структур будут сформированы нервные клетки органов чувств.
20-24 день
Дальнейшее развитие эмбриона по дням при ЭКО предполагает полное отделение зародыша от внезародышевых структур. Края щитка образуют туловищные складки. Эмбрион отделяется от желточного мешка. Между ними остается лишь незначительная связь в виде стебелька. В последующем желточный мешок будет втянут в тело зародыша. Из него сформируется кишечная трубка.
С 26 суток
Продолжается дифференцировка мезодермы, которая началась с 20 дня. Она в дорзальном отделе разделяется на сомиты, число которых быстро нарастает, и к 35 дню достигает 44 пар. Из сомитов появляются дерматом, миотом и склеротом. Их них развиваются соответственно кожа, мышцы, а также хрящи и кости. В вентральном отделе мезодерма не сегментируется. Из неё образуется спланхнотом, дающий начало внутренним органам.
Далее до окончания эмбрионального периода происходит 5 этап эмбриогенеза, когда образовавшиеся органы объединяются в системы. Итогом развития эмбриона по дням при ЭКО становится формирование плода, который имеет вес около 5 граммов и длину до 4 см. К этому времени имеются все зачатки органов. Далее они будут мигрировать, дозревать, увеличиваться в размерах.
Что будет после пересадки
В первые пару недель женщина, как правило, не замечает никаких видимых изменений, но в матке протекает множество процессов, в результате которых плодное яйцо закрепляется на ее стенках. Иногда может развиться синдром гиперстимуляции яичников — одно из осложнений ЭКО
Важно наблюдать за своим состоянием и срочно обращаться к доктору при появлении следующих симптомов:
- отечность конечностей;
- сильные постоянные боли в голове;
- тяжесть и боли внизу живота;
- появление пелены, «мушек» перед глазами.
Оперативное реагирование на подобные проявления — шанс, что все закончится благополучно как для женщины, так и для ее будущего ребенка.
Как вести себя после переноса эмбрионов?
Сама процедура пересадки длится несколько минут и проходит без анестезии (в некоторых случаях – с местным обезболиванием). После переноса рекомендуется полежать на гинекологическом кресле 15-20 минут, затем перейти в палату и отдохнуть в течение часа на кровати в удобной позе. Не стоит опасаться, что эмбрион может «выпасть» при передвижении – он находится в специальной среде, которая препятствует его отделению от матки.
Хотя трансфер зародыша проходит безболезненно и быстро, после него у женщины могут проявиться следующие симптомы недомогания:
- слабое головокружение, тошнота и слабость;
- перемены вкусового и обонятельного восприятия;
- учащенное мочеиспускание, не сопровождающееся дискомфортом и болью;
- субфебрильная температура;
- дискомфортные ощущения в молочных железах;
- слабые мажущие выделения, возникающие при внедрении ворсинок трофобласта в эндометрий матки.
Эти симптомы могут быть вызваны как постепенной имплантацией эмбриона в матку, так и предшествующей переносу гормональной стимуляцией яичников, поддерживающей терапией или психологическим состоянием будущей матери, переживающей по поводу результатов процедуры. Как правило, они свидетельствуют об успешном наступлении беременности, однако их отсутствие не обязательно означает, что процедура прошла неудачно. Точный результат дает только анализ крови и мочи на уровень ХГЧ и ультразвуковое обследование матки.
Сделайте первый шаг запишитесь на прием к врачу!
Записаться на прием к врачу
Подготовительный этап
Перед переносом эмбрионов женщина проходит тщательное обследование. Если обнаружатся заболевания или патологии, назначается обязательная терапия, которая также направлена на нормализацию гормонального фона.
Сами эмбрионы готовятся к имплантации разными способами:
- Витрификация, или замораживание. Этот метод предполагает обработку жидким азотом. 30 % оплодотворенных клеток погибают, оставшиеся продолжают развиваться.
- Вспомогательный хэтчинг. В этом случае на оболочку эмбриона оказывается химическое или механическое воздействие, из-за которого она ослабевает. Итог подобных манипуляций — более легкий выход плодного яйца и его закрепление на стенках матки.
Как переносят эмбрионы при ЭКО?
Чтобы процесс имплантации прошел гладко, необходимо подготовить и эндометрий. Пациентке назначают специальные лекарственные препараты. Под их воздействием слизистая оболочка матки становится более толстой и рыхлой, количество кровеносных сосудов увеличивается, и в тканях накапливаются питательные вещества, которые нужны для нормального роста плода.
После переноса
Когда произойдет имплантация эмбрионов после переноса? В случае подсадки трехдневного материала прикрепление к эндометрию наступает на 2–3 сутки, при помещении в матку пятидневных зародышей внедрение в стенку органа происходит в течение суток.
Тест для подтверждения беременности выполняют на 14 день после переноса эмбрионов.
Ощущения
После переноса эмбрионов пациентки могут испытывать самые разные ощущения
Некоторые не чувствуют абсолютно никаких изменений, другие обращают внимание на любые мелочи, считая их проявлением беременности или, наоборот, неудачей ЭКО
Женщина может жаловаться на следующие симптомы:
- головная боль, тошнота;
- учащенное мочеиспускание;
- чувство общей слабости, удрученности;
- нагрубание молочных желез.
Все эти ощущения могут быть вызваны стрессом от ожидания или реакцией на медикаментозную поддержку и не дают достоверной информации о наступлении беременности.
Нормы ХГЧ
Решающее значение в определении беременности после переноса эмбрионов играет анализ на ХГЧ. Присутствие этого гормона в крови говорит о благополучной имплантации. Концентрация практически всегда сопоставима с наличием и сроком беременности, количеством плодов.
Таблица — Уровень ХГЧ после переноса эмбрионов по дням:
| Этапы развития зародыша (суток) | День после переноса | Среднее значение хорионического гонадотропина, мЕд/мл | |
|---|---|---|---|
| 3-дневного эмбриона | 5-дневного эмбриона | ||
| 7 | 4 | 2 | 4 |
| 8 | 5 | 3 | 7 |
| 9 | 6 | 4 | 11 |
| 10 | 7 | 5 | 18 |
| 11 | 8 | 6 | 28 |
| 12 | 9 | 7 | 45 |
| 13 | 10 | 8 | 73 |
| 14 | 11 | 9 | 105 |
| 15 | 12 | 10 | 160 |
| 16 | 13 | 11 | 260 |
| 17 | 14 | 12 | 410 |
| 18 | 15 | 13 | 660 |
| 19 | 16 | 14 | 980 |
| 20 | 17 | 15 | 1380 |
Первые признаки беременности по ХГЧ можно получить через 10–14 дней после переноса эмбриона. Раньше проводить тест не стоит. Результат наверняка будет отрицательным. Норма ХГЧ при ЭКО зависит от многих факторов, но считается, что уровень гормона, при котором тест покажет долгожданную полоску — это 25–30 Ме/л.
УЗИ в первый раз делают через 21 день после переноса эмбрионов. Исследование показывает количество зародышей, позволяет оценить их жизнеспособность, а также исключить опасность самопроизвольного аборта.
При отрицательном результате теста прекращается гормональная поддержка и через 3–5 дней приходит менструальное кровотечение. Месячные после переноса эмбриона могут отличаться от обычных выделений — быть более обильными или скудными, приходить с болями, кровить сгустками.
Температура
Из-за значительной гормональной перестройки после переноса эмбрионов может повышаться не только базальная (в состоянии покоя), но и обычная температура тела. Но в то же время, если значения термометра выросли — это не означает, что беременность наступила.
Верхним пределом нормы считается увеличение показателей до 37,4 °С. Если температура превысила 37,5 °С, следует обратиться к врачу.
Выделения
В норме после переноса эмбрионов может появиться небольшое количество прозрачных выделений. При этом женщина не должна чувствовать дискомфорт, тянущие боли или напряжение в области живота. Причиной белей считают беременность или реакцию организма на гормональную поддержку.
Нередко после переноса эмбрионов появляются кровянистые выделения, которые пациентки принимают за начало месячных. В большинстве случаев это имплантационное кровомазание, возникающее на 6–10 день из-за повреждения эндометрия.
Выделения считаются патологическими, если имеют обильный характер и возникают спустя 2 недели после манипуляции.
Следует насторожиться и при появлении желто-зеленой слизи тягучей консистенции с неприятным запахом. В большинстве случаев она говорит о развитии вагиноза.
Образ жизни
Медики дают следующие рекомендации о том, как вести себя после переноса эмбрионов при ЭКО:
- исключить чрезмерные физические и эмоциональные нагрузки;
- отказаться от секса;
- воздержаться от походов в баню и сауну, продолжительного нахождения на солнце;
- избегать тяжестей.
В первые сутки после подсадки лучше спокойно полежать, отдохнуть, поспать. В последующие 2 недели можно продолжать привычную деятельность, но с учетом указанных ограничений.
Полезное видео о том, что делать после переноса эмбрионов
https://youtube.com/watch?v=5jT4pDr_8NI
Важным компонентом образа жизни после переноса эмбрионов является питание. Все продукты должны быть свежими, хорошо термически обработанными. Из рациона лучше исключить жирное, соленое, острое. Полезно употреблять больше рыбы, кисломолочных изделий, отварных овощей и фруктов следить за стулом.
Не меньшее значение после переноса эмбрионов имеет режим дня. Сон должен быть не менее 8 часов, полезен послеобеденный отдых. Ложиться спать и вставать следует в одно время.
Техника проведения
Сама процедура эмбриопереноса не должна пугать женщину – это не больно, не страшно и не долго. Проводится манипуляция в стерильных условиях, в той же малой операционной, где у женщины производили забор яйцеклеток. Перед процедурой пациенткам обычно предлагают принять седативный препарат, чтобы успокоиться и справиться с волнением. От него можно и отказаться, ведь болевых ощущений не будет.
Перед началом с семейной парой или самой женщиной согласуют вопрос о количестве переносимых зародышей и решают, что делать с остальными, если остаются «лишние». Женщина по закону может распорядиться ими на свое усмотрение.
Вариантов несколько:
- дать согласие на криоконсервацию и длительное хранение в криобанке (может пригодиться, если протокол будет неудачным и беременность не наступит, а также через несколько лет после удачного протокола, если захочется еще ребенка);
- отдать эмбрионы в качестве донорских криобанку клиники для использования в программах других бесплодных пар, нуждающихся в донорском материале;
- отдать эмбрионы на нужды науки для изучения и опытов;
- утилизировать зародыши путем оставления их без внимания до естественного прекращения развития.
Любое решение пациентки документируется и подписывается ею лично. После этого женщину провожают в операционную, размещают на гинекологическом кресле и проводят первичную обработку наружных половых органов.
Эмбрионы будут введены в полость матки через тонкий полимерный катетер, который введут через цервикальный канал внутри шейки матки. Процесс это не очень приятный, но не болезненный. Материал катетеров не является токсичным и никак не навредит эмбрионам.
После введения катетеров эмбриолог передает врачу-репродуктологу шприц емкостью 1 мл с определенным количеством эмбрионов в питательном растворе
Шприц осторожно подсоединяется к наружному концу катетера и его содержимое медленно вводят в полость матки
Важно, чтобы имело место именно медленное и осторожное введение
Весь процесс контролируется посредством абдоминального ультразвукового датчика. Это позволяет видеть расположение катетера внутри маточной полости
Важно, чтобы катетер достигал дна матки (верхней ее части), но ни в коем случае не касался эндометрия, чтобы не травмировать слизистые оболочки
Катетер после введения осторожно вынимают и сразу посещают под микроскоп, чтобы исключить ситуацию, при которой в нем могли остаться эмбрионы. В тяжелых случаях могут использоваться двухпросветные катетеры, при этом в вену вводят препараты-спазмолитики, которые не допустят спонтанных сокращений матки
В тяжелых случаях могут использоваться двухпросветные катетеры, при этом в вену вводят препараты-спазмолитики, которые не допустят спонтанных сокращений матки.
Процедура занимает около пяти минут. После этого женщине рекомендуется оставаться в горизонтальном положении около 40 минут, потом ей разрешается встать и отправиться домой.
После подсадки
И вот эмбрионы перенесены. После пересадки процедура ЭКО считается завершенной. Теперь женщина будет ждать и надеяться, что имплантация пройдет успешно и эмбрион приживется. Об этом можно будет узнать, сдав тест на ХГЧ через 2 недели. Если динамика теста положительная и показатели растут, врач после контрольного УЗИ однозначно заявит, наступила беременность или нет.
Чтобы понимать, что происходит внутри организма в этот момент и как себя ведут перенесенные эмбрионы, рассмотрим подробно дни жизни зародыша в теле матери по дням. Это нужно знать, чтобы понимать как вести себя после в первые дни после переноса.
Что происходит внутри:
- Эмбрион, после переноса сбрасывает оболочку.
- После начинается прикрепление к стенке матки.
- Начинается внедрение вглубь маточной стенки (происходит имплантация).
- Морула развивается до состояния бластулы.
- Бластоциста внедряется в стенку еще глубже.
- Происходит обрастание зародышевыми клетками эмбриона, имплантация завершена.
- В этот период и нужно брать анализ на ХГЧ. С момента переноса должно пройти 7суток, с момента пункции 12 суток. Именно с этого момента анализ будет точнее. Пользоваться аптечными тестами до этого момента не нужно – это пустая трата нервов и денег. Покупной тест может не показать две полоски, особенно сразу после переноса.
Это путь который преодолевает 5-тидневный эмбрион. Если женщине подсадили 3-хдневный зародыш то анализ на ХГЧ нужно делать через 14 дней после пункции, не раньше. Если был криоперенос то эмбрионы развиваются точно также как и при обычном переносе.
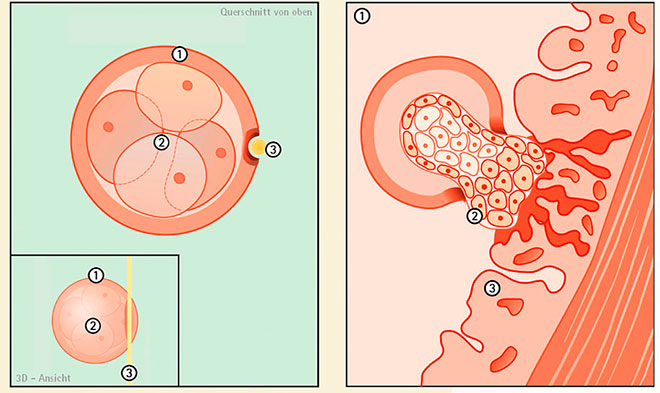 Вот так ведет себя эмбрион когда его переносят в матку при ЭКО
Вот так ведет себя эмбрион когда его переносят в матку при ЭКО
Как происходит перенос эмбрионов при ЭКО
Эмбриоперенос – механически процедура несложная. Проводится в стерильных условиях операционного блока под сонологическим контролем (УЗИ) на гинекологическом кресле. Предварительно пациентка получает препарат с седативным эффектом, что позволяет с легкостью переносить неприятные ощущения и не волноваться.
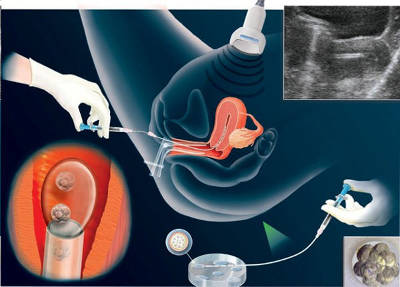
Для эмбриопереноса используют специальные тонкие пластиковые катетеры из нетоксичных материалов, одетые на шприц емкостью 1 мл. Существуют катетеры для неосложненного переноса и сложного (при спазмах и извилистом ходе цервикального канала, загибе матки).
В катетер набирают эмбрионы вместе со средой для культивации и двумя пузырьками воздуха. Через цервикальный (шеечный) канал, предварительно очищенный от слизи, катетер вводится в полость матки, приближается к ее дну (но не касается его, чтобы избежать травмирования слизистой). Плавное нажатие на поршень – и эмбрионы уже на эндометрии. После извлечения катетер тщательно изучают под микроскопом на предмет отсутствия в нем эмбрионов.
В сложных случаях применяют одно- или двухпросветные катетеры с металлическим проводником. Предварительно внутривенно вводят спазмолитики.
Влияние стимуляции на имплантацию
Весомой причиной того, почему эмбрионы не приживаются после ЭКО, является контролируемая овариальная стимуляция (КОС). Но необходимо сразу отметить, что точная причина и механизм изменений в матке, происходящий под влиянием КОС, мало изучен. Возможности гистологически исследовать эндометрий накануне переноса нет, так как при нарушении целостности слизистой эмбриотрансфер проводить нельзя (он будет неэффективным). То есть, получить материал для изучения вопроса – проблематично.
Исследования показывают, что в стимулированных циклах может наблюдаться преждевременный выброс прогестерона (еще до пункции фолликулов), который негативно сказывается на имплантационных свойствах эндометрия.
Уровень предимплантационных потерь после стимуляции овуляции, по сравнению с естественной беременностью, достоверно выше – это подтверждает неблагоприятное влияние КОС на имплантацию.
Как повлиять на вероятность успешного итога?
Любая женщина, которая вступает в протокол ЭКО, предупреждается медицинским персоналом о том, что стопроцентной гарантии беременности нет. Мало того, эффективность процедуры значительно ниже ее стоимости. Успешно завершается только 30-35% первых протоколов. То есть имплантация произойдет и беременность будет развиваться у каждой третьей женщины. При втором протоколе вероятность будет выше – 35-45 и даже 50%. 3 попытки ЭКО повышают шансы на наступление беременности до 55-60%.
Зная эту статистику, женщина невольно задается вопросом, а может ли она лично повысить шансы на успех и что зависит от нее самой. Если ответить на вопрос честно и кратко, то ничего. От женщины на этом этапе уже ничего не зависит, ведь шансы на успешную имплантацию складываются из нескольких важных моментов:
- насколько жизнеспособными были эмбрионы;
- проводилась ли предимплантационная генетическая диагностика;
- насколько готовым был эндометрий матки к подсадке;
- насколько правильно технически была проведена подсадка;
- в порядке ли гормональный фон.
Помимо этого, желательно соблюдать все рекомендации доктора. Их обычно оформляют в виде памятки и вручают женщине после переноса зародышей в матку. Первые сутки-двое рекомендуется лежать, а потом можно вернуться к обычному образу жизни, но с существенными коррективами. Нельзя пропускать прием назначенных доктором препаратов (обычно это витамины и препараты прогестерона). Запрещен секс и мастурбация, поскольку оргазм и возбуждение могут вызывать повышенный тонус маточной мускулатуры, который препятствует имплантации.
Женщине следует избегать людных мест, где она может заразиться вирусными инфекциями. Также нельзя принимать горячие ванны и плавать, поднимать тяжести, прыгать. Соблюдение диет лучше всего отложить до иных времен, для увеличения вероятности забеременеть питание должно быть достаточно калорийным, насыщенным белками.
Повысить шансы на успешную имплантацию поможет правильный настрой, при котором женщина будет сохранять спокойствие, не изводить себя и окружающих тестами и вопросами, состоялось ли долгожданное событие. Первую диагностику нужно проводить не ранее 14 суток после переноса – это должен быть анализ крови на ХГЧ. Если он положительный, то еще через неделю делают первое подтверждающее УЗИ.







