Персистенция фолликулов в правом яичнике при менопаузе
Содержание:
- Виды патологии
- Созревание фолликула
- Осложнения заболевания
- Лечение
- Диагностика
- Диагностика и лечение
- Персистенция фолликула (Персистирующий фолликул)
- Симптомы персистенции фолликула
- Причины развития
- Классификация
- Что такое персистенция фолликула
- Как проявляется патология
- Хроническая персистирующая инфекция
- Первая помощь
- Разрыв кисты
- Физиологические изменения в яичниках
- Недостатки и преимущества.
- Особенности персистирующей инфекции у детей
- Профилактика возникновения и повторного рецидива персистирующего фолликула
- Общее описание патологии
- Методы лечения
- Как простимулировать работу яичников в менопаузе?
- Лечение
Виды патологии
Существует два вида персистенции и они отличаются временем жизни неовулировавшего фолликула.
- Ритмическая — кратковременная персистенция, когда фолликул, который не лопнул, живет от 20 до 40 дней. Потом начинается менструальноподобное кровотечение. С большой вероятностью цикл после этого восстанавливается.
- Длительная – это болезнь Шредера, которая чаще всего развивается у женщин в возрасте от 42 лет и старше, в предклимактерическом периоде. Задержка менструации или эпизодические мажущие выделения могут длиться несколько месяцев, новых фолликулов не созревает, нелопнувший фолликул продолжает вяло существовать, в организме преобладает эстрогеновый фон. Далее может возникнуть атрезия фолликула и обильное маточное кровотечение.
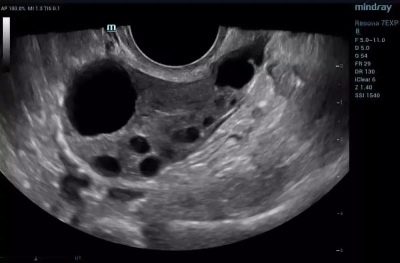
Созревание фолликула
Фолликулогенез – процесс роста и созревания фолликула при благоприятных условиях заканчивается овуляцией и оплодотворением. Не всегда дела обстоят благополучно. При нарушениях развития проводится наблюдение и анализ при помощи УЗИ. Начиная с 10 дня цикла отслеживается рост доминантного элемента. Если наблюдается медленное созревание, не наступает овуляция, назначают лечение. Во время следующего цикла отслеживают результаты. Так можно увеличить скорость созревания, добиться наступления долгожданной беременности.
Размер фолликулов по дням цикла
Каждый месяц во время менструации происходит постепенный рост фолликулов по дням. Наблюдается такой процесс:
- до седьмого дня габарит пузырька находится в пределах от 2 до 6 миллиметров;
- начиная с восьмого, идет активизация роста доминантного образования до 15 мм;
- остальные уменьшают размеры и отмирают;
- с 11 по 14 день цикла наблюдается ежедневный прирост;
- созревший элемент может иметь размер до 25 мм.
Много фолликулов в яичнике — что это значит
Отклонение от нормы в сторону увеличения считается патологией. Большое количество фолликулов в яичниках – более 10 штук именуют мультифолликулярными. При УЗИ наблюдают огромное число мелких пузырьков, что носит название фолликулярные яичники или полифоликулярность. Когда их количество увеличивается в несколько раз, ставят диагноз поликистоз.
Такая ситуация не означает образование кисты, характеризуется наличием множественных фолликулярных элементов по периферии. Это может помешать развитию доминантного образования, овуляции и зачатию. Такие проблемы могут быть вызваны стрессом или нервными расстройствами, могут быстро прийти к норме. Требует лечения положение, вызванное:
- неправильным подбором оральных контрацептивов;
- эндокринными проблемами;
- набором веса;
- резким похудением.
Мало фолликулов в яичниках
Женщина не может забеременеть, для выяснения причины ей назначают делать УЗИ. Происходит такое исследование при антральной фазе деятельности фолликулярного аппарата – на седьмой день цикла менструации. Когда при этом обнаруживают, что очень мало фолликулов в яичниках, – возможно, ситуацию спровоцировало снижение уровня гормонов. Проводится анализ с помощью вагинального датчика. Если при обследовании фолликулы в яичниках находятся в количестве:
- от 7 до 16 – есть вероятность зачатия;
- от 4 до 6 – возможность забеременеть мала;
- менее 4 – шансов зачатия нет.
Два доминантных фолликула в одном яичнике
При процессе лечения бесплодия гормонами, происходит увеличение их концентрации, вместо одного созревают два доминантных фолликула в одном яичнике. Реже это происходит с левой стороны. Те элементы, которые должны были прекратить свое развитие под действием гормонов, начинают рост. Может произойти одновременное или с небольшим промежутком по времени оплодотворение двух яйцеклеток. Это приведет к рождению двойни. Если у женщины за короткий период имелись половые контакты с разными мужчинами – возможно, у детей будут отличаться отцы.
Почему не созревает фолликул — причины
Нарушение развития имеет очень серьезные проблемы – приводит к бесплодию. Почему фолликул не растет? Этому может быть много причин:
- рано наступивший климакс – естественный или хирургический;
- нарушение работы яичников;
- наличие проблем с овуляцией;
- низкая выработка эстрогена;
- эндокринные нарушения;
- воспаления в органах малого таза;
- патологии гипофиза.
Перебои созревания вызывают: стрессовые ситуации, наличие депрессии, нервное перенапряжение. Немаловажную роль играет состояние самого фолликулярного компонента, он может:
- отсутствовать;
- иметь остановку при развитии;
- не достичь необходимых габаритов;
- запоздать с созреванием;
- не развиться совсем;
- задержаться с моментом формирования.
Узнайте подробнее, что такое овуляция.
Осложнения заболевания
Когда персистирующий фолликул не устранен у больной, это состояние провоцирует определенные осложнения. Тяжесть их целиком зависит от запущенности заболевания. Вероятно развитие следующих осложнений:
- временное бесплодие (когда терапия неадекватна, женщина способна навсегда лишиться радости материнства);
- киста (когда образование растет, велик риск его разрыва, что требует немедленного хирургического вмешательства).
Когда консервативное лечение помочь не в состоянии, гинеколог непременно рекомендует хирургическое вмешательство. Но подобная процедура является крайней, потому лучше ее не использовать без особой надобности. Современные терапевтические методики способны избавить пациентку от патологии, применяя более щадящие варианты.
Лечение
Обычно лечится персистенция гормональными средствами. Терапия направлена на то, чтобы женский цикл полностью восстановился. Иногда помогает назначение оральных контрацептивов. Они восстанавливают гормональный баланс при отсутствии у женщины овуляции. После того как таблетки отменяют, цикл восстанавливается довольно быстро.
Также используются препараты-гестагены, эстроген-гестагены, прогестины. По отзывам, хороший эффект дает применение препарата ХГЧ — после такого укола перед ожидаемой овуляцией, когда фолликул достигает большого размера, разрыв оболочки обычно происходит без проблем. Во второй фазе цикла после этого назначают препараты прогестерона, например, «Утрожестан» или «Дюфастон».
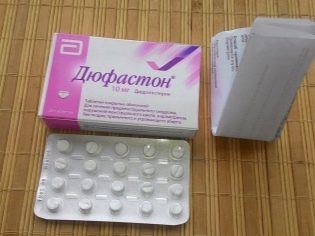
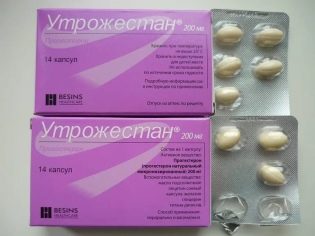
В процессе лечения женщине рекомендуется принимать препараты железа, чтобы поддерживать уровень гемоглобина и не допустить анемии, особенно, если персистенция у нее связана с длительными менструальноподобными выделениями. Женщине рекомендуется диета с большим содержанием белков, витаминов и физиотерапия.
Прогнозы благоприятные, в большинстве случаев восстановить менструальный цикл удается полностью, в результате чего способность к зачатию у женщины восстанавливается. При наступившей после персистенции фолликула беременности, сам факт того, что женщина страдала таким нарушением цикла, никак не отражается на вынашивании плода и развитии крохи.

Диагностика
Диагноз персистенция фолликула ставится на основании опроса пациентки, а также данных биохимии крови и УЗИ.
Блок опроса включает в себя жалобы и анамнез заболевания:
- отсутствие менструации в течение длительного периода времени;
- тянущие боли в пояснице и внизу живота, появившиеся за пару дней до предполагаемой менструации;
- отрицательный тест на беременность.
Блок лабораторных и инструментальных исследований включает:
- УЗИ: наличие одного или нескольких доминантных фолликулов в яичнике, диаметр которых составляет 17-20 мм, а также отсутствие желтого тела яичника и жидкости в ретроутеральном пространстве;
- анализ крови на гормоны: высокие титры ФСГ и эстрадиола в период, соответствующий лютеиновой фазе цикла, в сочетании с низкими концентрациями ЛГ и прогестерона;
- анализ крови на гормоны щитовидной железы (Т3 и Т4);
- общий анализ крови и мочи.
Рассчитайте даты подходящие для сдачи анализов
И успейте записаться на первый бесплатный приём репродуктолога до 01.06.20
Результаты успешно отправлены. Проверьте, пожалуйста, почту.
Диагностика и лечение

Наличие или отсутствие персистирующей инфекции могут подтвердить только лабораторные исследования. Это:
- цистоскопическое исследование;
- молекулярно-биологическая диагностика;
- иммуноферментный анализ.
Сложная задача стоит перед врачами, если обнаружилась персистирующая инфекция, так как лечится данная патология с трудом. Как правило, проводится комплексное лечение, включающее в себя два аспекта:
- терапия противовирусными препаратами;
- терапия иммунными средствами.
Курс лечения подбирается только лечащим врачом и всегда индивидуально. Персистирующая инфекция является очень сложной патологией, протекающей у каждого пациента по-разному, поэтому, в лечении важен подход, основанный на общей истории болезни и на состоянии здоровья пациента.

Персистенция фолликула (Персистирующий фолликул)
Персистирующий фолликул — это состояние, которое возникает у женщин, при значительном гормональном сбое. При дисбалансе фолликул быстро созревает, достигает зрелости, но его оболочка очень плотная и лопнуть самостоятельно она не может. Из-за этого яйцеклетка не может покинуть капсулу. Фолликул продолжает свое существование и перерождается в кисту.
Справка
Здоровье женщины полностью зависит от гормонального баланса. При его соблюдении все органы функционируют правильно, в том числе и репродуктивная система.
Какие же гормоны важны для женского организма:
- Лютеинизирующий гормон (его нормальный уровень способствует качественной овуляции).
- Эстрогены (помогает расти фолликулярному пузырьку в первый этап менструального цикла).
- Фолликулостимулирующий гормон, он же ФСГ (вместе с ЛГ обеспечивает быстрый рост и созревание капсулы с женской гаметой).
- Прогестерон (контролирует работу половой системы и в союзе с другими гормонами способствует зачатию и вынашиванию плода).
Вырабатываются они яичниками, надпочечниками и гипофизом. Контролируется процесс выработки гормонов гипофизом и гипоталамусом.
Менструальный цикл проходит в три фазы:
- Фолликулярная.
- Овуляторная.
- Лютеиновая.
Через 3-5 дней после начала цикла, начинается процесс созревания фолликулов. На него влияют гормоны: ФСГ и эстроген. Один фолликул (самый зрелый и крупный) становится доминантным.
Преобладающий пузырек готовится к овуляции. В это время уровень эстрогена падает, а лютеинизирующего гормона резко возрастает.
ЛГ гормон очень важен для процесса стимуляции. Именно его высокий уровень, способствует истончению оболочки фолликула, что в итоге приведет к ее разрыву и выходу зрелой яйцеклетки. Но при персистенции пузырька показатель лютеинизирующего гормона слишком мал для овуляции.
Смысл персистенции
Состояние, когда персистенция фолликула происходит из месяца в месяц называется синдром лютеинизации неовулировавшего фолликула (LUF-синдром). При этом, на фоне низкого уровня ЛГ, фолликул продолжает выделять эстроген. Его показатели очень высокие. Овуляция не наступает.
Процесс бывает двух видов: кратковременный и длительный.
- Кратковременная фаза. Ее длительность от 7 до 10 дней. Завершается она кровотечением.
- Длительная персистенция проходит от 2 до 6 недель. Более чем на месяц происходит задержка менструации. Разрешается этот период долгим и обильным кровотечением.
Признаки
- Отсутствие беременности более года (на фоне созревающего, но не лопающегося фолликула).
- Нарушение цикла. Если аменорея чередуется с обильными, длительными кровотечениями.
- При УЗИ постоянно обнаруживается крупный фолликул.
Причины
- Заболевания гипоталамуса и гипофиза. Выработка гормонов напрямую зависит от четкой работы этих органов.
- Прием гормональных препаратов при медикаментозной терапии.
- Лечение сердечными гликозидами.
- Предельно интенсивные физические нагрузки.
- Стрессы, переживания также имеют негативные последствия.
- Гормональная перестройка: после родов, в пубертатный период, при климаксе.
По сути — это временное нарушение процесса овуляции.
А значит необходимо определить и устранить причину, которая привела к данному сбою.
Диагностика
Сначала врач собирает полный анамнез пациентки. Затем женщине необходимо пройти полное обследование.
- Ультразвуковое исследование органов репродуктивной системы. В процессе проведения процедуры наблюдается увеличение одного яичника (реже двух). Обычно персистирующий фолликул находят в правом яичнике. Дело в том, что он является доминантным, более активным в сравнении с левым. Именно в нем часто обнаруживаются кисты, поликистозные процессы.
- Фолликулометрию. Контроль роста фолликула и его разрыва.
- Производят замер толщины эндометрия матки.
- Делают гистологию эндометрия.
- Тест для уточнения уровня половых гормонов.
- Исследование мазков на инфекции половых путей.
Лечение
Для коррекции персистенции фолликула прибегают к комплексной медикаментозной терапии. Основные медикаменты при гормональном дисбалансе:
- Антагонисты эстрогенов;
- Аналоги лютеотропного гормона (Люверис);
- Комбинированные контрацептивы;
- Аналоги прогестерона.
Поскольку патология сопровождается сильными кровотечениями, назначают препараты содержащие железо, B9, B12.
Неприятные моменты, связанные с нарушением цикла, можно избежать, если бережно и с вниманием относиться к своему здоровью. В запущенных случаях персистенция приводит к бесплодию
Симптомы персистенции фолликула
Основным проявлением расстройства являются ановуляторные дисфункциональные маточные кровотечения. Метроррагии неритмичны. Межменструальный промежуток превышает 35 дней, нередко достигает 6-8 недель и больше. В крайних случаях менструальноподобные кровотечения возникают 2-4 раза в год. При кратковременной фолликулярной персистенции интенсивность кровянистых выделений может не отличаться от обычных менструаций, при длительной кровотечения обильные, продолжительные (более 7 дней). Женщины репродуктивного возраста предъявляют жалобы на бесплодие. У части пациенток возникают тянущие боли справа или слева в нижней части живота.
Причины развития
 Ключевым фактором в этиологии, который и вызывает расстройство, является нарушение выработки ЛГ гормона.
Ключевым фактором в этиологии, который и вызывает расстройство, является нарушение выработки ЛГ гормона.
В итоге происходит гормональный сбой.
Среди основных причин выделяют следующие:
- Патологии гипофиза и гипоталамуса. Чаще всего дисфункция этих частей мозга нарушает секрецию нескольких ключевых веществ. Если имеются опухоли, нередко секреция лютеотропина угнетается.
- Гормональная перестройка, связанная с возрастом. В подростковом периоде происходит становление всех механизмов гуморальной регуляции, аналогичный процесс осуществляется и после родов. Дисбаланс гормонов наблюдается и при менопаузе. Кроме этого, заметно снижается выработка мелатонина, оказывающего воздействие на ненормальную секрецию ЛГ.
- Прием препаратов. Речь идет о тех, которые влияют на гипофиз. Сюда относятся гликозиды, сердечные средства, прогестины, высокие дозы эстрогены, входящий в состав ОК и монопрепаратов.
- Постоянный стресс. Если женщина регулярно подвергается стрессу, то начинают расти показатели АКТГ, как следствие снижается производство лютропина. В связи с большими энергозатратами в нужном количестве не выделяется ГнРГ, необходимый для синтеза ЛГ.
Что касается патогенеза, то отсутствие лютеиновой фазы выступает основой развития заболевания. Зрелая яйцеклетка так и остается в яичнике, поэтому дальнейшие физиологические процессы не осуществляются.
Порой возникают обильные и длительные кровотечения, если отторжение эндометрия происходит отдельными участками.
Классификация
В качестве базового критерия систематизации клинических вариантов служит срок, в течение которого гормональная активность фолликулярной ткани сохраняется. С помощью такого подхода учитываются многие особенности. Специалисты выделили две формы персистенции доминантных фолликулов.
Кратковременная ритмическая. Она может развиться как в репродуктивном возрасте, так и в период менопаузы. Решающее действие оказывают факторы, провоцирующие сбой в производстве ЛГ и ФСГ. В этом случае зрелый фолликул может жить 20-40 дней, после чего начинается маточное кровотечение, напоминающее месячные.
Длительная. Патология дает о себе знать в предменопаузе, поскольку присутствуют изменения в регуляции детородной функции. В основном это происходит из-за атрофии эпифиза. Завершается все обильным кровотечением.
Теперь следует разобраться, что ощущает пациентка при персистенции фолликула. Об этом поговорим ниже.
Что такое персистенция фолликула
Персистенция фолликула или Синдром лютеинизации неовулировавшего фолликула (LUF-синдром, или ЛНФ-синдром)– это когда доминантный фолликул в яичниках женщины остается существовать в течение месячного цикла.
В обычном состоянии в 1 фазе цикла — фолликулярной, под влиянием половых гормонов начинается рост и созревание одного из фолликулов, находящихся в женских яичниках в течение всей жизни. Этот фолликул называется доминантный. Он содержит яйцеклетку, которая к моменту овуляции окончательно созревает и обретает способность «качественно» соединиться со сперматозоидом. Доминантный фолликул к моменту овуляции вырастает до 18-20 мм в диаметре. Затем, в норме, под действием определенного соотношения уровня ряда гормонов, происходит овуляция — разрыв фолликула и выход яйцеклетки.
На практике так происходит не всегда. При накоплении пиковой концентрации гормонов примерно через 36 часов запускается овуляция, когда зрелая яйцеклетка покидает левый или правый яичник и выходит в полость маточной трубы.
На месте доминантного фолликула образуется желтой тело — железа секретирующая «гормон беременности» — прогестерон.
Если перед овуляцией (как составить график овуляции) лютеинизирующий гормон не дошел до нужного пика, то стенка созревшего доминантного фолликула не истончается, не разрывается и яйцеклетка остается внутри. Конечно беременность наступить не может.
Существует 2 варианта этой патологии:
- недозревшая, но готовая к оплодотворению, яйцеклетка погибает;
- яйцеклетка не созревает и продолжает оставаться в зачаточном состоянии.
Персистированный фолликул сохраняет свои неизменные размеры до 1 фазы очередной менструации. И такое состояние может наблюдаться в течение нескольких лет и в итоге привести к невозможности естественного зачатия. Но мы несколько раз в практике отмечали случаи, когда персистенция фолликула произвольно самоустранялась.
Другой вариант развития событий – увеличение объема яичника, в этом случае специалист на УЗИ диагностирует вам кисту. Она представляет собой новообразование в виде пузыря с жидкостью или полужидким содержимым в самой структуре яичника, увеличивающее его объемы в несколько раз. Один из возможных рисков – перерождение кисты в онкологию. Но таких осложнений можно избежать, следя за своим «женским здоровьем».
Как проявляется патология
Появление персистирующего фолликула не может пройти бесследно для организма. Однако сначала никаких изменений в женском организме не видно. Если небольшая тянущая боль и присутствует, то пациентка может принять это за приближение месячных. Причем в это время она не обращается к врачу.
Далее, патология имеет такие симптомы:
- Наличие неовулировавшего фолликула приводит к длительной задержке месячных. После их наступления кровотечение является очень обильными.
- Отрицательный тест на беременность. На просто не может наступить из-за неовулирующего яичника.
Существуют и другие диагностические признаки, способные точно определить персистирующий фолликул:
- анализ крови показывает повышение уровня эстрогена, но небольшое количество прогестерона;
- после ультразвукового обследования у больной обнаруживается увеличенный фолликул;
- жидкость и желтое тело в яичнике отсутствует.
Если все эти признаки присутствуют, а вместе с кровоизлиянием во время месячных ситуация не меняется, нужно обязательно принимать терапевтические меры. В противном случае возможны различные осложнения, которые не всегда удается устранить.
Хроническая персистирующая инфекция

Ею могут быть поражены любые клетки организма, и проявляется она только в случаях, когда человеком инфекция уже была ранее перенесена. Следующие лица находятся в группе риска хронической персистирующей инфекции:
- доноры крови;
- беременные;
- недоношенные дети;
- медицинский персонал;
- онкобольные;
- пациенты с иммунодефицитом.
Хроническая персистирующая инфекция имеет три формы: легкую, среднюю и тяжелую. Поскольку такая инфекция может поразить разные органы и системы организма, проявиться она может мышечными болями, общей слабостью организма, желудочно-кишечными патологиями, жаром, гепатитом, увеличением лимфоузлов.
Первая помощь
До того, как точно будет поставлен диагноз и назначено лечение, можно малышу оказать первую помощь в домашних условиях:
- в меню должны присутствовать овощи, фрукты и молочные продукты;
- сбить температуру – для малышей, не достигших года, можно поставить свечку, а тем, кто постарше, можно дать детское лекарство «Ибупрофен». Если температура менее 39 градусов, можно попробовать сбить ее растиранием тела раствором воды с уксусом;
- постельный режим;
- давать ребенку много жидкости (не менее двух-трех литров в день). Лучше всего подойдет теплый травяной чай. В него можно добавить липу, смородину, мед или малину.
Дома проводится лечение персистирующей инфекции у малышей. Педиатром назначаются препараты, которые не нанесут вред малышу. В стационар ребенка могут поместить, если у него тяжелая форма инфекции.
Остаются не до конца изученными персистирующие вирусные инфекции, что приводит к возникновению множества трудностей при их диагностике и лечении. Некоторые вирусы могут всю жизнь просуществовать в организме в латентной форме, другие – сразу же проявляются в тяжелой форме. В любом случае, невозможно справится самостоятельно с этим явлением. Необходимо обратиться к вирусологу или иммунологу, так как в данном вопросе эти специалисты являются наиболее компетентными.
Разрыв кисты
В некоторых случаях возможен разрыв кисты. Чаще всего это происходит в середине месячного цикла, когда наступает овуляция. Содержимое кисты попадает в организм и вызывает следующие симптомы:
- острая боль внизу живота;
- боль распространяется на весь живот (невозможно понять ее место локализации);
- резко падает пульс и артериальное давление;
- ощущается сильное напряжение в животе;
- начинается холодный пот и бросает в дрожь;
- появляется тошнота (иногда рвота);
- возможна потеря сознания.
В домашних условиях оказать помощь невозможно, поэтому нужно срочно вызывать бригаду скорой помощи. Разрыв кисты часто сопровождается внутренним кровотечением, а значит жизнь женщины под угрозой. Только медики могут помочь в этой ситуации.
Физиологические изменения в яичниках
Именно репродуктивная система женского организма претерпевает наиболее серьезные преобразования во время менопаузы. Чтобы понять сущность процессов, происходящих в это время в яичниках, следует вспомнить, какую функцию выполняет этот орган, и в чем его значение.
Что такое яичник
Яичник представляет собой овальную железу, которая одним своим краем прикреплена к матке, а другой устремлена в сторону маточной трубы. Созревший яичник состоит из коркового вещества, мозгового вещества и, так называемых, ворот. Именно в корковом веществе располагаются фолликулы, внутри которых созревают яйцеклетки. В организме каждой женщины заложено определенное количество фолликулов. Это своеобразный репродуктивный резерв, запасы которого в течение жизни не возобновляются.
В каждом менструальном цикле созревает один фолликул, дающий шанс на зарождение новой жизни. В яичнике происходит выработка таких жизненно важных гормонов, как эстрогены и андрогены. Наибольшее значение для полноценной деятельности женского организма представляют именно эстрогены.
Изменения в период климакса
В период менопаузы структура яичников кардинально меняется. Эти изменения носят необратимый характер, их финалом является полное завершение детородной функции. По мере прогрессирования климактерических изменений, место фолликулов постепенно замещается соединительной тканью, а место бывших желтых тел — гиалиновыми глыбками. Этот динамический процесс приводит к изменению размеров и структуры данного органа. Постепенно яичники уменьшаются в размерах, происходит процесс атрофирования тканей.
Многих женщин интересует, какие габаритные показатели яичников являются нормальными в период менопаузы. Следует ориентироваться на следующие параметры:
- объем может варьироваться в диапазоне от 1,5м3 до 4,5 м3;
- толщина должна укладываться в показатели от 9 до 12 мм;
- длина: от 20 до 25 мм;
- ширина: от 12 до 15 мм.
Недостатки и преимущества.
Преимуществом данного метода диагностики является точное определение состояния яичника — стадии созревания фолликула, наличия овуляции и желтого тела. А также во время проведения исследования определяется состояние эндометрия (слизистой оболочки матки, куда впоследствии имплантируется оплодотворенное плодное яйцо). Это нужно для повышения вероятности беременности.
Недостатком фолликулометрии является необходимость частого и точного посещения врача. Нельзя забывать, что яичниковый фолликул в среднем растет на 1 мм в день. Чтобы не пропустить овуляцию, необходимо точно соблюдать назначения врача и прибывать на обследование в строго определенный день. Если этого не делать, то врач не всегда сможет помочь Вам вырастить жизнеспособный фолликул, получить полноценную овуляцию, желанную беременность и родить здорового ребенка.
Но еще одна опасность состоит в том, что, если Вы проигнорируете прием и не получите необходимые консультацию и процедуры, то могут образоваться кисты и другие осложнения, которые будут препятствовать беременности.
Особенности персистирующей инфекции у детей
Поскольку у детей организм слаб и окончательно окрепнет только в подростковом периоде, он достаточно уязвим для развития такого рода инфекции. Вирусным болезням особенно подвержены новорожденные и дети, не достигшие возраста десяти лет. «Подхватить» персистирующую инфекцию малыши могут двумя способами:
- при контакте с инфекционной средой, больным животным или от другого больного человека;
- из окружающей среды. Ведь детский организм еще никак не может препятствовать вирусу, свободно входящему в благоприятную среду и размножающемуся там.
При проникновении в детский организм более двух возбудителей, появляется инфекционное заболевание, которое дает о себе знать. По следующим признакам можно выявить вирусное заболевание:
- жар (температура колеблется от 38 до 40 градусов);
- вялость;
- непрекращающаяся головная боль;
- сильное потоотделение;
- тошнота и рвота;
- отсутствие аппетита;
- боль в мышцах.
Дополнительно к данным симптомам могут добавиться и осложнения. Как правило, возникают они, если не обратиться к врачу вовремя. Следующим образом выглядят эти осложнения:
- кашель;
- полная потеря голоса или охриплость;
- заложенность носа;
- выделение гноя из носовых пазух;
- лихорадка.
Профилактика возникновения и повторного рецидива персистирующего фолликула
Специфической профилактики не существует. Но для снижения риска нужно придерживаться ряда рекомендаций:
Для питания следует выбирать свежие овощи, хлеб и макароны из твердых сортов пшеницы, кисломолочные продукты. В рационе обязательно должно присутствовать красное мясо в достаточных объемах. Вегетарианки часто сталкиваются с проблемами в половой сфере, в том числе и с невозможностью зачать или выносить малыша.
Помните, что не овулирующие женщины должны заниматься собственным здоровьем с особым «усердием», поскольку онкологические заболевания половой системы встречаются все чаще в последние годы и развиваются без видимых стартовых причин.
Вот так на УЗИ выглядит персистенция фолликула (2ух минутное видео):
Друзья, полезно было почитать? Поделитесь полученной информацией с другими на страничках ваших соцсетей! Только знания позволяют вовремя заподозрить развитие проблем и предотвратить серьезные последствия. Здоровья и успехов всем заглянувшим ко мне!
Общее описание патологии
Для того чтобы яйцеклетка могла оплодотвориться, ей необходимо созреть. Делает она это в фолликуле. Таких образований в яичнике появляется несколько, но только один достигает необходимых размеров. Впоследствии фолликул разрывается и яйцеклетка выходит из него, попадая в маточную трубу. Представленный процесс называется овуляцией.
Если фолликул яичника не разрывается, женская половая клетка остается внутри. Овуляция при этом не начинается. Задержка может длиться несколько недель или даже месяцев. Опасность патологии заключается в том, что появившееся образование способно перерождаться в кисту.
Методы лечения
В этот период врачом могут назначаться препараты, содержащие прогестерон – «Прегнил», «Норколут». Препарат применяется в виде инъекций, продолжительность приёма составляет неделю, срок начала – 1,5 недели до начала месячных.
Для более лёгкого воздействия могут применяться препараты в таблетках – «Дюфастон», «Норэтистерон». Каждое подобное лекарство имеет ряд побочных действий и последствий, поэтому назначать их вправе только врач и только после обширного обследования пациента.
Другие препараты назначаются для подавления синтезирования эстрогена – «Серофен», «Кломид», «Тамоксифен». Они так же имеют ряд побочных воздействий, к примеру, возникновение судорог, повышение веса.
Хорошо помогают и физиотерапевтические процедуры. Среди них выделяют лазерное воздействие, гинекологический массаж, стимуляцию электрическим током.
ВАЖНО! Не стоит надеяться только лишь на физиопроцедуры, как на основной метод лечения. В качестве самостоятельной терапии данные способы не применяются, только лишь как дополнение к медикаментам.. Возможно оперативное вмешательство, но применяется оно в редких случаях
Возможно оперативное вмешательство, но применяется оно в редких случаях.
Как простимулировать работу яичников в менопаузе?

Бывает и такое, что менопауза застает женщину слишком рано, когда ей еще хочется родить ребенка. В этом случае встает вопрос о том, как же можно активизировать работу яичников, и можно ли это сделать вообще? Это сделать можно, но такие манипуляции со своим организмом можно проводить только с разрешения лечащего врача.
Сделать это можно следующими способами:
- Для некоторых женщин будет достаточно несколько изменить свой привычный рацион, образ жизни, включить в свое повседневное меню такие продукты, которые стимулируют выработку эстрогена. К таким продуктам относятся овощи, фрукты, бобовые культуры, но притом нужно постараться отказаться от жирной и жареной пищи. Помимо питания в свою жизнь нужно включить умеренную и разумную физическую нагрузку, не забывать об отдыхе.
- Есть препараты, которые в своем составе содержат только эстрогены, а есть и комбинированные. Выбирать их самостоятельно, полагаясь на советы друзей, родственников и соседей очень опасно.
- Прием фитоэстрогенов поможет стимулировать функцию яичников безопасно для организма, так как фитоэстрогены практически не вызывают никаких побочных эффектов, и фолликулы при менопаузе при приеме фитоэстрогенов продолжают вырабатывать яйцеклетки. Фитоэстрогены – это такие аналоги женских половых гормонов, которые содержатся в определенных лекарственных травах.
- Помогают восстановить функцию яичников при климаксе и такие народные средства: корень хвоща обыкновенного, корень солодки, медуница и многие другие. Для достижения необходимого эффекта нужно столовую ложку выбранного компонента залить поллитрами воды и принимать после полного остывания, предварительно процедив. Тогда фолликулы в менопаузу будут работать еще некоторое время должным образом.
Лечение
Проводится медикаментозная терапия с корректировкой гормонального фона. Основными целями лечения считают восстановление менструального цикла, возможности зачатия, предотвращение развития осложнений.
Терапия проводится:
- Комбинированными оральными противозачаточными – эстроген-гестагенные медикаменты позволяют восстановить уровень гормонов при отсутствии процесса овуляции. После их отмены наблюдается стабилизация менструальной цикличности.
- Гестагенами – назначаются при избыточном разрастании слоев эндометрия.
- Антагонистами ГнРГ – средства позволяют купировать нарушения метаболизма в гипоталамусе и гипофизе. Особенно эффективны при переизбыточном количестве эстрогена.
- Заменителями ЛГ – с их помощью стимулируется овуляция, поддерживается образование желтого тела, восполняется нехватка лютропина. Лекарство требует контроля над гормональным фоном.
Симптоматическая терапия включает средства противоанемического направления, лекарственного и хирургического гемостаза.
При обильном кровотечении применяются: утеротоники, антигеморрагические, гемостатические, монофазные КОК препараты и выскабливание полости матки.
К основному медикаментозному лечению назначается специализированное диетическое питание, физиотерапия: электрофорез, воздействие на матку ультразвуком, лазеротерапия, гинекологический массаж.







