Тромб в легких лечение
Содержание:
Симптоматика
Сгустки тромбов зачастую остаются незаметными и редко поддаются диагностике. Но если тромб уже оторвался, то человека не удается спасти, ибо смерть наступает моментально.
Однако есть несколько основных моментов, на которые стоит сразу же обратить внимание и не медлить с визитом к доктору с подозрением на тромбоз. Вот некоторые из них:
- Сильная внезапная одышка.
- Боли в груди.
- Головокружение или потеря сознания.
- Снижение артериального давления.
- Единичные симптомы тахикардии.
- Набухшие вены на шее.
- Кашель с примесями крови.
- Слишком бледная кожа.
- В верхней половине тела кожа может синеть.
- Повышение температуры.
Именно на такие симптомы жаловались пациенты, перенесшие тромбоз. Остальные люди не замечали никаких изменений в организме. Это говорит о том, что за своим организмом нужно внимательно следить и адекватно реагировать на сбои в его работе.
Лечение
Лечение легочного тромбофлебита проводится в реанимации или в отделении интенсивной терапии. Главная задача терапии – восстановить кровоток и ликвидировать угрозу для жизни пациента.
С этой целью применяют:
- Тромболитики;
- Антикоагулянты;
- Хирургическое удаление тромбов;
- Сердечно-легочную реанимацию при необходимости.
Единая инструкция или схема по лечению ТЭЛА отсутствует. В каждом клиническом случае при выборе методов терапии врачи ориентируются на состояние пациента, его возраст и анамнез, выраженность симптомов, наличие сопутствующих заболеваний и другие особенности.

Тромболитическая терапия
Лечение тромболитиками назначается с целью рассасывания сгустков.
Для этого применяют специальные препараты:
Растворение тромбов приводит к восстановлению кровотока. Однако тромболитические препараты имеют массу противопоказаний, поэтому не всегда могут применяться. Назначать их должен только врач. Цена хороших тромболитиков весьма высока, но от их эффективности зависит исход заболевания и прогноз для выздоровления и жизни.
Антикоагулянты и антиагреганты
Действие этих препаратов направлено на разжижение крови и предотвращение образования тромбов, в отличие от тромболитиков, которые растворяют уже сформировавшиеся сгустки. Лечение антикоагулянтами и антиагрегантами показано всем больным с тромбофлебитом и ВРВ любых локализаций, включая патологию в легочных сосудах.
Из антикоагулянтов чаще применяют гепарин и его производные:
Из антиагрегантов популярность завоевали:
- Обычный аспирин и его производные (Кардиомагнил, Ацекардол и др.);
- Клопидогрел;
- Тиклопидин;
- Билобил и др.
Разжижающими кровь свойствами обладают витамин Е и некоторые растительные экстракты (конского каштана, черники, солодки, женьшень, зеленый чай, имбирь и др.) — см. Лечение тромбофлебита народными средствами: эффективные и безопасные лекарственные средства, приготовленные в домашних условиях.
Хирургическое лечение
Если не удается разрешить проблему медикаментозными средствами, на помощь приходит хирургия.
Тромбэктомия
Операция по удалению тромба из просвета сосуда носит название тромбэктомии. Это довольно травматичное вмешательство, из-за чего его проведение сопряжено с большим количеством рисков.
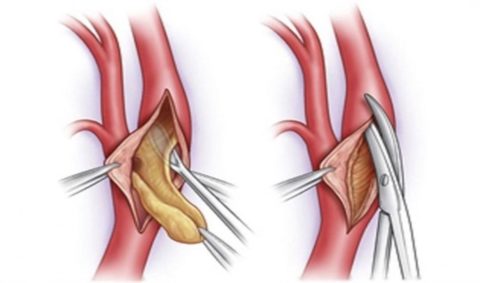
В ходе этой операции тело пациента охлаждают до 28 градусов, затем вскрывают грудную клетку, подключают систему искусственного кровообращения, после чего приступают к удалению тромба. Это можно сделать путем разреза сосуда и извлечения сгустка, или же удалив кусочек внутренней стенки артерии вместе с тромбом (тромбэндартерэктомия). Подробнее об этих операциях можно узнать из видео в этой статье.
Катетерная фрагментация тромба
При невозможности проведения полостной операции прибегают к более щадящему хирургическому вмешательству – катетерной фрагментации тромба. Удалить сгусток с помощью такой манипуляции можно только из крупных магистральных сосудов, так как в более маленькие сосуды невозможно ввести катетер.
Данная процедура проводится с помощью чрескожного доступа (обычно через бедренную вену), поэтому никаких крупных разрезов не предполагает. Вследствие этого после нее реже развиваются осложнения, но и эффективность у данной операции меньше.
При необходимости проведения хирургического лечения антикоагулянтную терапию не назначают из-за повышенного риска кровотечений в результате медикаментозного разжижения крови.
Сердечно-легочная реанимация
Проведение сердечно-легочной реанимации необходимо при остановке сердца из-за критической нехватки кислорода. После стабилизации сердечного ритма проводят искусственную вентиляцию легких и оксигенотерапию. Для повышения давления до нормальных цифр применяют инфузионную терапию солевыми растворами и вводят вазопрессоры (адреналин, допамин, добутамин).

Диагностика
Диагностика ТЭЛА начинается с клинической оценки врача, а затем может включать специализированные анализы, которые могут подтвердить или исключить диагноз.
Клиническая оценка.
Первым шагом в диагностике ТЭЛА является оценка врача того, высока или низка вероятность того, что у человека возможно ТЭЛА. Врач делает эту оценку, выполняя тщательный медицинский анамнез, оценивая факторы риска развития тромбоза в глубоких венах (ТГВ), проводит физическое обследование, измеряет концентрацию кислорода в крови и, возможно, проводит ультразвуковое исследование для выявления ТГВ.
Неинвазивные тесты
После клинической оценки врача могут потребоваться специальные анализы, такие как анализы крови или визуализационные исследования.
Анализ на D-димер. Если считается, что вероятность тромбоэмболии низкая, врач может назначить анализ на D-димер. Анализ на D-димер — анализ крови, который измеряет наличие аномального уровня свертывающей активности в крови, что ожидается, если у человека ТГВ или ТЭЛА. Если клиническая вероятность ТЭЛА низкая и анализ на D-димер отрицателен, ТЭЛА можно исключить, и врач приступит к рассмотрению других возможных причин симптомов.
Если вероятность ТЭЛА оценивается как высокая, или если анализ на D-димер положительный, то обычно выполняется либо сканирование V/Q (сканирование вентиляции/ перфузии), либо компьютерная томография (КТ) грудной клетки.
- V/Q-сканирование: V/Q-сканирование — сканирование легких, при котором используется радиоактивный краситель, введенный в вену, для оценки потока крови в ткани легких. Если легочная артерия частично заблокирована эмболой, в соответствующую часть легочной ткани будет поступать меньшее количество радиоактивного красителя, что можно будет на экране.
- Компьютерная томография (КТ): КТ — неинвазивная компьютеризированная рентгеновская процедура, который позволяет врачу визуализировать легочные артерии, чтобы увидеть, нет ли обструкции, вызванной эмболией.
- Легочная ангиограмма: Легочная ангиограмма долгое время считалась золотым стандартом для выявления ТЭЛА. Если диагноз будет неясен после проведения вышеописанных тестов, врач может заказать легочную ангиографию.
Лечение тромбоэмболии легочной артерии
Как только диагноз легочной эмболии подтвержден, терапия начинается немедленно. Если есть очень высокая вероятность легочной эмболии, медицинская терапия может быть начата даже до подтверждения диагноза.
Растворители крови — антикоагулянты.
Основным средством лечения тромбоэмболии легочной артерии является использование антикоагулянтных препаратов, , для предотвращения дальнейшего свертывания крови.
Разжижители крови, обычно используемые для лечения ТЭЛА, представляют собой либо внутривенный гепарин, либо производное гепарина, которое можно вводить подкожной инъекцией, например Арикстра или Фондапаринукс.
Семейство препаратов гепарина обеспечивает немедленный антикоагулянтный эффект и помогает предотвратить дальнейшее образование тромбов.
Тромболитическая терапия.
Когда ТЭЛА тяжелой формы и вызывает сердечно-сосудистую нестабильность, антикоагулянтная терапия часто оказывается недостаточной. В этих ситуациях применяются мощные разрушающие сгусток агенты, называемые тромболитиками. Эти лекарственные препараты, включают фибринолитические агенты, такие как стрептокиназа, предназначеные для растворения сгустка крови, который закупоривает легочную артерию.
Хирургия.
Хирургия — метод, который может непосредственно удалить тромб. Наиболее распространенная хирургическая процедура, называемая хирургическая эмболэктомия, является довольно рискованной и не всегда эффективной, поэтому она предназначена для людей, которые имеют очень низкий шанс выживания без операции.
Лечение
Медикаментозное лечение тромбоэмболии легочной артерии
| Препарат | Описание | Применение и дозировки |
| Препараты, уменьшающие свертываемость крови | ||
| Гепарин натрия (натриевый гепарин) | Гепарин – вещество, которое образуется в организме человека и других млекопитающих. Он подавляет фермент тромбин, который играет важную роль в процессе свертывания крови. | Одномоментно вводят внутривенно 5000 – 10000 ЕД гепарина. Затем – капельно по 1000-1500 ЕД в час. Курс лечения – 5-10 дней. |
| Надропарин кальция (фраксипарин) | Низкомолекулярный гепарин, который получают из слизистой оболочки кишечника свиней. Подавляет процесс свертывания крови, а также обладает противовоспалительным действием и подавляет иммунитет. | Вводят 0,5-0,8 мл подкожно 2 раза в сутки. Курс лечения – 5-10 дней. |
| Эноксапарин натрия | Низкомолекулярный гепарин. | Вводят 0,5-0,8 мл подкожно 2 раза в сутки. Курс лечения – 5-10 дней. |
| Варфарин | Препарат, который подавляет синтез в печени белков, необходимых для свертывания крови. Назначается параллельно с препаратами гепарина на 2-й день лечения. | Форма выпуска: Таблетки по 2,5 мг (0,0025 г).Дозировки: В первые 1-2 дня варфарин назначают в дозировке 10 мг 1 раз в день. Затем дозу снижают до 5-7,5 мг 1 раз в день. Курс лечения – 3-6 месяцев. |
| Фондапаринукс | Синтетический препарат. Подавляет функцию веществ, которые принимают участие в процессе свертывания крови. Иногда применяется для лечения тромбоэмболии легочной артерии. | |
| Тромболитики (препараты, которые растворяют тромбы) | ||
| Стрептокиназа | Стрептокиназу получают из β-гемолитического стрептококка группы C. Она активирует фермент плазмин, который расщепляет тромб. Стрептокиназа действует не только на поверхности тромба, но и проникает внутрь него. Наиболее активна в отношении недавно образовавшихся тромбов. | Схема 1. Вводят внутривенно в виде раствора в дозировке 1,5 миллиона МЕ (международных единиц) в течение 2 часов. В это время введение гепарина прекращают.Схема 2.
|
| Урокиназа | Препарат, который получают из культуры клеток почек человека. Активирует фермент плазмин, который разрушает тромбы. В отличие от стрептокиназы, реже вызывает аллергические реакции. | Схема 1. Вводят внутривенно в виде раствора в дозировке 3 миллиона МЕ в течение 2 часов. В это время введение гепарина прекращают.Схема 2.
|
| Альтеплаза | Препарат, который получают из человеческих тканей. Активирует фермент плазмин, который осуществляет разрушение тромба. Не обладает антигенными свойствами, поэтому не вызывает аллергических реакций и может использоваться повторно. Действует на поверхности и внутри тромба. | Схема 1. Вводят 100 мг препарата в течение 2 часов.Схема 2. Вводят препарат в течение 15 минут из расчета 0,6 мг на каждый килограмм массы тела больного. |
Мероприятия, которые проводят при массивной тромбоэмболии легочной артерии
- Остановка сердца. Проводят сердечно-легочную реанимацию (непрямой массаж сердца, искусственную вентиляцию легких, дефибрилляцию).
- Гипоксия (пониженное содержание в организме кислорода) в результате нарушения дыхания. Проводят оксигенотерапию – больной вдыхает газовую смесь, обогащенную кислородом (40%-70%). Ее подают через маску или через введенный в нос катетер.
- Выраженное нарушение дыхания и тяжелая гипоксия. Проводят искусственную вентиляцию легких.
- Гипотензия (снижение артериального давления). Больному вводят внутривенно через капельницу различные солевые растворы. Применяют препараты, которые вызывают сужение просвета сосудов и повышение артериального давления: допамин, добутамин, адреналин.
Хирургическое лечение тромбоэмболии легочной артерии
Показания к хирургическому лечению при ТЭЛА
- массивная тромбоэмболия;
- ухудшение состояния пациента, несмотря на проводимое консервативное лечение;
- тромбоэмболия самой легочной артерии или ее крупных ветвей;
- резкое ограничение притока крови к легким, сопровождающееся нарушением общего кровообращения;
- хроническая рецидивирующая тромбоэмболия легочной артерии;
- резкое снижение артериального давления;
Виды операций при тромбоэмболии легочной артерии
- Эмболэктомия – удаление эмбола. Это хирургическое вмешательство проводится в большинстве случаев, при острой ТЭЛА.
- Тромбэндартерэктомия – удаление внутренней стенки артерии с прикрепленной к ней бляшкой. Применяется при хронической ТЭЛА.
Легочная эмболия: обследования и диагностика
Выраженная ЭЛА – неотложное медицинское состояние. Если большая легочная артерия и множественные мелкие артерии забиты, сердечная система разрушается, и пациент падает в обморок. Такое расстройство принято называть «молниеносной эмболией». Заболевание лечат назначением больших доз антикоагулянтов. Небольшая ЭЛА, которая часто вызывает незначительную степень респираторного дистресса, иногда трудно диагностировать.
Если пациент приходит к врачу с болью в суставах и одышкой, следующие вопросы уточнят, имеются ли у пациента симптомы наличия тромба в легких:
- Являются ли нижние конечности опухшими или покрасневшими?
- Работали ли пациент за компьютером в течение длительного времени?
- Были ли прикован к постели в течение длительного периода времени?
- Страдает ли больной от определенной опухоли?
- Больной получал противораковую терапию (облучение, химиотерапию и т.д.) за последние шесть недель?
- У пациента был тромбоз глубоких вен или легочная эмболия?
- Кашель сопровождается выделением сгустков крови?
- Пациентка в положении?
- Принимает ли противозачаточные таблетки или другие препараты с женскими половыми гормонами?
После составления анамнеза следует провести точный физический осмотр, чтобы найти дальнейшие признаки ЭЛА.
Общий анализ крови
Определенная концентрация веществ в крови указывает на легочную эмболию. Тело пытается растворить кровяные сгустки в случае тромбофлебита или ЭЛА. Растворением сгустков занимаются D-димеры. Они возникают при других заболеваниях в крови. Если D-димеры обнаруживаются у пациента, ЭЛА маловероятна. Высокие значения тропонина и натриуретических пептидов свидетельствуют о выраженной ЭЛА.
Так как газовый обмен в легких нарушается при ЭЛА, содержание кислорода в крови падает. Ускоренное дыхание приводит к снижению концентрации углекислого газа. Поэтому кислород и углекислый газ в крови – важные параметры для диагностики ЭЛА.
ЭКГ
Электрокардиографическое исследование важный инструмент в диагностике ЭЛА. Для этого несколько электродов прикрепляются к груди, рукам и ногам и подключают к кабелям измерительного прибора. Сердечный ритм записывается на бумажной ленте. При эмболии сердце работает против более сильного давления и снабжается меньшим количеством кислорода, ЭКГ показывает признаки перегрузки сердечной мышцы.
УЗИ
Ультразвуковое исследование сердца покажет, ограничена ли функция сердца легочной эмболией. Для этой цели наносят гель на грудь в области сердца. Техник может использовать ультразвуковую головку для просмотра полостей сердца, клапанов и кровотока. Глубокие вены часто исследуют с помощью ультразвукового устройства, чтобы выявить возможные остаточные сгустки в венах. В некоторых случаях даже сгустки крови в сердце можно увидеть на УЗИ.
 УЗИ
УЗИ
Рентгенологическое исследование
Радиальные артерии видны на рентгеновском изображении. Существуют другие признаки ЭЛА: увеличенное сердце или вода в легких.
Компьютерная томограмма
При компьютерной томограмме ЭЛА очень заметна. Перед исследованием контрастное вещество вводится в руку. Затем готовится КТ-изображение грудной клетки пациента. Рентгенолог смотрит на изображение легочных сосудов и обнаруживает тромбы.
В некоторых случаях производится легочная сцинтиграмма. Для этой цели пациент должен вдыхать радиоактивно меченое вещество. На снимках обследования видно, насколько хорошо кровь циркулирует в отдельных артериях. В редких случаях берут микропрепарат на детальное изучение.
Классификация
В зависимости от участка, в котором происходит тромбообразование, выделяют несколько вариантов заболевания:
- массивная ТЭЛА – сгусток закрывает просвет главного ствола, основных ветвей артерии;
- закупорка долевых, сегментарных сосудов;
- эмболия мелких ветвей.
В зависимости от количества сосудов, по которым прекратился ток крови, выделяют несколько форм болезни:
- малая – закупорка не более 25% сосудов легких, при которой не нарушается работа правого желудочка, сопровождается незначительной одышкой;
- субмассивная – количество закрытых сосудов 30-50%. Появляется одышка, слабо выраженные признаки недостаточности правого желудочка. При субмассивной форме артериальное давление не изменено;
- массивная – легкое лишается притока крови на 50-75%. Сопровождается острой недостаточностью правого желудочка, падением АД, резким повышением давления в легочной артерии, потерей сознания, кардиогенным шоком;
- смертельная – ток крови прекращен более чем на 75%.
 Заболевание может развиваться постепенно, проявляться слабо выраженными признаками или возникать резко. Учитывая скорость проявления симптомов и скорость развития патологии выделяют 4 клинических течения:
Заболевание может развиваться постепенно, проявляться слабо выраженными признаками или возникать резко. Учитывая скорость проявления симптомов и скорость развития патологии выделяют 4 клинических течения:
- Молниеносное. Резкое, полное закрытие просвета главного ствола или основных ветвей легочной артерии с двух сторон. Смерть наступает в течение нескольких минут. Характеризуется недостаточностью легких, фибрилляцией желудочков, коллапсом, остановкой дыхания. Признаки ишемии легочной ткани на фоне прекращения тока крови развиваться не успевают из-за моментальной остановки дыхания.
- Острое. Длится в течение 2-5 дней, характеризуется быстро нарастающими симптомами недостаточности клеток головного мозга, легких, сердца.
- Подострое. Может развиваться до 7 и более дней. Симптомы нарастают постепенно. При подостром течении возможны резкие обострения, которые могут привести к летальному исходу.
- Хроническое. Чаще возникает после операций, как последствие сердечно-сосудистых, онкологических болезней. Проявляется симптомами ишемии легких, нарастающими признаками нарушения тока крови по малому кругу.
В зависимости от степени тяжести ТЭЛА классифицируют на легкую, среднетяжелую, тяжелую форму.
Симптомы заболевания
https://www.youtube.com/watch?v=nv8d8s9RTxU
Специалисты определяют три вида ТЭЛА, зависимо от того, какой объем поражения сосудов легких наблюдается. При массивной ТЭЛА поражается больше 50% сосудов легких.
В данном случае симптомы тромбоэмболии выражаются шоком, резким падением артериального давления, потерей сознания, имеет место недостаточность функции правого желудочка. Последствием гипоксии головного мозга при массивной тромбоэмболии иногда становятся церебральные нарушения.
Субмассивная тромбоэмболия определяется при поражении от 30 до 50% сосудов легких. При такой форме заболевания человек страдает от одышки, однако артериальное давление остается в норме. Нарушение функций правого желудочка выражено меньше.
При немассивной тромбоэмболии функция правого желудочка не нарушается, однако больной страдает от одышки.
В случае подострой тромбоэмболии имеет место нарастание правожелудочковой и дыхательной недостаточности, признаки инфарктнойпневмонии. Рецидивирующая хроническая форма тромбоэмболии отличается повторением одышки, симптомами пневмонии.
Симптомы тромбоза легочной вены многообразны. Они зависят от того, насколько обширно поражение, каково общее состояние здоровья человека, как быстро развивается тромбоз. Сложность в правильной постановке диагноза заключается в том, что тромбоз легочной вены имеет множество симптомов, которые проявляются в самых различных сочетаниях.
” alt=””>
К ряду общих симптомов можно отнести:
- Внезапную одышку;
- Учащённое сердцебиение, достигающее 100 ударов в минуту;
- Бледный, сероватый оттенок кожи;
- Болевой синдром, локализующийся в грудной клетке;
- Проблемы с пищеварением;
- Набухание вен шеи и их пульсацию;
- При исследовании слышатся шумы в сердце;
- У пациента падает давление.
Человек может впадать в кому, у него развивается резкая боль в грудной клетке, он теряет сознание.
В некоторых случаях наблюдается лихорадка, кровохарканье.
Актуальность тромбоэмболии легочной артерии невозможно переоценить, ведь это заболевание занимает 3 место в структуре смертности населения после ишемической болезни сердца и инсульта.
Патогенез и этиология тромбоэмболии легочной артерии
В настоящий момент отмечается рост уровня заболеваемости ТЭЛА из-за ряда причин:
- недостаточная оснащенность больниц районного уровня необходимым оборудованием для своевременной диагностики;
- высокая распространенность сердечной и бронхолегочной патологии среди населения, которая зачастую маскирует признаки ТЭЛА.
Верхняя полая вена отводит кровь верхней половины тела (головы, шеи и верхних конечностей), кровь нижней половины тела собирает нижняя полая вена. Далее полые вены несут венозную кровь в правые отделы сердца: предсердие и желудочек.
Через легочной ствол, который тотчас делится на легочные артерии (правую и левую), кровь из правого желудочка протекает в легкие. Из легких артериальная кровь стремится по легочным венам в левое предсердие, желудочек, далее по аорте разносится по всему телу человека.
Малый круг кровообращения образуют легочные артерии и вены, а аорта, верхняя и нижняя полые вены – большой круг.
Ряд заболеваний сопровождается тромбообразованием в различных венах. Растущие тромбы способны отрываться и по системе полых вен могут попасть в легочную артерию приводя к тромбозу (см. схему).
Результатом тромбоза и прекращения/затруднения кровотока, является рост сопротивления в легочных сосудах, которое распространяется на правый желудочек, а затем предсердие, что приводит к возрастанию давления в правых отделах (правожелудочковая недостаточность).
Лидер по поставке тромбов в легкие — система нижней полой вены, а самой распространенной этиологией ТЭЛА считается тромбоз глубоких вен, в частности бедренных и тазовых.
Факторы риска ТЭЛА
Первичные:
мутации генов, кодирующих белки гемостаза;
” alt=””>
Тромбоэмболия легочной артерии – это перекрытие просвета артериальных сосудов легких кровяными сгустками, которые оторвались от венозных стенок.
ХОЛЕСТЕРИН исчезнет навсегда за 3 дня! Домашний способ. Для того чтобы избавиться от холестерина нужно. Интервью Врач-кардиолог Минздрав minzdrav.ru
Елена Малышева: Образование тромбов в сосудах легко предотвратить! Для чистки сосудов и избавления от тромбов нужно каждый день … Сайт Елены Малышевой Интервью с врачом malisheva.ru
Причины и факторы риска развития тромбофлебита
Тромбофлебит нижних конечностей редко начинается спонтанно. Чаще всего болезнь становится осложнением заболеваний ног. Механизм развития связан с неправильным оттоком лимфы и крови по венам и сосудам. После травмирования внутреннего слоя вены открывается кровотечение. В ответ на это образуется кровяной сгусток. Он предотвращает потерю крови, но со временем разрастается и перекрывает полностью просвет сосуда, не дает крови циркулировать.
Предшествует этому процессу следующие факторы:
- Повреждение сосудистой стенки. В эту группу входит механическое травмирование вен при травме и сдавлении конечностей. Венозные стенки повреждают при неправильном выполнении инъекций, частых и долгих капельницах, операциях.
- Ухудшение кровоснабжения отдельных участков тела. Кровь плохо поступает из-за долгого ношения гипса, постельного режима и гиподинамии. Реже замедление кровотока случается в результате сердечной недостаточности.
- Неправильный отток крови в венах из-за венозной недостаточности. Осложнение развивается на фоне беременности, заболеваний органов малого таза.
- Повышенная свертываемость крови. Вязкость и однородность крови и плазмы изменяются при длительном приеме гормональных препаратов, несоответствии уровня эстрогенов и прогестерона, инфекциях.
Другими причинами тромбофлебита могут быть:
- ожирение;
- аллергические реакции и сенсибилизация;
- наличие венозных тромбоэмболических осложнения (ВТЭО) в анамнезе;
- прием ряда медикаментов (диазепам, амиодарон, ванкомицин, препараты химиотерапии, героиновая наркомания).
Нередко острый тромбофлебит развивается на фоне некоторых аутоиммунных заболеваний, таких как системная красная волчанка, васкулиты, болезни Бехчета и Бюргера. В частности, при болезни Бехчета ТПВ обнаруживают у 53,3%, а ТГВ — у 29,8% пациентов i Богачев В.Ю. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев // Амбулаторная хирургия. — 2016. — № 3-4 (63-64). — С. 16-23. .
В группу риска входят:
- Больные заболеваниями сердца – хронической сердечной недостаточностью, ишемическим инсультом. Отекают конечности, снижается двигательная активность, а после инсульта могут быть параличи, которые затрудняют отток крови по венам.
- Больные сопутствующими флебологическими заболеваниями – варикозом, венозным тромбозом. Скорость движения крови в венах снижается, кровь застаивается, образуя тромб.
- Лежачие больные, люди со сложными переломами. У них нарушена подвижность и возрастает вероятность образования тромба.
- Люди с наследственной предрасположенностью. Нарушения гемостаза передаются генетически. Вероятность болезни повышена, если у родственников первой линии выявлены патологии кровотока.







