Скарлатина у детей: лечение, симптомы, признаки, профилактика
Содержание:
- Антибиотики при скарлатине
- Какие проявления скарлатины особенно опасны для взрослого?
- Каковы возможные последствия скарлатины?
- Сколько продолжается инкубационный период
- Лечение
- Действия при возникновении сыпи
- Лечение Скарлатины:
- Симптомы скарлатины
- Как проводить профилактику скарлатины?
- Диагностика заболевания
- Симптоматика болезни
Антибиотики при скарлатине
Для большинства больных используют лекарства из группы пенициллинов в таблетках или капсулах: Аугментин, Амоксиклав.
Детям до 3 лет назначают Флемоксин Солютаб.
Антибиотики убивают возбудителя и предотвращают осложнения скарлатины. В первые сутки после их приема температура снижается, но курс нужно пройти полностью. Если состояние не улучшилось за 4-5 дней лечения, обратитесь к врачу.
Другие группы антибиотиков от скарлатины:
- Макролиды (Эритромицин, Азитромицин) назначают людям, которые не переносят пенициллины.
- Цефалоспорины (Цефтриаксон) применяют, когда другие антибиотики не дают результата.
Аугментин
Препарат из группы пенициллинов широкого спектра действия часто назначают детям с 3 месяцев (в виде порошка для суспензии) при любых стрептококковых инфекциях. Бактерии не вырабатывают устойчивости к активному компоненту и не разрушают его благодаря клавулановой кислоте в составе. Аугментин можно использовать только 5 дней. Дети препарат переносят хорошо, редко возникают диарея и кандидоз во рту. Цена за 20 таблеток (500 мг) – 370 р.
Азитромицин
Антибиотик из группы азалидов останавливает развитие и размножение бактерий, а в высоких дозах – убивает их.
Эффект сохраняется до 5–7 суток после завершения курса лечения, а терапию проводят 3–5 дней.
При скарлатине препарат назначают детям и взрослым вместо лекарств пенициллинового ряда. Азитромицин переносится легче, редко вызывает кожную сыпь, тошноту, вздутие живота. Препарат не рекомендован при беременности. Цена за 6 капсул (250 мг) – 40 р.
Цефуроксим
Лекарство из группы цефалоспоринов 2 поколения используют для инъекций (уколов или капельницы) только при тяжелом течении скарлатины и развитии пневмонии. Цефуроксим останавливает размножение бактерий, начинает работать через 15–60 минут. После 2-3 суток инъекций назначают то же лекарство в таблетках.
Препарат не подойдет человеку, который не переносит пенициллины и цефалоспорины.
Возможные побочные реакции: судороги, рвота. Цена порошка (10 флаконов) – 1300 р.
Какие проявления скарлатины особенно опасны для взрослого?
У взрослого скарлатина хоть и имеет такие же клинические проявления, но течение заболевания и его последствия отличаются. У молодых и зрелых, не обременённых хроническими заболеваниями, инфекция хоть и протекает тяжелее, чем в детском возрасте, но неопасна.
У страдающих заболеваниями сердечно-сосудистой системы или изменениями сосудов при сахарном диабете или просто у очень пожилых многочисленные токсические продукты жизнедеятельности стрептококка могут привести к токсико-септическому шоку.
На фоне выраженной и стремительно прогрессирующей интоксикации с высокой температурой на вторые или третьи сутки параллельно с кровоизлияниями в коже и некротической ангиной развивается сердечно-сосудистая недостаточность. Нарушается сердечная деятельность с падением артериального давления и изменением сознания вплоть до комы с последующим скорым летальным исходом.
Только квалифицированные инфекционисты с широкими современными техническими возможностями способны провести быстрое дифференциально-диагностическое обследование и выявить причину патологического состояния, всё это характерно для клиники «Медицина 24/7».
Скарлатиной можно заразиться даже не встретившись с больным, вполне достаточно контакта с родственником пациента. В редких случаях инфекцией можно переболеть не один раз, потому как современное лечение антибиотиками не только уменьшает симптомы скарлатины, но и препятствует формированию стойкого пожизненного иммунитета.
Каковы возможные последствия скарлатины?
Все осложнения при скарлатине объясняются особенностью бактерии, которая ее вызывает. Бета-гемолитический стрептококк оказывает тройное воздействие на организм:
- токсическое – отравляет бактериальными ядами. Токсин Дика поражает сердце, сосуды, нервную систему, кору надпочечников, нарушается белковый и водно-минеральный обмен
- аллергическое – белки, которые образуются в результате распада бактерии вызывают аллергическую реакцию. Этот фактор считается наиболее опасным
- септическое – распространяется по телу с током крови и вызывает гнойные очаги воспаления в разных органах.
По данным статистики осложнения возникают у 5% заболевших. Из этого числа почти 10% — это поражения сердца (эндокардит, миокардит). На втором месте, 6% — пиелонефрит (воспаление почек). На третьем месте — гайморит (воспаление пазух носа). Осложнения после скарлатины разделяют на ранние и поздние.
Ранние осложнения скарлатины появляются через 3-4 дня после начала болезни.
Последствия, связанные с распространением инфекционного процесса и распространением бета-гемолитического стрептококка.Могут возникнуть:
- некротическая ангина – разрушения вызванные стрептококком могут привести к отмиранию участков слизистой на миндалинах
- параамигдалический абсцесс – скопление гноя под слизистой оболочкой носоглотки вокруг миндалин
- лимфаденит – воспаление лимфатических узлов в результате скопления в них бактерий и продуктов их распада
- отит – воспаление среднего уха
- фарингит – воспаление стенок глотки
- синуситы – воспаление околоносовых пазух
- гнойные очаги (абсцессы) в печени и почках
- сепсис – заражение крови
Токсические. Токсин стрептококка вызывает нарушения в тканях сердца «токсическое сердце». Его стенки отекают, размягчаются, и сердце увеличивается в размерах. Пульс замедляется, давление падает. Возникает одышка и боль в груди. Эти явления кратковременные и проходят после того, как в организме накопится достаточное количество антител, связывающих токсин.Аллергические. Аллергическая реакция организма на бактерию и ее токсины вызывают временное поражение почек. Его тяжесть зависит от индивидуальной реакции организма и от того, встречался ли он раньше с этой бактерией. Проявлением аллергии являются повреждение сосудов. Они становятся ломкими, возникают внутренние кровотечения. Из них особенно опасно кровоизлияние в мозг.
Поздние осложнения скарлатины
Поздние последствия наиболее опасны и связаны с сенсибилизацией организма – аллергией. В результате этого клетки иммунной системы атакуют собственные ткани и органы. Наиболее серьезные аллергические осложнения:
- Поражение клапанов сердца – клапаны, которые обеспечивают ток крови в нужном направлении, утолщаются. Одновременно ткань становится хрупкой и разрывается. Нарушается циркуляция крови в сердце, развивается сердечная недостаточность. Проявляется одышкой и ноющей болью в груди.
- Синовит– серозное воспаление суставов – результат аллергизации, возникает на второй неделе заболевания. Поражаются мелкие суставы пальцев и стоп. Проявляется припухлостью и болезненностью. Проходит самостоятельно без лечения.
- Ревматизм – поражение крупных суставов, возникает на 3-5 неделе. Кроме боли в конечностях могут появиться и осложнения со стороны сердца. Ревматизм cчитается самым распространенным и неприятным осложнением скарлатины.
- Гломерулонефрит – поражение почек. После выздоровления температура поднимается до 39°. Появляются отеки и боли в пояснице. Моча становится мутной, ее количество уменьшается. В большинстве случаев стрептококковый гломерулонефрит поддается лечению и проходит без следа. Но если вовремя не принять меры, то может развиться почечная недостаточность.
- Хорея Сиденгама – поражение головного мозга, которое возникает через 2-3 недели после выздоровления. Первые проявления: смех и плач без причины, беспокойный сон, рассеянность и забывчивость. Позже появляются неконтролируемые движения в конечностях. Они быстрые и беспорядочные. Нарушается координация, походка, речь. В некоторых случаях мозгу удается компенсировать нарушенную функцию, в других несогласованность движений остается на всю жизнь.
Поздние осложнения после скарлатины чаще всего возникают, если инфекционное заболевание лечили самостоятельно без антибиотиков или диагноз был поставлен неправильно. Профилактика осложнений – правильное и своевременное лечение скарлатины. При первых признаках болезни необходимо обратиться к врачу. Прием антибиотиков, противоаллергических средств и прием большого количества жидкости, это надежная защита от возникновения осложнений.
Сколько продолжается инкубационный период
 Инкубационный период при скарлатине составляет от нескольких часов до двух недель. В это время болезнетворные бактерии уже проникли в организм, но никак еще себя не проявили. Всю болезнь можно разделить на несколько стадий:
Инкубационный период при скарлатине составляет от нескольких часов до двух недель. В это время болезнетворные бактерии уже проникли в организм, но никак еще себя не проявили. Всю болезнь можно разделить на несколько стадий:
- Инкубационный период – до двух недель, но чаще составляет до 5 дней.
- Острое начало заболевания – в течение суток.
- Активная форма болезни – может продолжаться до недели.
- Выздоровление – до трех недель.
Инкубационный период заражения у детей напрямую зависит от иммунитета, наличия хронических болезней, а также наличия вакцинации, которая положена по возрасту. Но главная роль в длительности инкубационного периода все-таки отведена иммунитету.
В тот период, когда стрептококки начинают активное размножение, иммунные клеточки вырабатывают специфические антитела, которые сначала вполне справляются с поставленной задачей. Если иммунитет слабый, то организм сразу сдает сбой. При сильном иммунитете борьба происходит до тех пор, пока интоксикация всего организма не достигнет определенного предела.
Инкубационный период у взрослых и детей индивидуален. Бывает так, что еще до конца не выздоровевший человек не представляет опасности для окружающих и, напротив, у человека уже давно нет никаких симптомов болезни, но он еще долго является источником заражения.
Именно потому, что инкубационный период при этой болезни считается непредсказуемым, больного изолируют на 21 день. Карантин в детских коллективах длится 2-3 недели от последнего случая болезни. В это время в группы не принимают новеньких, а все дети утром тщательно осматриваются медсестрой.
Лечение
Лечение Скарлатины в связи с преобладанием в последнее время легких форм проводят в основном в домашних условиях. В стационары направляют по клиническим (тяжелые формы болезни, наличие осложнений) и по эпидемиол. (дети из многодетных семей и закрытых детских учреждений) показаниям. Больных помещают в боксы или в скарлатинозные отделения, состоящие из небольших палат, к-рые заполняют в течение 2—3 дней. Больные остаются в них на весь срок пребывания в стационаре и не общаются с детьми из других палат. В отделении устанавливают соответствующий сан.-эпид. режим. В домашних условиях больного помещают в отдельную комнату или за ширму. Он пользуется отдельными посудой, игрушками, постельными принадлежностями и полотенцем. Ухаживает за ним, по возможности, один человек. Общение с другими детьми в течение всего срока изоляции не допускается. Вставать с постели разрешается на 5—6-й день болезни после исчезновения начальных острых явлений. В лихорадочном периоде больной получает легкоусвояемую пищу: молоко, молочные продукты, овощные супы, мясные и рыбные блюда, жидкие каши, пюре, компоты, овощные и фруктовые соки, белый хлеб. После снижения температуры разрешают обычное питание.
Важнейшее место в лечении С. занимают пенициллин и препараты пенициллинового ряда (ампициллин, оксациллин и др.). Применяют также препарат пролонгированного действия — бициллин, к-рый вводят однократно внутримышечно в дозе 20 000 ЕД на 1 кг веса тела. При непереносимости пенициллина используют тетрациклин, эритромицин.
При выраженной интоксикации проводят внутривенные вливания плазмозамещающих жидкостей, р-ра Рингера, 25% раствора глюкозы. При тяжелых формах С. применяют кортикостероиды (преднизолон 1 —1,2 мг/кг в сутки, с постепенным снижением дозы через 2—3 дня в течение 5—7 дней).
Лечение психических нарушений при С. направлено прежде всего на основное заболевание, а также включает применение общеукрепляющих и седативных средств. При психозах внутримышечно вводят седуксен, а в более тяжелых случаях — аминазин, галоперидол.
При возникновении осложнений проводят их лечение (см. соответствующие статьи, напр. Гломерулонефрит, Миокардит и т. д.). При скарлатинном сердце рекомендуют постельный режим, лекарственной терапии не назначают.
Действия при возникновении сыпи
Каждый родитель должен знать, что лихорадка, ухудшение самочувствия ребенка, болезненность горла и появление мелкоточечной сыпи свидетельствуют о развитии скарлатины. Инфекционное заболевание лечится только препаратами, назначенными врачом. Поэтому ребенка должен осмотреть педиатр.
Если диагноз подтверждается, то пациенту прописывают антибиотики. Подбирать их нужно особенно тщательно, ведь микроорганизм (стрептококк) может быть устойчивым к некоторым препаратам. В большинстве случаев лечение проводится с помощью пенициллинов.
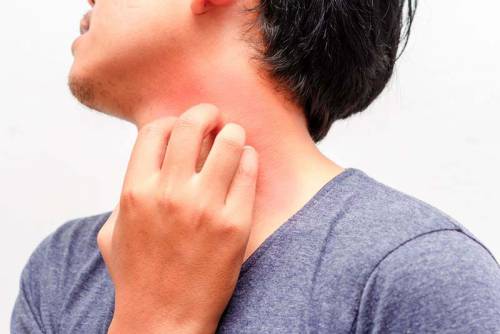 Высыпания не смазывают мазями. Если проявляется сильный зуд, можно принять антигистаминные препараты
Высыпания не смазывают мазями. Если проявляется сильный зуд, можно принять антигистаминные препараты
Терапия длится около 7–10 дней. Прекращать прием запрещено, даже если высыпания исчезли, а состояние начало нормализоваться.
Дополнительно осуществляется прием антигистаминных средств, витаминов. Избавиться от зуда можно с помощью Зиртека, Зодака и других противоаллергических средств.
Чаще всего сыпь при скарлатине не смазывают никакими мазями и кремами. Но, если зуд будет нестерпимым, можно применить Фенистил-гель, имеющий антигистаминные свойства.
Также важно поддерживать нормальное состояние ребенка:
В острой стадии и до момента нормализации температуры тела больной должен соблюдать постельный режим.
Питаться в период лечения нужно жидкой и полужидкой пищей, чтобы не происходило раздражения горла. Отказаться нужно от белковых продуктов.
Особенно необходимо обильное питье.
Купаться не только не запрещается, но и рекомендуется. Таким образом можно на время снять зуд. Воду необходимо сделать теплой
Не нужно использовать мочалку, махровые полотенца.
Важно проводить постоянное проветривание и влажную уборку.
В период лечения необходимо ограничить общение с ребенком лицам, которые не болели скарлатиной. Ведь заболевание является заразным
Нужно использовать ватно-марлевые повязки.
Высыпания при скарлатине помимо зуда не доставляют большого дискомфорта и быстро проходят
Важно экстренно обратиться к врачу и начать лечение, чтобы не допустить развитие осложнений
Лечение Скарлатины:
В настоящее время лечение скарлатины осуществляют на дому, за исключением тяжёлых и осложнённых случаев. Необходимо соблюдать постельный режим в течение 7-10 дней. Этиотропным препаратом выбора остаётся пенициллин в суточной дозе 6 млн ЕД (для взрослых) курсом 10 сут. Альтернативные препараты — макролиды (эритромицин в дозе 250 мг 4 раза в сутки или 500 мг 2 раза в сутки) и цефалоспорины I поколения (цефазолин по 2-4 г/сут). Курс лечения также составляет 10 дней. При наличии противопоказаний к указанным препаратам можно применять полусинтетические пенициллины, линкозамиды. Назначают полоскания горла раствором фурацилина (1:5000), настоями ромашки, календулы, эвкалипта. Показаны витамины и антигистаминные средства в обычных терапевтических дозах.
Симптомы скарлатины
При любых формах скарлатины наблюдается повышение температуры, боль в горле, шелушение кожи и сыпь. Заболевание может протекать типично и атипично. Выделяют следующие формы тяжести типичной скарлатины:
- Лёгкая. Температура не повышается выше 38 градусов. Тошнота, головная боль и рвота отсутствуют. Ангина не принимает гнойную форму. Наблюдается покраснение языка и появление на нём сосочков. Однако пятен на коже достаточно мало. Все они бледные. В некоторых случаях заболевание может протекать вообще без сыпи. Шелушение кожи не наблюдается. Температура присутствует в первые пять суток, покраснение языка наблюдается в течение 10 дней. Такая форма встречается чаще всего. Обычно родители быстро замечают проявление скарлатины и своевременно обращаются к врачу. Укрепление иммунитета, хорошее физическое развитие и здоровое питание позволят на ребенку перенести скарлатину в легкой форме.
- Скарлатина средней тяжести связана с повышением температуры до 39 40 градусов. У ребенка могут присутствовать галлюцинации и бред. Наблюдается появление головной боли, рвоты и тошноты. Сердцебиение учащенное. У ребёнка констатируют состояние так называемого скарлатинового сердца. Он может жаловаться на боли за грудиной. Дополнительно появляется одышка. На коже присутствует ярко-красная сыпь, которая сливается в пятна. Самые обширные из них расположены в области подмышек, паха и на сгибах локтей. При этом носогубный треугольник остается белым. На миндалинах виден гной. После того, как ребёнок выздоровел, у него наблюдается сильное шелушение кожи.
- Тяжелая форма. Наблюдается крайне редко. При возникновении заболевания температура поднимается до 41 градусов по Цельсию. Скарлатина сопровождается галлюцинациями и бредом. Сыпь очень сильная. Дополнительно может наблюдаться сильная интоксикация. Существует риск возникновения летального исхода. При септической скарлатине гнойное воспаление распространяется на среднее ухо, лимфоузлы и ротовую полость. Возможно появление заболевания, сочетающего в себе все симптомы. Оно является наиболее опасным.
Атипичная скарлатина также протекает в нескольких формах. Она бывает:
- Стертой. Сыпь отсутствует, а все иные проявления выражены слабо. Однако у больного могут появиться осложнения. Ребёнок способен заразить других.
- Гипертоксической. На практике встречается крайне редко. У ребенка наблюдаются признаки сильнейшего отравления. В ряде случаев заболевший может впасть в кому.
- Геморрагической. На коже и внутренних органах наблюдаются участки кровоизлияний.
- Экстрафарингеальная. В этом случае инфекция попадает в организм не через горло, а через порезы на коже.
Как проводить профилактику скарлатины?
Для того, чтобы защититься от скарлатины, необходимо избегать общения с больным скарлатиной и носителями стафилококка. Но, к сожалению, это не всегда возможно. Ведь носители выглядят абсолютно здоровыми. Чтобы защитить себя и своего ребенка, нужно знать, какими путями передается заболевание.
- воздушно-капельный – заражение происходит при общении, пребывании в одном помещении
- пищевой (алиментарный) – стафилококки попадают на продукты, которые потом употребляет здоровый человек
- контактный – передача бактерий от больного человека к здоровому через бытовые предметы, игрушки, одежду
Скарлатина не настолько заразна, как другие инфекционные болезни, например, ветрянка. Можно находиться в одной комнате с больным и не заразиться. Восприимчивость к болезни зависит от иммунитета.Главные меры профилактики: выявление и изоляция больных. В коллективе, где находился больной, накладывают карантин сроком на 7 дней. Если ребенок ходил в детский сад, то в группу не принимают тех детей, кто не был в контакте с заболевшим. Их временно переводят в другие группы. В этот период проводят ежедневный осмотр всех детей или взрослых, которые были в контакте. В детских коллективах ежедневно меряют температуру, осматривают горло и кожу. Это необходимо для того, чтобы своевременно выявить вновь заболевших
Особое внимание обращают на признаки респираторной инфекции и ангины. Так как это может быть первыми симптомами скарлатины
Детей, которые общались с больным, не пускают в детские сады и первые два класса школы на протяжении 7 дней после контакта. Это необходимо для того, чтобы убедиться, что ребенок не заразился. Больного скарлатиной изолируют и допускают в коллектив через 22 дня от начала болезни или через 12 дней после клинического выздоровления. Всем, кто общался с больным, назначают Томицид. Препаратом необходимо полоскать или сбрызгивать горло 4 раза в день, после еды на протяжении 5 суток. Это помогает предотвратить развитие болезни и избавиться от стрептококков, которые могли попасть на носоглотку. Чаще всего лечение проводят дома. В стационар направляют больных с тяжелым течением болезни и в том случае, когда необходимо не допустить заражения маленьких детей или работников декретированных профессий. Это те люди, которые работают с детьми, в лечебных учреждениях и в сфере питания. Их госпитализируют на срок не менее 10 дней. Еще 12 суток после выздоровления такие люди не допускаются в коллектив.Если в семье заболел ребенок, то необходимо соблюдать такие правила:
- исключить общение с другими детьми
- поместить больного в отдельную комнату
- ухаживать за ребенком должен один член семьи
- не стирать вещи ребенка с бельем остальных членов семьи
- выделить отдельную посуду, постельное белье, полотенца, средства гигиены
- тщательно обрабатывать игрушки дезинфицирующим раствором, а потом споласкивать проточной водой
В помещении, где находится больной, проводят дезинфекцию. Это влажная уборка 0,5% раствором хлорамина. Также нужно регулярно кипятить белье и посуду заболевшего. Такие меры помогут не допустить распространение стрептококка и заражение окружающих.Диспансерный учет Для того, чтобы предупредить носительство стрептококка, больные находятся под наблюдением врача на протяжении месяца, после выписки из больницы. Через 7 дней и через месяц проводятся контрольные анализы крови и мочи. При необходимости делают кардиограмму. Если в анализах не выявлены бактерии, то человека снимают с диспансерного учета.
Диагностика заболевания
Для хорошего врача диагностировать обычную скарлатину, которая появилась внезапно и вызвала характерную только ей мелкую сыпь ни разу нетрудно. Проблемы могут возникнуть у малоквалифицированных врачей, которые могут работать в школах или других учреждениях для детей
Хотя очень важно распознать это заболевание вовремя, чтобы назначить карантин и остановить вспышку эпидемии. Трудности для диагностики может вызвать и сама болезнь
В некоторых случаях бывает так, что сыпь непохожа на типичную и боль в горле диагностируют как ангину, а сыпь как отдельную аллергию. Это характерно для очень тяжелых и мутировавших форм скарлатины, которые могут разительно отличаться от обоечного заболевания.
Это не больно, но для детей может быть неприятно и вызвать рвотный рефлекс. В некоторых случаях для определения диагноза максимально правильно используют специальную контрольную реакцию. Действие ее заключается в следующем: под кожу вводят специальный раствор, который провоцирует затухание сыпи, если причина ее появления заключается в действительно стрептококковой скарлатине. Вводить под кожу препараты достаточно безболезненно, но вот для чувствительного кожного покрова детей это может быть достаточно неприятно. После прохождения около 5-ти часов становится видно результат теста. Также оптимальным способом является анализ состава отложений на стенках горла, но налет там откладывается не в каждом случае ангины, а у детей до 15 лет он достаточно быстро проходит и можно не успеть взять его на анализ.
Симптоматика болезни

Опасность болезни заключается в том, что она всегда развивается очень быстро, на фоне полного благополучия, при этом температура тела может доходить до 40 градусов
На начальном этапе болезни появляются такие нарушения здоровья:
- сильная боль в горле при глотании;
- повышенная температура;
- учащенный сердечный ритм;
- отсутствие аппетита.
Через двое суток от начала инфекционной болезни сверху вниз по телу расходится мелкоточечная сыпь. Сильно зудящая сыпь в основном локализуется на сгибательных частях конечностей, по бокам живота, на груди, а также внутренней поверхности бедер. Спустя несколько дней сыпь бесследно исчезает.
Язык в первые дни болезни покрыт сероватым налетом, как и при ангине, а затем приобретает ярко-малиновый цвет. Такой цвет языка сохраняется на протяжении пары недель. К общим признакам болезни присоединяются такие проявления:
- отекают гланды;
- ткани мягкого неба и язычок горла сильно воспаляются;
- лимфоузлы на шее и под челюстью заметно увеличены. При их пальпации больной ощущает болезненность.
Кроме этого, меняется цвет лица. Носогубный треугольник становится белым, при этом сыпи на нем никогда нет, щеки краснеют, а глаза выдают больного нездоровым блеском. По мере того как сыпь исчезает, проходят и другие симптомы. Температура тела возвращается к нормальным показателям через пять дней.
Часто диагностика скарлатины сопровождается таким известным способом. По телу больного проводят тупым предметом или пальцем надавливают на участок с сыпью, во время надавливания высыпания полностью исчезают. Помимо этого, определить, что это скарлатина, можно при внимательном рассматривании кожных складок, при этой болезни они несколько темнеют. Потемневшие полоски на некоторых частях тела означают, что тут лопнули кровеносные сосуды.







