Толщина плаценты по неделям: нормы и отклонения
Содержание:
- Как растет плацента. Степени зрелости плаценты
- Как работает плацента
- Предлежание плаценты
- Толщина плаценты по неделям
- Диагностика
- Преждевременное старение плаценты на 31, 32, 33, 34, 35, 36 неделе: причины, последствия, лечение, роды
- Что такое «толщина плаценты» и на что она влияет
- Патологии
- Показатели толщины органа
- Неоднородная структура плаценты
- Профилактические меры
Как растет плацента. Степени зрелости плаценты
Уже на третьей неделе беременности, когда начинает биться сердце ребенка, питательные вещества поступают к нему именно через формирующуюся плацентарную структуру, которая растет параллельно с малышом. При нормально протекающей беременности плацента располагается на задней или (несколько реже) на передней стенке матки. До 6 недель это, собственно, еще не плацента, а хорион, окружающий плодное яйцо. Четкая структура у плаценты появляется только к 12 неделе беременности, а полностью формируется она только на 15-16-й неделе. Вплоть до 36-й недели беременности вместе с ростом ребенка растет и плацента; и только к 36 неделе, за месяц до родов, она достигает полной функциональной зрелости. К этому моменту она весит около полукилограмма, имеет диаметр от 15 до 18 сантиметров и толщину 2-3 сантиметра.
В соответствии с этими стадиями различают четыре (4) степени зрелости плаценты:
До 30 недель нормой является нулевая степень зрелости плаценты.
Как работает плацента
Между плодовой и материнской частью плаценты (тем самым децидуальным слоем) — находятся наполненные материнской кровью «чашечки». Они образованы тянущимися к ним пупочными кровеносными сосудами плода – дробясь и ветвясь, они образуют сплетение из тончайших ворсинок, которые и образуют стенку «чашечки».
Питательные вещества переходят под действие осмотического давления, они как бы «просачиваются» сквозь стенки сосудиков. Именно поэтому возникает «плацентарный барьер» — что-то «проходит» от матери к ребенку, а какие-то вещества остаются только в крови матери. Итак, что отправляется к ребенку?
В первую очередь через плаценту происходит газообмен: кислород , растворенный в крови, переходит из материнской крови к плоду, а углекислый газ возвращается назад, от ребенка к матери.
Во-вторых, через плаценту малыш получает питательные вещества, необходимые для роста.
К счастью, ребенку достается и материнские антитела, защищающие плод от инфекций. В то же время плацента задерживает клетки иммунной системы матери, которые могли бы опознать плод как «чужеродный объект» и запустить реакцию отторжения.
Наконец, плацента синтезирует целый ряд гормонов, необходимых для сохранения беременности — хорионический гонадотропин человека (ХГЧ, по уровню которого в крови и устанавливают факт беременности), плацентарный лактоген, пролактин и многие другие.
Плацента (послед) рождается в течение часа после родов
Ее состояние важно для врача, поэтому ее внимательно обследуют: по ней можно судить о течении беременности, определить, были ли отслойки или инфекционные процессы
Одно из осложнений родов – неполное рождение плаценты, когда она (целиком или частично) плотно врастает в стенку матки. Это может вызвать опасное для жизни роженицы кровотечение, а пропущенный врачом небольшой кусочек плаценты, оставленный в матке, может стать причиной инфекционного заболевания.
Плацента в ходе беременности: что важно знать
К сожалению, плацента не всегда справляется со своими функциями на протяжении всей беременности. Причинами для этого могут быть:
Отслойка плаценты. Одно из наиболее опасных явлений, когда плацента, плотно сцепленная со стенкой матки, начинает в буквальном смысле «отваливаться» от нее. При масштабной отслойке плаценты ребенок может погибнуть в течение считанных минут, так что если к этому моменту ребенок уже жизнеспособен, врачи обычно прибегают к экстренному кесареву сечению.
Плацентарная недостаточность. Появляется при неудачном креплении плаценты в полости матки, нарушениях в ее структуре и размерах, что ухудшает снабжение ребенка жизненно необходимыми веществами.
Преждевременное старение плаценты – когда плацента развивается быстрее, чем ребенок и в конце беременности заканчивает функционировать раньше, чем малыш готов к родам.
Предлежание плаценты
Еще одно серьезное осложнение беременности, связанное с расположением плаценты в нижних отделах матки. Вообще когда в начале беременности фиксируют такое место крепления плаценты, это еще ни о чем не говорит: размеры матки сильно меняются, ее стенки растягиваются, так что во второй половине беременности плацента вместе со стенками поднимается вверх. Однако иногда она частично или полностью перекрывает область внутреннего зева и, соответственно, мешает ребенку родиться естественным путем.
Состояние плаценты оценивают при помощи ультразвукового обследования; оно дает множество полезной информации о размере, толщине, внутренней структуре и месте крепления плаценты. На основании результатов УЗИ-обследования врач принимает те или иные решения относительно ведения беременности.
3.02.2014
Автор Екатерина Ершова
Толщина плаценты по неделям
Толщина плацентарного органа является очень важным аспектом нормального процесса вынашивания, который определяется на любом сроке лишь при помощи ультразвукового исследования. Для того чтобы понимать всю значимость этих данных, нужно знать предназначение органа и нормальную толщину плаценты по неделям.
Роль временного «детского места» чрезвычайно важна и незаменима. Плацента при беременности обеспечивает ребенка, находящегося в матке, всеми необходимыми веществами, кислородом, выполняет роль барьера между ним и различного рода инфекциями и бактериями. Именно от толщины плаценты при беременности и будет зависеть нормальное развитие плода в материнской утробе.
Норма толщины плаценты
Процесс созревания плацентарного органа можно отследить лишь при помощи аппарата УЗИ. Существует несколько степеней роста плаценты и вот они:
- нулевая, которая располагается в диапазоне до 27-й недели вынашивания;
- вторая степень наблюдается ближе к 32-й неделе беременности;
- третья степень характеризуется толщиной плаценты 36 мм – 29 см и наблюдается к 37-й неделе;
- четвертая, и заключительная стадия созревания плаценты может иметь место при перенашивании плода.
Соответствие толщины плаценты и срока беременности
Процесс созревания плацентарного органа намного ускоряется и перестает соответствовать срокам вынашивания в том случае, если беременная продолжает употреблять наркотики, алкоголь или никотин, а также, если имеют место инфекционные процессы. Нужно понимать, что в процессе старения плаценты начинают неукоснительно снижаться ее функциональные способности. Это чревато кислородным голоданием ребенка, его неудовлетворительным развитием, нехваткой питательных веществ и малым весом. Самым негативным последствием отсутствия нормальной толщины плаценты является внутриутробная гибель ребенка или преждевременное родоразрешение.
Увеличение показателей нормы толщины плаценты по неделям
Данная тенденция служит показателем наличия патологий протекания беременности и является результатом перенесенного заболевания инфекционного характера, анемии, диабета, гестоза или конфликта резусов матери и ребенка. Наличие данных факторов служит причиной оказания повышенного внимания со стороны персонала женской консультации. Нормы толщины плаценты по неделям очень отличаются и должны приниматься к сведению ведущим гинекологом-акушером.
Основные показатели роста плацентарного органа
Исходя из данных, полученных методом ультразвукового исследования, можно оценить картину самочувствия ребенка, которое напрямую зависит от состояния плаценты. Итак:
- Толщина плаценты в 17 недель составляет около 17 мм и имеет однородную структуру. Врач оценивает месторасположение органа и его отдаленность от стенок матки.
- Толщина плаценты в 20 недель продолжает неукоснительно расти и может варьироваться в диапазоне до 22 мм.
- В 23 недели толщина плаценты уже начинает достигать приблизительно 25 -26 мм.
- Толщина плаценты в 30 недель перестает прибавляться и начинается процесс ее постепенного уплотнения и накапливания кальция.
- Приблизительная толщина плаценты в 34 недели беременности равняется 3,4 см. Любые отклонения от нормы могут приниматься как сигнал опасности для жизни ребенка.
- Толщина плаценты на 39 неделе начинает уменьшаться за счет обескровливания и замедления обменных процессов, поскольку ребенок уже готов к жизни вне утробы матери. Данный показатель может составлять 34-35 см.
Тот факт, что плацента находится в норме, не должен допускать пренебрежения женщиной своим положением. Она обязана все так же пристально следить за здоровьем и делать все необходимое для вынашивания полноценного ребенка.
Диагностика
Выявить гипоплазию плаценты во время беременности позволяют современные ультразвуковые методы диагностики. Обычно при данной патологии УЗИ в течение беременности проводится несколько раз. Это позволяет врачам отслеживать, насколько сильно изменяется толщина плаценты в течение беременности.
Если врачам необходимо уточнить интенсивность маточно-плацентарного кровотока, то они назначают также и проведение допплерографии. С помощью этого метода также можно косвенно оценить, насколько хорошо в детский организм поступают питательные вещества и кислород. Допплерография, как и УЗИ, как правило, назначается в динамике.
При гипоплазии плаценты врачи должны обязательно оценивать общее состояние малыша, находящегося в материнской утробе. Для этого специалисты подсчитывают частоту сердечных сокращений и оценивают двигательную активность плода.
Преждевременное старение плаценты на 31, 32, 33, 34, 35, 36 неделе: причины, последствия, лечение, роды
Залогом благополучной беременности и нормального развития плода в утробе является нормальное функционирование внутренних органов будущей мамы и отсутствие каких-либо патологий.
Это же касается и плаценты – органа, ответственного за поставку кислорода и питательных веществ к плоду. В народе этот орган еще называют «детским местом».
Если по определенным причинам плацента не справляется со своими функциями, то врачи говорят о ее недостаточности или раннем созревании. Какую угрозу это может представлять для малыша?
Причины раннего созревания детского места на 31-36 неделе
В норме плаценты имеет 3 степени зрелости и четвертую – нулевую. До 30 недели беременности оптимальным является нулевая зрелость органа, что означает, что плацента справляется со своими функциями и беременность развивается нормально.
Как правило, при скрининговом исследовании беременной на 31-36 неделях ей ставят 1 зрелость плаценты, что также является нормой.
Если на этом сроке «детское место» имеет вторую или даже третью степень зрелости, то это говорит о том, что орган не справляется со своими функциями и тому есть ряд причин. К таким причинам чаще всего относятся:
- ведение неправильного образа жизни – курение, прием алкоголя, злоупотребление кофе;
- частые стрессы;
- недосыпания и значительные физические или эмоциональные нагрузки;
- самостоятельный прием лекарственных препаратов, в частности антибиотиков или анальгетиков;
- перенесенные вирусные инфекции и другие заболевания во время беременности.
Опасные последствия раннего старения детского места на 31-36 неделе
Именно плацента является своеобразным «посредником» между материнским организмом и организмом будущего малыша, поэтому крайне важно, что этот орган справлялся со своими обязанностями до самих родов – это обеспечит рождение здорового малыша. На сроке 31-36 недель происходит усовершенствование мозговых извилин у плода, а при раннем созревании «детского места» на этом сроке ребенок получает недостаточное количество кислорода, что может привести к отрицательным последствиям:
- преждевременные роды;
- кислородное голодание плода, в результате чего может наступить смерть;
- отставание в умственном и физическом развитии на фоне недостаточного кровоснабжения плаценты и передачи плоду кислорода и полезных питательных веществ;
- инфицирование плода, так как плацента уже не может полноценно защищать ребенка и «фильтровать» попадающие в матку вещества.
Старение плаценты: лечение на 31, 32, 33, 34, 35, 36 неделе
При выявлении раннего созревания детского места на УЗИ женщина должна находиться под постоянным контролем врачей. Теперь женскую консультацию придется посещать гораздо чаще, а, возможно, и вовсе на время лечь в стационар. Не стоит отказываться от госпитализации, если так настаивает гинеколог, ведь каждая будущая мама заинтересована в рождении здорового малыша в положенный срок.
Врачи никак не могут восстановить первоначальные функции плаценты при ее раннем созревании, однако их действия направлены на возобновление оптимального кровотока в сосудах органа и поддержание состояния плода в матке. Для этого пациентке назначают:
- внутривенное введение раствора глюкозы с витаминами для питания плода;
- спазмолитики – чтобы расслабить кровеносные сосуды и обеспечить лучший доступ питательных веществ и кислорода к плоду;
- при необходимости назначают препараты, используемые при дыхательной недостаточности.
Помимо медикаментозной поддерживающей терапии женщине следует исключить нервные стрессы, стараться больше отдыхать и дышать свежим воздухом.
Роды при старении детского места на 31, 32, 33, 34, 35, 36 неделе
Чтобы оценить степень риска для плода при раннем созревании плаценты на 31, 32, 33, 34, 35, 36 неделях беременности женщине помимо УЗИ проводят специальные исследования – КТГ и доплерографию сосудов плода.
Если плод по развитию не соответствует своему сроку гестации и отстает на 2 и более недели, то женщину в обязательном порядке направляют на лечение в стационар.
При прогрессировании патологии со стороны детского места и явных признаках гипоксии плода врачи могут предложить пациентке операцию кесаревого сечения ранее положенного срока – это позволит спасти жизнь малышу и выходить его в условиях палаты интенсивной терапии.
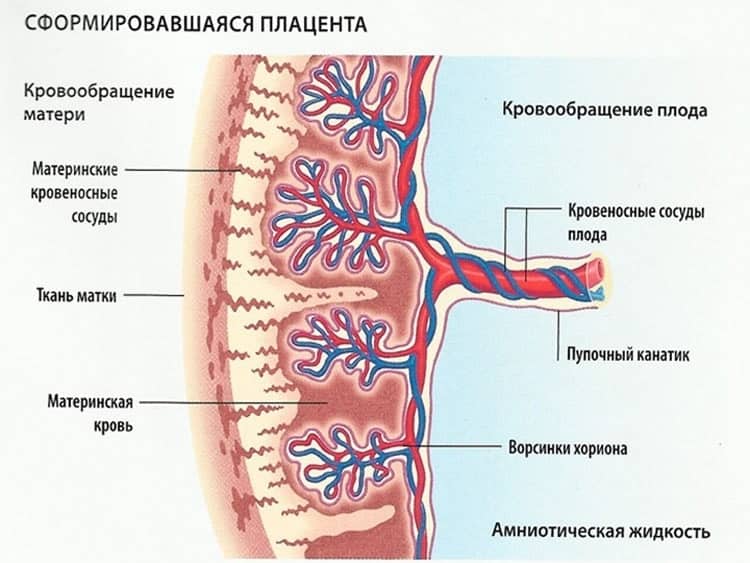
Что такое «толщина плаценты» и на что она влияет
Плацента начинает формироваться и расти сразу же после —имплантации эмбриона— в матку
Однако на его толщину начинают обращать внимание при проведении ультразвукового исследования только с 20-й недели беременности, когда подслед уже становится полностью функциональным
Толщина – один из показателей того, что данный орган работает исправно и малыш в полном объеме получает все необходимое для полноценного развития, так как слишком тонкое или слишком широкое детское место говорит о возможной патологии
Для определения толщины во внимание берется и измеряется самый широкий участок, а затем его размер сравнивается с нормой величины данного органа для того или иного периода
Патологии
К сожалению, аномалии в развитии и формировании плаценты встречаются в акушерской практике достаточно часто. Такие состояния существенно ухудшают прогноз течения беременности. Возникающие дефекты в строении плаценты способствуют и ухудшению кровотока, который необходим для полноценного внутриутробного развития малыша.
В настоящее время известно довольно много различных патологий плаценты. Одним из наиболее опасных из них является сильное приращение плацентарной ткани к маточной стенке. Казалось бы, чем сильнее плацента «врастает» в эндометрий, тем надежнее должна быть фиксация, но на самом деле это не совсем так.
Сильное приращение плаценты к маточной стенке опасно развитием проблем с ее отделением при родах. В такой ситуации рождение ребенка, как правило, протекает нормально, а рождение последа задерживается. Такая клиническая ситуация может быть опасна развитием массивного маточного кровотечения.
При сильном приращении плацентарной ткани к стенке матки требуется проведение хирургического гинекологического вмешательства. В этой ситуации врачи целенаправленно отделяют плаценту от маточных стенок.
Довольно часто на матке образуются рубцы. Происходит это обычно в тех случаях, когда на ней были проведены различные хирургические операции – кесарево сечение, иссечение поврежденных тканей и другие. К образованию рубцов ведет сильное разрастание соединительной ткани.
Врастание плаценты в рубец на матке является довольно опасной патологией. В этом случае во время естественных родов могут возникнуть опасные осложнения. Для того чтобы их избежать, врачи довольно часто вынуждены прибегать к выполнению хирургического родовспоможения – кесарева сечения.
Сильное опущение плаценты до уровня внутреннего маточного зева опасно развитием ее предлежания. Эта патология ухудшает прогноз вынашивания беременности. При предлежании плаценты угроза развития опасных инфекционных заболеваний и преждевременных родов довольно высока. Для того чтобы максимально сохранить и пролонгировать беременность, будущая мама должна строго выполнять составленные для нее врачами рекомендации.
Отслойка плаценты – еще одна опасная патология, которая встречается в акушерской практике. Характеризуется она отслоением плацентарной ткани в силу определенных причин от стенок матки. При этом, как правило, развивается кровотечение. Если отслойка плаценты происходит на довольно большом участке, то такая ситуация является крайне опасной для жизни плода. Массивная отслойка плацентарной ткани, сопровождающаяся возникновением функциональных нарушений в детском организме, может стать показанием для проведения экстренного кесарева сечения.
Еще одной опасной патологией является отек плаценты. К развитию этого состояния могут приводить самые разнообразные причины, в том числе бактериальные и вирусные инфекции. Длительный отек плаценты может привести к развитию фетоплацентарной недостаточности, гипоксии плода, а также спровоцировать преждевременные роды. При выявлении данной патологии врачи проводят комплексное лечение.
В плаценте находится довольно много кровеносных сосудов. Окружающая их плацентарная ткань довольно рыхлая, нежная. Сильные механические воздействия могут способствовать тому, что в ней появляются небольшие микроповреждения и даже разрывы. Как правило, клинически такие незначительные травмы долгое время никак не проявляются.
Если же разрывы в плацентарной ткани довольно существенные, то это будет способствовать нарушению ее функционирования. В таком случае может нарушиться и общее состояние плода. Нарушение кровоснабжения может повлиять на учащение сердцебиения малыша, а также нарастание в его крови кислородного дефицита.
Обнаружить дефекты и небольшие кровоизлияния в плаценте можно только при помощи современных ультразвуковых обследований. Незначительные повреждения, как правило, определятся уже ретроспективно – после родов во время визуального осмотра плаценты.
О том, что такое плацента, смотрите в следующем видео Ларисы Свиридовой.
Показатели толщины органа
Детское место начинает формироваться с самого начала беременности. Орган имеет довольно сложную структуру. Плацента представляет собой сообщение так называемых ворсинок, по которым осуществляется кровообращение плода.
Гинеколог может с помощью различных исследований измерить толщину органа по неделям беременности женщины. На сроке 21 недели этот показатель будет составлять от 17,4 мм и более. Он индивидуален для каждой роженицы и может варьироваться. Далее увеличение происходит примерно на 1 мм в неделю.
Средней толщины орган достигает на 32 неделе – порядка 32,18 мм. Перед родами обычно имеет толщину не менее 33,5 мм.
Неоднородная структура плаценты
Нормальное развитие беременности и течение самих родов во многом зависит от того, в каком состоянии находится плацента. Именно она ответственна за питание малыша и снабжение его кислородом. Поэтому за этим органом врачи ведут наблюдение на протяжении всей беременности.
Регулярное проведение УЗИ позволит вовремя выявить те или иные отклонения и предпринять соответствующие меры. В ходе исследования определяется местоположение детского места, степень его зрелости, толщина плаценты, структура.
И если женщине говорят, что наблюдается неоднородная структура плаценты, это, естественно, вызывает тревогу и беспокойство. И это неудивительно, ведь плацента помимо питания и дыхания, выполняет роль защитника от инфекций, поставщика необходимых гормонов и транспортировщика продуктов жизнедеятельности ребенка в утробе матери.
Отчего бывает неоднородная плацента?
Не всегда неоднородность плаценты является поводом для беспокойства. В ряде случаев такое ее состояние считается нормой. Плацента окончательно формируется к 16 неделе. И после этого до 30 недели структура плаценты не должна меняться. И беспокоиться нужно, если именно в этот период врач обнаруживает изменения в ее структуре.
Поводом для обеспокоенности выступает структура плаценты повышенной эхогенности и обнаружение в ней различных включений. В этом случае неоднородная структура органа говорит о нарушении ее нормального функционирования.
Причиной этих нарушений могут быть инфекции, присутствующие в организме женщины. Негативно влияют на развитие плаценты курение, алкоголь, анемия и некоторые другие факторы. В результате неоднородности плаценты может нарушиться кровоток между матерью и ребенком, от чего пострадает последний. Вследствие гипоксии плода при беременности может замедлиться и даже полностью остановиться развитие плода.
Если же изменения в строении плаценты обнаружены после 30 недель, это означает, что все нормально и идет как положено. Иногда даже на 27 неделе изменения считаются нормой, если при этом нет никаких отклонений в развитии плода.
Встречается в заключениях УЗИ запись «структура плаценты с расширением МВП». МВП – это межворсинчатые пространства, место в плаценте, где происходит обмен веществ между кровью матери и ребенка. Расширение этих пространств связано с необходимостью увеличения площади обмена. Существует несколько вариантов расширения МВП, но все они не связаны с развитием фетоплацентарной недостаточности. При таком диагнозе нет необходимости в дополнительных исследованиях.
Неоднородная структура плаценты с кальцинатами – еще один вариант нарушения структуры плаценты. При этом опасность представляют не кальцинаты как таковые, а их наличие. Они мешают плаценте выполнять свои функции в полной мере.
Структура плаценты с мелкими кальцинатами на поздних сроках беременности не является поводом для беспокойства. Это скорей говорит о старении плаценты, что после 37 недели является вполне нормальным явлением. В 50% случаев после 33 недели в плаценте обнаруживаются кальцинаты.
Степень зрелости плаценты и ее структура
Плацента хорошо видна на УЗИ, начиная с 12 недели. В этот период ее эхогенность схожа с эхогенностью миометрия. На степени зрелости 0 отмечается гомогенная структура плаценты, то есть однородная, ограниченная гладкой хориальной пластиной.
Уже на степени 1 структура плаценты теряет свою однородность, в ней появляются эхогенные включения. Структура плаценты 2-й степени отмечается появлением эхопозитивных участков в форме запятых. И степень 3 характеризуется усилением кальцификации плаценты.
http://pregnant-club.ru/analizy/neodnorodnaya-placenta-opasno-lihttp://beremenno.ru/etapy-beremennosti/tolshhina-platsenty-po-nedelyam.htmlhttp://womanadvice.ru/neodnorodnaya-struktura-placenty
Профилактические меры
Склонность к гиперплазии встречается у многих женщин, соблюдали ли они меры профилактики или нет. Однако те, кто рожал с таким диагнозом, могут подтвердить: своевременная диагностика легко нивелирует все возможные последствия заболевания.
Достаточно никогда не забывать о профилактических осмотрах. О любых нестандартных симптомах следует сообщать лечащему врачу. Нельзя отказываться от дополнительных методов диагностики, если они необходимы.
Перед планированием беременности пройдите все необходимые обследования. При выявлении любых инфекций нужно полностью излечить их. Даже незначительная болезнь во время ожидания малыша может перейти в острую стадию.
Во время вынашивания также не следует игнорировать начала любых болезней. Обычная простуда при «правильном» протекании вызывает острую гиперплазию. Тщательно следуйте указаниям врача.







