Расширение воротникового пространства у плода: причины последствия
Содержание:
- Что такое ТВП и скрининг первого триместра?
- Расшифровка результатов обследования
- Что за показатель — ТВП
- Какие патологии можно обнаружить
- Оценка толщины носовой кости
- Дальнейшие действия медиков при повышенном ТВП
- Толщина воротникового пространства: в 12-13 недель, нормы
- Что такое воротниковое пространство у плода
- Факторы, которые могут повлиять на исследование
- УЗИ скрининг в первом триместре
Что такое ТВП и скрининг первого триместра?
Воротниковое пространство – это скопление жидкости в области шеи у плода Пока плод еще маленький, он имеет особенности развития, такие, как скопление жидкости в области шеи. По мере развития, начиная со 2 триместра, эта особенность исчезает. Это пространство между оболочками (непосредственно кожа и мягкие ткани шейного отдела позвоночника) и называется толщиной воротникового пространства. Этот показатель учитывается при скрининге первого триместра, который проводится на 11-12 неделе беременности.
Толщина воротникового пространства является важным показателем многих патологий плода, связанных с внутриутробным развитием и хромосомными аномалиями. Проводить подобное исследование целесообразно только с 10 по 14 неделю. До 10-ой недели плод еще слишком маленький и рассмотреть все тонкости с помощью ультразвукового обследования трудно.
Помимо ТВП в скрининг первого триместра входят:
Биохимический скрининг. У женщины берут кровь для определения уровня белка и гормона ХГЧ. Если этот показатель слишком низкий, есть вероятность самопроизвольного прерывания беременности. Если слишком высокий, существует риск рождения ребенка с синдромом Дауна.
Оценка расположения и размеров плода. Размеры оцениваются по многим показателям, одним из которых является ТВП. Если размер плода меньше положенного, говорят о задержке развития или замершей беременности.
Определение неразвивающейся беременности
Очень важно вовремя заметить замершую беременность, чтобы своевременно удалить плод из матки. Если он будет длительное время находиться в теле женщины, могут начаться осложнения и воспалительные процессы
Как правило, это определяют с помощью поиска сердцебиения и оценки размеров всего тела плода соответственно сроку.
Оценка сердечно-сосудистой системы плода. На этом сроке определяется сердцебиение плода, а также можно увидеть работу его сердца и сосудов, что позволяет вовремя выявить врожденные пороки сердца. Стоит помнить, что большинство тестов говорят о риске той или иной аномалии, но далеко не всегда их результат следует воспринимать как приговор.
Для начала стоит сказать о том, что же такое воротниковое пространство. Это место скопления жидкости между шеей младенца и его верхней кожной оболочкой. Данное образование чаще всего имеет продолговатую форму.
На мониторе ультразвукового аппарата оно отображается черным цветом. Тогда как кожные покровы имеют белы оттенок. Замер ширины осуществляется в самом широком месте данного образования.
Расшифровка результатов обследования
Она проводится в соответствии с установленными в медицине нормами. Значения получаемого результата несколько отличаются по срокам беременности. Для самого частого периода обследования, т. е. в 12 недель нормой являются 0,7–2,5 мм. Вот нормы ТВП плода по неделям в срок с 10-й по 14-ю:
| Срок беременности | Норма ТВП, мм |
| 10 недель | 0,8–2,2 |
| 11 недель | 0,8–2,4 |
| 12 недель | 0,7–2,5 |
| 13 недель | 0,7–2,7 |
Увеличивают риск рождения ребенка с патологией следующие факторы:
- Возраст будущих родителей – мама старше 35, а папа старше 42 лет.
- Отягощенный акушерский анамнез (мертворожденные, невынашивание беременности, замершие беременности).
- Длительное радиационное воздействие.
- Наличие детей с хромосомными заболеваниями.
Что за показатель — ТВП
Аббревиатура ТВП в медицине расшифровывается как «толщина воротникового пространства».
Любой плод на задней части шеи имеет продолговатый участок, заключённый между кожей и мышцами со связками. До определённого срока в первом триместре он заполнен жидкостью — это и есть ТВП.
В первом триместре складка между кожей и мышцами у плода заполнена жидкостью
Начиная с 10 гестационной недели этот параметр у будущего ребёнка имеет свои определённые значения (до этого времени плод имеет слишком маленькие размеры, чтобы оценивать данный маркер). Превышение ТВП по сравнению с нормативными показателями может указывать на те или иные отклонения в развитии малыша (в том числе очень серьёзные).
С 10 по 14 неделю значение ТВП у конкретного ребёнка последовательно увеличивается — на 1–2 мм еженедельно. После же 14 недели жидкость в пространстве «воротника» начинает постепенно рассасываться и впоследствии вовсе исчезает, так что обнаружить патологию становится уже сложнее.
На каком сроке и как делается УЗИ
Фиксируется ТВП с помощью планового УЗИ на сроке от 11 до 14 недель (для многих будущих мам оно становится первым при данной беременности). Как правило, исследование бывает абдоминальным, но иногда требуется трансвагинальное, если плод плохо просматривается.
Врач оценивает ТВП во время ультразвукового исследованияПеред тем как оценить ТВП, доктор обязательно измеряет КТР плода, или его длину. Это позволяет уточнить срок беременности, ведь на ранних сроках размеры у всех малышей ещё практически одинаковы. Затем врач-узист выводит на монитор компьютера верхнюю часть туловища (головка и верх грудной клетки) в строго боковой проекции и с помощью масштабирования увеличивает шейную область. После этого измеряется максимальная толщина скопления жидкости под кожной поверхностью. На экране аппарата УЗИ она отображается тёмным цветом (в то время как непосредственно ткани плода — белым). После получения результата врач сравнивает его с установленными нормами.
Чтобы измерить ТВП, узист выводит верхнюю часть тела плода в боковой проекции и приближает область шеи
Факторы, обуславливающие качество измерений
Чтобы определение ТВП на УЗИ было максимально достоверным, требуется соблюдение определённых правил:
- Головка плода должна находиться нейтрально, на одном уровне с туловищем. Ведь если она чересчур запрокинута назад, то значение может оказаться завышенным (вплоть до 0,4 мм). Если же подбородок излишне прижат к груди, то, напротив, — на столько же заниженным. Кроме того, ребёнок не должен быть прижат к матке. Поэтому вполне вероятно, что врачу придётся подождать, пока малыш расположится нужным образом. Либо доктор может слегка надавить на живот мамы, предложить ей покашлять. Между тем, многие УЗИ-исследования проходят «на потоке», особенно бесплатные, когда в очереди сидят два десятка беременных, так что данное требование не всегда выполняется, что приводит к ошибкам и как следствие напрасным переживаниям у женщин.
- Для замера нужно выбирать самую широкую часть шейной складки.
- Проходить УЗИ необходимо строго в рекомендуемый период, лучше всего в 12 недель (при выявлении повышенного значения ТВП его можно будет посмотреть ещё раз через 1–2 недели).
- Для исследования следует выбирать высококвалифицированного специалиста, основываясь на личном опыте предыдущей беременности, отзывах знакомых. Повторные УЗИ лучше делать у него же (сведения будут наиболее достоверными).
- Большую роль играет качество аппаратуры, а также величина изображения: рекомендован масштаб 2/3 от картины УЗИ.
https://youtube.com/watch?v=ApK-3EJTqBQ
https://youtube.com/watch?v=zRuDfOKHZpA
Какие патологии можно обнаружить
На ранних этапах ультразвуковое исследование воротникового отдела делают для выявления риска развития следующих аномалий:
- Синдрома Дауна. Заболевание обусловлено наличием у плода лишней хромосомы. Определить точную причину такого состояния порой невозможно. В группе риска – первороженицы в возрасте после 35 лет. Признаки синдрома у новорожденных: округление овала лица, раскосость глаз, укорочение пальцев.
- Синдрома Патау. Патологическое состояние обусловлено копированием 13-ой хромосомы. Большинство детей умирают еще во внутриутробный период, остальные – в течение первого года после рождения. Симптомы патологии – порок сердца, микроцефалия или гидроцефалия, другие множественные пороки.
- Синдрома Тернера. Состояние характеризуется отсутствием одной Х-хромосомы. Характерные признаки заболевания у ребенка – половой инфантилизм, укорочение шеи, дистрофические процессы в суставах, порок сердца, олигофрения.
Если первый скрининг показывает тяжелые хромосомные патологии, единственное верное решение – искусственное прерывание беременности. Как правило, такой вердикт врач выносит, если аномалии несовместимы с жизнью.
Расширение воротникового пространства у девочек и мальчиков может быть обусловлено не связанными с хромосомами патологиями. Причинами выступают нарушения со стороны развития плода иной этиологии, а также изменения, происходящие в организме беременной женщины.
Источником увеличения толщины шейной складки может быть неправильное развитие костных и соединительных тканей. Они вызывают деформацию скелета, что можно просмотреть на снимке УЗИ-скрининга.
Оценка толщины носовой кости
Развитие кости носа относится к одной из основных оценок состояния эмбриона. Именно УЗИ помогает обнаружить возможную аномалию на начальных этапах беременности.
У плода с хромосомной аномалией окостенение происходит позже, чем у здорового. Поэтому, если имеются отклонения в развитии эмбриона, носовая косточка при первом скрининге либо отсутствует (в 11 недель), либо ее величина слишком мала (с 12 недели).
Длину косточки сопоставляют с нормативным значением с 12 недели беременности, на 10-11 неделе врач указывает лишь не ее наличие или отсутствие.
Как выглядит на УЗИ
Носовая кость четырехугольной формы определяется во время процедуры УЗИ.
Для оценки носовой кости в I триместре беременности необходимо соблюдать строгие условия. Это адекватное увеличение (на снимке должны быть только голова и верхняя часть грудной клетки), среднесагиттальный скан (должны быть визуализированы: эхогенный кончик носа, небный отросток верхней челюсти, диэнцефалон), нос представлен тремя «К» (кончик носа, кожа, кость). Кожные покровы и кости носа визуализируются в виде знака «равенства», нос параллелен датчику.
Патологией носовой кости считается:
- полное отсутствие (аплазия);
- изменение ее длины (гипоплазия);
- изменение ее эхогенности.
Если все критерии соблюдены, то на уровне носа плода должны быть видны три четко различимые линии: верхняя линия представляет собой кожу, книзу от нее визуализируется более толстая и более эхогенная, чем кожа, носовая кость. Третья линия, визуализируемая на более высоком уровне, чем кожа, — это кончик носа.
Не стоит забывать, что первоочередное значение в период 10-12 недель беременности имеет сам факт присутствия носовой косточки плода, а измерения не столь показательны, ведь хромосомные аномалии окостенения происходят позднее.
Параметры в норме
Норма толщины и длины носовой кости в 12 недель развития плода, как и на последующих месяцах беременности женщины, систематизируется, и является важным фактором при изучении результатов исследования ультразвуком.
Если длина кости носа не соответствует сроку беременности, но при этом остальные показатели в норме, то не стоит беспокоиться. Вероятно, это индивидуальная особенность ребенка. Носик у такого малыша может быть маленьким и курносым, как у родителей или у бабушки с прадедушкой.
Далее представлена таблица «Носовая кость, норма по неделям».
| Период (недели) | Норма (мм) | Минимальное значение (мм) | Максимальное значение (мм) |
| 10-11 | определяется | ||
| До 13-й | 3,1 | 2,0 | 4,2 |
| до 15-й | 3,8 | 2,9 | 4,7 |
| до 17-й | 5,4 | 3,6 | 7,2 |
| до 19-й | 6,6 | 5,2 | 8,0 |
| до 21-й | 7,0 | 5,7 | 8,3 |
| до 23-й | 7,6 | 6,0 | 9,2 |
| до 25-й | 8,5 | 6,9 | 10,1 |
| до 27-й | 9,4 | 7,5 | 11,3 |
| до 29-й | 10,9 | 8,4 | 13,4 |
| до 31-й | 11,2 | 8,7 | 13,7 |
| до 33-й | 11,4 | 8,9 | 13,9 |
| до 35-й | 12,3 | 9,0 |
15,6 |
Норма носовой косточки в 12 недель при проведении ультразвукового исследования позволяет сделать вывод о хорошем, здоровом развитии плода на ранних сроках. Если ее длина меньше нормы, то присутствует гипоплазия. Но бывают исключительные случаи, когда ряд проведенных обследований не выявляет наличие кости вообще. Тогда ставится вопрос об аплазии.
Возможные патологии
Оценка толщины носовой кости улучшает результаты комбинированного скрининга.
Длина и структура этого органа позволяет обнаружить большое количество болезней, связанных с хромосомами на ранних сроках, это синдромы:
- Дауна;
- Корнели де Ланге;
- Патау;
- Шерешевского-Тернера;
- Эдвардса.
На самом деле причин патологических отклонений от нормальных показателей длины парной косточки носа плода множество, и все они носят различный характер.
Это может быть:
- хронический алкоголизм одного из родителей;
- тяжелые последствия курения;
- женщины, переболевшие гриппом, простудой и другими заболеваниями в первом триместре беременности;
- прием антибиотиков и других сильных лекарств;
- облучения рентгеном;
- воздействие вредных факторов окружающей среды;
- ушибы;
- длительный и сильный перегрев беременной женщины.
Таким образом, помимо генетики, на внутриутробное развитие плода влияют образ жизни и здоровье будущей матери.
Исследования показывают, что у 266 малышей с синдромом Дауна кость носа в первом триместре была патологична в 248 случаях, что составляет 93,2 %.
Если в 11-12 недель у плода отсутствует носовая кость при условии нормальных показателей других маркеров (ультразвуковых и биохимических), не стоит учитывать этот показатель при расчете индивидуального риска. В дальнейшем рекомендуется провести дополнительное ультразвуковое исследование через 7 дней. В том случае, если кость носа останется патологична, необходимо учитывать этот факт при перерасчете величины индивидуального риска по хромосомным аномалиям.
Дальнейшие действия медиков при повышенном ТВП
Если у плода обнаружилась повышенная ТВП, то врачи назначают будущей маме ещё одно ультразвуковое исследование через одну либо две недели (вот почему лучше делать первый замер пораньше — на сроке 12 недель). Помимо этого, женщине рекомендуется сделать анализ крови на выявление риска хромосомных заболеваний: определение количества вещества PAPP-A и свободный бета-ХГЧ, их содержание у плодов с неправильным хромосомным набором будет отличаться от нормы. Также врач может исследовать пуповинную жидкость и околоплодные воды. Женщину наряду с этим обязательно отправляют на консультацию к генетику.
Анализы лучше делать незамедлительно, чтобы быстрее установить факт аномалии. Если предположение подтвердится, доктор (а часто врачебный консилиум) предлагает женщине искусственно прервать беременность (опять-таки не принуждает). Конечно же, лучше сделать это на более раннем сроке. Окончательный выбор остаётся за родителями. Обязанность же врачей — подробно разъяснить семейной паре все последствия появления на свет больного ребёнка.

Если последующее обследование подтвердит диагноз, семейной паре предстоит принять непростое решение — прервать беременность или рожать нездорового ребёнка
Толщина воротникового пространства: в 12-13 недель, нормы
Будущая мама при прохождении УЗИ ложится навзничь, на плоскую кушетку. Врач перед процедурой наносит на кожу живота проводящий гель, который облегчает скольжение по коже трансабдоминального датчика. Для замера точного среза и отдела шеи расположение ребенка должно быть боковым. В ситуациях, когда нужное положение младенца уловить сложно, используется трансвагинальный метод УЗИ.
Определение ТВП с помощью УЗИ
Для правильного измерения должны соблюдаться следующие условия:
- • строго сагиттальная диагностика эмбриона;
- • срок от конца второго до конца третьего месяца;
- • копчико-теменный размер от 50-80 мм.
Сагиттальная плоскость на УЗИ делится на две симметрии, исходя из которых измеряются коэффициенты. Важную роль при осмотре играет срок беременности женщины, до двух месяцев провести замеры и диагностировать отек шейного пространства нельзя. Воротниковое пространство 12 недель – норма показателей для данного срока беременности до 3,0 мм.
Существует ряд факторов, оказывающих влияние на данные УЗИ:
- • условия проведения обследования;
- • квалификация доктора;
- • класс ультразвукового аппарата;
- • отображение эмбриона должно составлять не меньше 2/3 от сплошной эхографической картины;
- • положение головы эмбриона.
Норма воротниковой зоны в 12 недель в среднем составляет от 0,8 до 0,3 миллиметра, при этом измерение проводят по внутреннему очертанию. Стоит отметить, что при разных сроках данные могут меняться. При обследовании учитывается и положение плода, в идеале голова должна находиться на уровне с телом. Если головка прижата к груди или отклонена назад, то данные могут меняться.
Ошибки в диагностике
Норма толщины воротникового пространства в 12 недель – это данные предельно допустимых значений. Если значение выходит за рамки нормы, беременной назначают дополнительную диагностику. При определении коэффициента ТВП могут быть допущены ошибки
Для исключения неправильных значений ТВП, берутся во внимание замеры других показателей, например дефиниция амниотической оболочки
Избежать ошибок при ультразвуковом обследовании позволит цветное картирование доплером. Исследование используют для дефиниции кровотока в сосудах материнской пуповины. Расширение воротникового пространства у плода может указывать на другие генетические аномалии, включая синдром Дауна. При отклонении ТВП от нормы, необходимо получить консультацию у генетика и сделать дополнительные биохимические анализы. Врожденные дефекты формирования аномалии наблюдаются в дальнейшем на 20-23 и 32-33 неделях. Патология коэффициента ТВП не указывает на наличие заболевания, а относит женщину в положении к группе риска развития генетической врожденной аномалии.
Отклонения допустимых значений
Толщина воротникового пространства в 13 недель норма составляет менее 0,3 миллиметров. При значительных отклонениях от показателя прописывают полное комбинированное исследование. В комплекс дальнейших исследований входят:
- • биохимические маркеры крови;
- • скрининг по возрасту;
- • повторное исследование ТВП с замерами дополнительных показателей.
После комплексной диагностики беременную вносят в группу риска развития патологий. При наличии вероятности выше, чем 1:300 относительно синдрома Дауна, беременной назначают амниоцентез. Забор вод около плода позволяет определить генетический набор эмбриона. При необходимости врач может назначить кордоцентез, забор кровяной жидкости из пуповины или хорионбиопсию – забор биоматериала из ворсинок эмбрионального плода.
В результате проведения комбинированных исследований выявляется хромосомный набор. При норме 23 пары хромосом, беременность женщины пролонгируется дальше. При критических показателях и серьезных нарушениях врачи рекомендуют прервать беременность. Диагностика ТВП – важный этап наблюдения за развитием ребенка с первого триместра. Расчет коэффициента патологии дает возможность своевременно выявить нарушения. Окончательное решение о прерывании или пролонгации беременности с учетом вероятности рождения ребенка с генетическими отклонениями принимает пациентка.
Что такое воротниковое пространство у плода
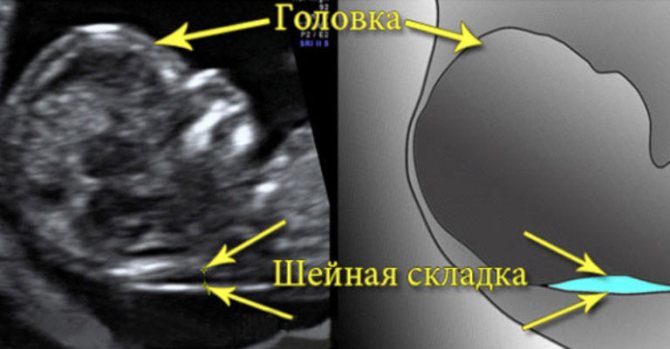
Воротниковая зона – это участок на задней поверхности шейного отдела, в котором скапливается подкожная жидкость. Ее хорошо видно на экране ультразвукового аппарата. Исследование на уровень содержания жидкости проводится в первые 12 недель развития плода, так как позже оно становится неинформативным. В норме у плода должна присутствовать небольшая складка. Если имеются хромосомные нарушения, она увеличивается и значительно превышает возможные показатели.
Чем больше величина шейной складки, тем выше риск наличия патологий у плода. Однако даже большая толщина воротниковой зоны не является окончательным фактором для развития аномалий. Повышается лишь вероятность, и то не в каждом случае.
Скрининг проводят только с согласия беременной женщины. Стоит учесть, что пренебрегать таким исследованием не нужно – своевременно выявив риск негативных изменений у эмбриона, можно сразу принять соответствующие меры.
Факторы, которые могут повлиять на исследование
Это важно для того, чтобы быть уверенным, что ребенок развивается без опасных патологий. Во второй половине беременности возможно заметить такие отклонения, как увеличение селезенки плода
Ее хорошо видно позади желудка во время поперечного и продольного сканирования. Увеличение селезенки может быть вызвано различными причинами
Во второй половине беременности возможно заметить такие отклонения, как увеличение селезенки плода. Ее хорошо видно позади желудка во время поперечного и продольного сканирования. Увеличение селезенки может быть вызвано различными причинами.
При такой патологии селезенки также часто наблюдается смещение желудка зародыша и его неправильная форма.
Размер желудка – тоже во многом явный показатель отклонений зародыша. Если величина желудка слишком маленькая, это явный признак аномального развития плода, который может впоследствии привести к неприятным последствиям вплоть до выкидыша. При смещении желудка, различных включениях в нем, аномальной форме и утолщении стенок показано наблюдение за состоянием ребенка и дополнительные обследования.
При скрининговом обследовании печени плода можно на раннем этапе выявить образование опухоли или кисты. Смещение, увеличение или уменьшение размеров печени также можно увидеть при подобном обследовании. Изучение патологий печени на столь раннем этапе беременности позволяет своевременно определить особенности развития плода.
Обследование сердца, печени, селезенки, поджелудочной железы, желудка и других внутренних органов и тканей дает возможность получить полную клиническую картину течения беременности. Все эти показатели позволяют вовремя заметить развивающиеся патологии. При своевременной диагностике значительно повышается шанс успешной терапии или же прерывания беременности с минимальным риском для женщины, если патологии не поддаются лечению (синдром Патау, синдром Эдвардса и другие).
Также немаловажным является не только обследование внутренних органов зародыша, но и оценка его кровотока. При этом особо изучается верхняя брыжеечная артерия, которая снабжает кровью кишечник, артерии селезенки и желудка. Низкие показатели пропускной способности артерий могут указывать на задержку развития зародыша. Не нормальная верхняя брыжеечная артерия также может косвенно указывать на развитие синдрома ЗВРП.
УЗИ скрининг в первом триместре
Пренатальный скрининг — это комбинированное биохимическое и ультразвуковое исследование, включает в себя анализ крови на основные гормоны беременности и УЗИ плода с измерением некоторых величин.
Стандартным обследованием при беременности является только плановое УЗИ, скрининг обычно проводят либо при желании беременной женщины удостовериться в правильном развитии ребенка, либо по назначению врача при риске возникновения хромосомных патологий плода.
В группу риска входят беременные:
- старше 35 лет, возраст отца старше 40 лет;
- младше 18 лет;
- имеющие в роду генетические заболевания;
- с замершей беременностью в прошлом, рождением мертвого ребенка и/или с неоднократными самопроизвольными выкидышами;
- переболевшие в первом триместре вирусными или инфекционными заболеваниями;
- принимающие опасные для плода препараты;
- зачавшие ребенка от родственника.
Задача пренатального скрининга выявить беременных женщин группы высокого риска по рождению детей с хромосомными болезнями и врожденными пороками развития.
При расчете риска учитывается возраст, толщина воротникового пространства и биохимические маркеры крови (β-hCG и PAPP-A) беременной женщины (берется из вены).
Когда проходят
Сроки проведения УЗИ скрининга устанавливает гинеколог, ведущий беременность. Чаще всего его назначают с 10 по 13 неделю после зачатия. Несмотря на небольшие сроки, анализы точно показывают наличие хромосомных расстройств у будущего ребенка.
Что входит
В ходе УЗИ диагност выясняет количество плодов, срок беременности, снимает размеры эмбриона: КТР (копчико-теменной размер), БПР (бипариетальный размер головы), величину шейной складки, носовой косточки и прочее.
Согласно этим данным можно узнать, как развивается плод в утробе матери.
В период первого триместра измеряют:
- Бипариетальный размер (БПР) головы — указывает на развитие головного мозга. Измеряется от виска до виска. Эта величина увеличивается пропорционально сроку беременности. Превышение нормы БПР головы ребенка говорит о: крупном плоде, скачкообразном росте эмбриона (выравнивается со временем), наличии опухоли головного мозга (несовместимые с жизнью), водянке головного мозга (лечится антибиотиками, которые принимает мать). БПР может быть меньше нормы при недоразвитии головного мозга или отсутствии некоторых его участков.
- Копчико-теменной размер (КТР) — это один из важнейших показателей развития эмбриона. КТР – это размер от копчика до темечка, без учета длины ножек.
- Толщина воротникового пространства (ТВП) или размер «шейной складки» — это основной показатель, который при отклонении от нормы указывает на хромосомное заболевание (синдром Дауна, синдром Эдвардса или другое).
- Такие органы и части тела, как кости свода черепа, бабочка, костный и мышечный скелет, позвоночник, кости конечностей, передняя брюшная стенка, желудок, мочевой пузырь. На этом сроке они уже хорошо просматриваются.
- Частота сердечных сокращений (ЧСС) плода с 11 недели и до конца беременности — 140-160 ударов в минуту (не зависит от пола). ЧСС плода ниже нормы (85-100 уд./мин) или выше нормы (более 200 уд./мин) — тревожный признак, при котором назначается дополнительное обследование и при необходимости лечение.
- Оценка жизнедеятельности ребенка. Двигательную активность просто отмечают как «определяется».
- Желточный мешочек, хорион и амнион.
- Осматривается стеки и шейка матки, ее зев должен быть закрыт.
- Доплерометрия венозного протока. В 11–13 (+6) недель беременности нарушение кровотока в венозном протоке сочетается с наличием у плода хромосомной патологии или пороков сердца, и является признаком возможного неблагоприятного исхода беременности.
Биохимический скрининг I триместра включает определение уровня свободного b-ХГЧ и протеина-А плазмы крови — PAPP-A. Это два гормона беременности и при нормальном развитии малыша они должны соответствовать норме.
Отклонение от нормы некоторых параметров при первом скрининге не дает повода для волнений, просто беременность в будущем должна наблюдаться более пристально, и только после второго скрининга можно говорить о риске развития пороков у ребенка.







