Массовая вакцинация от коронавируса по приказу путина: как это будет?
Содержание:
- Особенности техники проведения
- Побочные реакции на прививки
- ? Вакцина от коронавируса
- Схемы изготовления некоторых видов вакцин
- Опасность отказа от прививок
- Аргументы против: иллюзия или реальность
- Названия прививок для детей, входящих в Национальный календарь
- Прививки от основных инфекций
- Совместимость вакцин между собой
- Список обязательных вакцин для детей, без которых не берут в ДОУ
- Пентаксим сроки между прививками
- От чего прививают учителей?
- Младенец в семье
Особенности техники проведения
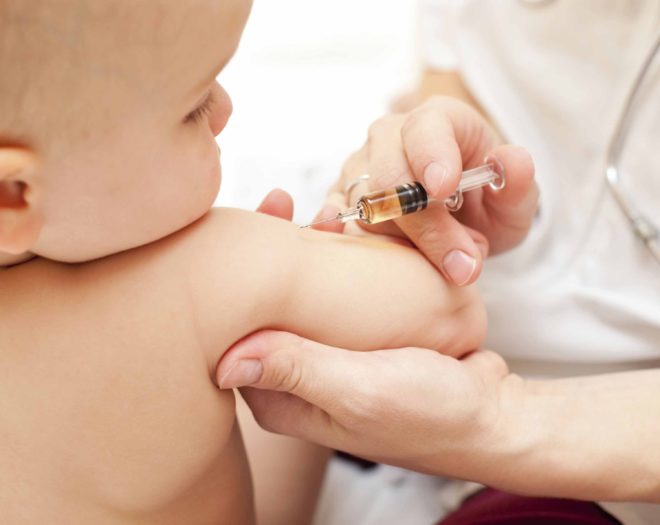
Техника вакцинации пациентов против болезней определяется нормативными документами и соответствует следующему плану:
- ампула с препаратом достается из холодильника;
- оценивается целостность флакона, внешний вид раствора, сроки его годности;
- упаковка вскрывается только в стерильных перчатках;
- вакцина набирается и вводится путем использования одноразовых игл и шприцов;
- место укола обязательно протирается спиртовым раствором (для БЦЖ – эфиром);
- при необходимости введения нескольких препаратов, для каждого из них используется отдельный инструментарий;
- во время укола пациент вынужден сидеть или лежать;
- после инъекции врач наблюдает за пациентом еще 30 минут.
Побочные реакции на прививки
Чаще всего повышение температуры тела и слабость. Проявляется в капризности ребенка, вялости. После прививки иногда наблюдается уплотнение и небольшая болезненность, отечность. Специальной обработки данные явления не требуют, явления лихорадки устраняются жаропонижающими средствами.
Поствакцинные проявления могут иметь и существенные отличия, о которых все же следует упомянуть:
- Гепатит В: при первом уколе возможна температура до 37,5 градусов и локальное покраснение. Повторные введения обычно не сопровождаются какими-либо изменениями в состоянии.
- БЦЖ: с течением времени появляются безболезненное уплотнение, даже покраснение в месте укола. Такие явления могут обнаруживаться у новорожденного спустя 3-4 недели с момента прививки. Далее ранка будет постепенно затягиваться и спустя 90 дней останется небольшой рубчик, который останется на всю жизнь.
- АКДС: местное покраснение и незначительное местное уплотнение, на следующий день может повыситься температура до 38 градусов. Редко наблюдается сыпь.
- Спинномозговой паралич: может быть введена в двух вариантах: в рот в виде капелек или в уколе. При инъекции возможны проявления, как и в случае с АКДС. Пероральные капли практически не вызывают реакций.
- Краснуха: возможна отсроченный ответ организма ребенка, проявляющаяся спустя семь дней от вакцинации субфебрилитетом и небольшим увеличением лимфатических узлов.
- Корь: сопровождается серьезными последствиями. Через пять, а иногда и десять дней, как сделали прививку, возможно поднимется температура вплоть до фебрильных цифр, также характерны покраснение щечек и глаз, заложенность носа.
- Паротит эпидемический, в народе – свинка. Реакции могут быть идентичны таковым при иммунизации против кори.
Наиболее выраженные осложнения у человека после АКДС. От прививки температура у ребенка поднималась до 39 градусов и удерживалась до трех дней. Но отказ от нее – не решение проблемы. Стоит подумать об импортном аналоге вакцины.
При появлении аллергических реакций следует давать ребенку антигистаминные средства.
? Вакцина от коронавируса
На создание вакцины от коронавируса многие возлагают огромные надежды и отдают ей решающую роль в победе с пандемией. По этой причине практически все мировое научное сообщество сконцентрировалось на разработке лекарств и вакцин от коронавирусной инфекции.
Пока вакцина от коронавируса находится на стадии разработки и готовых образцов для промышленного производства в мире нет. На разработку эффективной вакцины уходит немало времени:
- Первоначально необходимо выделить сам вирус и расшифровать его генетическую структуру.
- Создать экспериментальные формулы и растворы.
- Провести исследования на клетках и животных.
- Испытать вакцину на добровольцах.
Пока большая часть прогнозов (включая мнение ВОЗ) сводится к тому, что препарат станет доступным только к концу 2020 года. Однако по самым смелым оценкам, выпуск вакцины начнут в РФ уже к концу лета. Степень готовности вакцины зависит от страны: в США, Гонконге и Великобритании ее уже тестируют на людях.
Но у ученых есть определенные опасения, что COVID-19 мутирует и тогда вакцину против него создать не удастся, либо она будет иметь ограниченную эффективность, как при вирусе гриппа. Также некоторые исследователи полагают, что к моменту создания вакцины пандемия сама пойдет на спад.
В России сегодня разрабатывается более 47 вакцин от коронавируса, из них 5 препаратов находятся на стадии клинических испытаний.
В дальнейшем вакцинацию от коронавируса смогут проводить дважды в год, как и от гриппа.
Как и любые попытки иммунизации, потенциальные прививки от коронавируса встречают сопротивление и протест со стороны антипрививочного движения. Сторонники «теории мирового заговора» считают, что под видом вакцинации от коронавируса население собираются чипировать: такие чипы в дальнейшем якобы будут взаимодействовать с вышками связи 5g.
Другая часть противников предполагает, что истинная цель вакцины – борьба с перенаселением и сокращением численности населения. Третья группа вовсе не верит в существование вируса и считает, что под видом борьбы с пандемией «мировое правительство» решает собственные задачи. Акции протеста против вакцинации уже проходили в США, Германии и Казахстане.
Пропаганда антипривовочников проводится столь активно, что это стало поводом для властей некоторых стран задуматься о необходимости принудительной вакцинации. Антипрививочное движение может создать серьезные проблемы при достижении цели о формировании коллективного иммунитета. Для того чтобы избежать «второй волны» распространения коронавирусной инфекции, иммунитетом должны обладать до 60-70% населения страны, а если большая часть граждан откажется от вакцинации, то она будет бессмысленна.
Как изменилось законодательство для борьбы с COVID
Что такое повсеместный масочный режим
Пока поводов для принудительной вакцинации у России нет. По опросу ВЦИОМ (от мая 2020 года), 59% жителей РФ хотели бы привиться от коронавируса. Но большинство жителей (70%) считают, что им должны оставить право выбора: делать ли прививку или нет. При этом на фоне европейских государств в России достаточно высок процент противников прививки от коронавируса: против вакцинации выступают более 35% россиян, тогда как в Германии армия противников насчитывает 9%, Франции – 18%, Великобритании – 9%, Австрии – 16%.
Пока мировое сообщество не пришло к однозначной позиции по вопросу того, как нужно проводить вакцинацию. В Германии делают ставку на сознательность населения и предпочли пойти по добровольному пути. В Италии предполагают выбрать обязательную вакцинацию.
В России действует порядок ускоренной регистрации медпрепаратов в условиях ЧС, что позволяет распространить его на внедрение в производство вакцины от коронавируса.
Схемы изготовления некоторых видов вакцин
Схема подходит для вакцины БЦЖ, БЦЖ-М.
Живые противовирусные
Схема подходит для производства вакцин от гриппа, ротавируса, герпеса I и II степеней, краснухи, ветряной оспы.
Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться:
- куриные эмбрионы;
- перепелиные эмбриональные фибробласты;
- первичные клеточные культуры (куриные эмбриональные фибробласты, клетки почек сирийских хомячков);
- перевиваемые клеточные культуры (MDCK, Vero, MRC-5, BHK, 293).
Первичный сырьевой материал очищают от клеточного дебриса в центрифугах и с помощью сложных фильтров.
Инактивированные антибактериальные вакцины
- Культивация и очистка штаммов бактерий.
- Инактивация биомассы.
- Для расщепленных вакцин клетки микробов дезинтегрируют и осаждают антигены с последующим их хроматографическим выделением.
- Для конъюгированных вакцин полученные при предыдущей обработке антигены (как правило, полисахаридные) сближают с белком-носителем (конъюгация).
Инактивированные противовирусные вакцины
- Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться куриные эмбрионы, перепелиные эмбриональные фибробласты, первичные клеточные культуры (куриные эмбриональные фибробласты, клетки почек сирийских хомячков), перевиваемые клеточные культуры (MDCK, Vero, MRC-5, BHK, 293). Первичная очистка для удаления клеточного дебриса проводится методами ультрацентрифугирования и диафильтрации.
- Для инактивации используются ультрафиолет, формалин, бета-пропиолактон.
- В случае приготовления расщепленных или субъединичных вакцин полупродукт подвергают действию детергента с целью разрушить вирусные частицы, а затем выделяют специфические антигены тонкой хроматографией.
- Человеческий сывороточный альбумин применяется для стабилизации полученного вещества.
- Криопротекторы (в лиофилизатах): сахароза, поливинилпирролидон, желатин.
Схема подходит для производства прививочного материала против гепатита А, желтой лихорадки, бешенства, гриппа, полиомиелита, клещевого и японского энцефалитов.
Анатоксины
Для дезактивации вредного воздействия токсинов используют методы:
- химический (обработка спиртом, ацетоном или формальдегидом);
- физический (подогрев).
Схема подходит для производства вакцин против столбняка и дифтерии.
По данным Всемирной Организации Здравоохранения (ВОЗ), на долю инфекционных заболеваний приходится 25 % от общего количества смертей на планете ежегодно. То есть инфекции до сих пор остаются в списке главных причин, обрывающих жизнь человека.
Одним из факторов, способствующих распространению инфекционных и вирусных заболеваний, являются миграция потоков населения и туризм. Перемещение человеческих масс по планете влияет на уровень здоровья нации даже в таких высокоразвитых странах, как США, ОАЭ и государства Евросоюза.
По материалам: «Наука и жизнь» № 3, 2006, «Вакцины: от Дженнера и Пастера до наших дней», академик РАМН В. В. Зверев, директор НИИ вакцин и сывороток им. И. И. Мечникова РАМН.
Опасность отказа от прививок
- ребёнок беззащитен перед опасными инфекциями;
- любой контакт с вирусо- и бактерионосителем вызывает более лёгкую или тяжёлую форму заболевания;
- при многих инфекциях возможно повторное заражение даже после перенесённой болезни;
- без медицинской карты с отметками о прививках ребёнок временно не получает допуск в детский сад, школу, оздоровительный лагерь;
- при отсутствии необходимых прививок запрещены поездки в страну, для пребывания в которой обязательна профилактическая вакцинация.
Многие инфекционные болезни у взрослых протекают тяжелее, чем в детском возрасте. При отсутствии вакцинации возрастает риск заражения при контакте с больным человеком, часто развиваются тяжёлые осложнения.
Результаты массового отказа от вакцинации привели к эпидемиям:
- Натуральной оспы в Стокгольме в 1873-1874 годах, когда резко снизилось число привитых людей с 90% до 40%.
- Коклюша в Великобритании в 70-80 годы прошлого столетия, когда после очередного спора о пользе и вреде вакцинации, число привитых людей снизилось с 81% до 31%.
- Коклюша в Швеции с 1976 по 1996 годы из-за введенного властями моратория на прививки детям, избежать высокого процента смертности удалось благодаря отмене ограничений на прививки.
- Дифтерии в странах СНГ в период с 1990 по 1999 годы, когда наряду с общим упадком здравоохранения наблюдался массовый отказ от вакцинации. В итоге от дифтерии погибло около 5 тысяч из 150 тысяч заразившихся.
- Кори в Нидерландах в 1999-2000годах, когда вспышка заболевания случилась в религиозных общинах, где отрицают пользу вакцинации.
- Кори в Дублине (Ирландия) в 2000 году и опять из-за массового отказа от прививок.
- Дифтерии, полиомиелита и кори в Нигерии с 2001 года и по настоящее время. Ужасающая ситуация была спровоцирована руководством северной части страны. Губернатор штата Кано религиозный консерватор и адепт антивакцинаторства рекомендовал своим гражданам отказаться от прививок. В итоге данные территории стали «поставщиками» заразы для всех своих соседей. К большому сожалению и по сей день в Нигерии с настороженностью относятся к так называемой западной медицине и вакцинации. Люди продолжают погибать, а что самое страшное наибольший процент умерших приходится на маленьких детей.
- Кори в Индии в 2005 году из-за отказа от вакцинации детей выросло поколение, уязвимое перед заболеванием.
- Полиомиелита на подконтрольных исламистскому движению Талибан территориях Пакистана и Афганистана. Заболевание свирепствует там вплоть до настоящего момента из-за запрета на вакцинацию, финансируемую из бюджета западных государств, с которыми власть в данном регионе находится в состоянии вооруженного конфликта.
Аргументы против: иллюзия или реальность
В сети можно найти внушительные списки аргументов против прививок. Доверять всему беспрекословно не стоит. Большинство доводов не имеют доказательств, они выявлены единичными случаями, которые не всегда связаны с влиянием вакцины. Поставить прививку может каждый бесплатно, но нужно ему это или нет, человек решает самостоятельно.
Качество вакцин
Один из аргументов против того, чтобы человека привили, – плохое качество современных вакцин. Многие родители отказываются вводить своим детям препараты отечественного производства, обосновывая это тем, что их качественные характеристики уступают импортным. Некоторые препараты, произведённые зарубежными фармацевтическими компаниями, действительно, лучше. По этой причине в некоторых случаях детям с ослабленным иммунитетом назначают именно импортные вакцины, это снижает риск возникновения осложнений.
Правила хранения и транспортировки
Чтобы препарат был максимально полезен, не потерял свои свойства и не навредил, его необходимо правильно перевозить и хранить. Для вакцины каждого вида определены свои благоприятные условия. Медицинские работники обязаны соблюдать правила хранения: если препарат находился в неположенном месте долгое время, использовать его нельзя. У каждой ампулы есть срок годности, по истечении которого вещество нужно утилизировать. Человеку, которому ставят прививку, остаётся надеяться только на добросовестность медицинского персонала.
Побочные эффекты и осложнения
Побочные эффекты от прививок возникают относительно редко – в 10 % случаев. Это не является весомым аргументом для отказа от вакцинации. В редких случаях у пациента могут проявляться симптомы, не требующие внимания врача. Человек с лёгкостью переносит недомогание, которое заканчивается в течение короткого времени. Часто встречаются реакции:
- повышение температуры тела не выше 39 градусов;
- покраснение в месте укола и вокруг него;
- болезненность в месте инъекции.
У детей могут наблюдаться долгий плач, снижение аппетита.
Осложнения на фоне прививок возникают крайне редко – в 1 случае из 200, а такие тяжёлые, как вакциноассоциированный полиомиелит, – один раз на несколько миллионов случаев.
Даже врачи против
Врачи, выступающие против проведения прививочных процедур, приводят следующие аргументы:
- сразу после рождения до полутора лет, согласно расписанию, детям делают 9 прививок. Некоторые специалисты считают, что их слишком много и от некоторых из них можно отказаться. Из-за плотного графика у ребёнка в организме практически постоянно присутствуют антигены, происходит процесс формирования антител, что очень ослабляет его иммунную систему;
- доктора переоценивают опасность заболеваний, против которых проводится вакцинация грудных детей. Большинство из них не приводят к смерти и не вызывают серьёзных последствий;
- в составе препарата АКДС содержатся гидроксид алюминия и формальдегид. Эти вещества очень токсичны для новорождённого. Существует мнение, что именно из-за этой вакцины развивается аутизм;
- зафиксированы случаи, когда человек заражался инфекционным заболеванием даже после прививки;
- гепатит В передаётся только через кровь и другие физиологические жидкости. Получить его через молоко матери или тактильный контакт невозможно, значит, делать прививку необязательно.
Несмотря на то, что данные доводы кажутся разумными, есть масса перекрывающих их аргументов.
Названия прививок для детей, входящих в Национальный календарь
Под Национальным календарем иммунопрофилактики понимают документ, утвержденный Министерством здравоохранения РФ, в котором приводится перечень прививок для детей и взрослых. На его основании осуществляется плановая вакцинация. Утвержден российский календарь 27.06.2001 приказом №229.
Детям с самого рождения и до 14-16 лет, в обязательном порядке делают прививки против заражения такими инфекционно-вирусными патологиями:
- гепатит типа В. Характеризуется острым воспалением печени, холестазом. У больного появляются признаки интоксикации. Без лечения патология может приводить к циррозу. Против гепатита прививают в первые сутки после появления малыша на свет. Затем ревакцинируют в 1, 6 месяцев;
- туберкулез. Инфекция локализуется в легких. Симптоматика представлена кашлем с мокротой, слабостью, болью за грудиной, резким похудением, ночной потливостью. Патология может осложняться легочным кровотечением, плевритом, приводить к смерти. Против туберкулеза вакцинируют на 3-7 день после рождения, а затем в 6-7 лет;
- корь. Остро протекающее высоко контагиозное вирусное заболевание. Характеризуется сыпью по телу, высокой температурой, воспалением слизистой глаз, горла, носа. Иногда болезнь приводит к стенозу гортани, кератиту, отиту, пневмонии, энцефалиту. От кори иммунизируют в год и в 6 лет;
- полиомиелит. Это вирусная болезнь, которая проявляется спинномозговым параличом. Патология приводит к инвалидизации, в ряде случаев заканчивается фатально. От полиомиелита делают вакцинацию в 3, 4,5, 6, 18 месяцев, 14 лет;
- коклюш. Представляет собой инфекционное заболевание. Проявляется кашлем с мокротой, жаром и признаками интоксикации. Против заражения коклюшными микробами иммунизируют в 3, 4,5, 6, 18 месяцев;
- эпидемический паротит. Это вирусная патология, характеризующаяся воспалением слюнных желез, высокой температурой. Болезнь представляет опасность для лиц мужского пола: переболевшие часто становятся бесплодными. От свинки прививают в 12 месяцев и в полгода;
- дифтерия. Острое инфекционное заболевание. Чаще палочка поражает глотку. Но воспалительный процесс может также протекать с некрозом слизистой глаза, половых органах, носа и гортани. Проявляется патология лихорадкой, затрудненным дыханием, увеличением шейных лимфоузлов, болью в горле. Может приводить к отиту, пневмонии, нефрозу, дыхательной или полиорганной недостаточности. Против дифтерии делают прививку в 3, 4, 5, 6, 18 месяцев, 6 и 14 лет;
- гемофильные болезни. В данную группу входят менингит, отит, пневмония и т.п. Для защиты от гемофильных патологий вакцинируют в 3, 4, 5, 6, 18 месяцев;
- столбняк. Очень опасная бактериальная болезнь. Главным признаком выступают судорожные припадки. Эффективных медикаментов для лечения данной патологии пока не найдено. При поражении возбудителем органов дыхания, заболевание заканчивается асфиксией и смертью. От столбняка прививают в 3, 4, 5, 6, 18 месяцев, 6 и 14 лет;
- краснуха. Инфекционная патология, характеризующаяся сыпью по телу, высокой температурой. Особенно опасна для беременных: может вызывать врожденные пороки плода. Против краснухи проводят иммунопрофилактику в 12 месяцев и 6 лет;
- грипп. Вирусное заболевание, которое может давать осложнения на разные органы и системы. Прививки начинают делать детям с полугодовалого возраста.
Вакцинация формирует стойкий иммунитет у 85-100% привитых. Даже если человек, прошедший курс профилактики, заболеет, у него не возникнут осложнения.
Прививки от основных инфекций
В России выделяют две категории прививок – обязательные и дополнительные:
- первые входят в национальные и региональные календари профилактических прививок и призваны защитить от самых тяжелых и смертельных инфекций;
- вторые являются желательными, но делаются исходя из жизненных ситуаций (например, перед путешествием или при устройстве на опасное производство), по эпидемическим показаниям или по желанию.
Последние календари прививок были утверждены:
Национальный календарь – Приказом Министерства здравоохранения и социального развития РФ от 31 января 2011 г. № 51н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»;
Московский региональный календарь – Приказом Департамента здравоохранения города Москвы от 31 марта 2011 г. № 271 «Об утверждении регионального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям».
Совместимость вакцин между собой
Большинство вакцин имеют антигенную, клиническую и иммунологическую совместимость: одномоментное корректное их применение не заглушает специфический иммунный ответ, не увеличивает вероятность и выраженность побочных проявлений. При реализации действующего прививочного Календаря используют два вида иммунобиологических препаратов.
 Живые вакцины:
Живые вакцины:
- КПК (корь-паротит-краснуха);
- ОПВ (полиовакцина в каплях);
- против ротавирусной инфекции;
- от ветряной оспы;
- противогриппозная (в каплях).
Инактивированные (убитые) вакцины:
- АКДС (коклюшно-дифтерийно-столбнячная);
- ИПВ (полиовакцина в инъекциях);
- против пневмококковой инфекции;
- от гепатита (А и В);
- противогриппозная (в инъекциях);
- от менингококковой инфекции;
- против гемофильной инфекции.
Одновременное введение вакцин практикуют в соответствии с рекомендациями эпидемиологов и иммунологов, закрепленных Минздравом РФ.
- два и более инактивированных биопрепарата вводят одномоментно — в один день в разных шприцах в различные анатомические области либо в любой другой день;
- прививание двумя и более инактивированными вакцинами и одним живым биопрепаратом также можно провести в один день, распределив их по разным шприцам и различным анатомическим зонам либо с любым другим интервалом;
- две и более живые вакцины можно использовать либо одномоментно — в один день, но в разных шприцах и в различные анатомические области, либо с временным промежутком, составляющим не менее 4-5 недель.
Исключение составляет живая вакцина БЦЖ: она совместима только с биопрепаратом от гепатита В, от всех остальных прививок она должна выполняться отдельно и с интервалом не менее месяца.
Можно вводить вакцину против гриппа вместе с коревой?
И живую, и инактивированную вакцину от гриппа ставят в один день с любыми прививками из Национального календаря, кроме БЦЖ. Если привить одномоментно от гриппа и кори нет возможности, между КПК и любой (живой или убитой) противогриппозной вакциной делают перерыв в 4-5 недель.
Совместимы ли АКДС и вакцинация от кори?
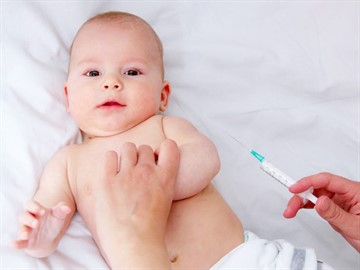 Прививочным календарем предусмотрена комплексная иммунизация АКДС с вакцинами от полиомиелита, гепатита В, пневмококковой и гемофильной инфекций.
Прививочным календарем предусмотрена комплексная иммунизация АКДС с вакцинами от полиомиелита, гепатита В, пневмококковой и гемофильной инфекций.
В случае необходимости восстановления графика календаря (чаще при выезде за границу), Всемирная организация здравоохранения рекомендует одновременное введение всех иммунобиологических препаратов, показанных ребенку или взрослому соответственно их возрасту.
Клиническая практика показала, что локальные реакции на КПК наблюдаются несколько чаще, если параллельно в другую анатомическую зону была введена АКДС. Однако титры иммуноглобулинов формирующих надежную защиту от инфекций, были аналогичны таковым у детей привитых моновакцинами.
Если в ответ на предыдущее введение АКДС были выраженные вакцинальные реакции, то между ней и КПК соблюдают интервал не менее 45-60 дней.
Можно ли ставить прививки от гепатита, полиомиелита и АКДС вместе?
Иммунобиологические препараты для формирования невосприимчивости к гепатиту, дифтерии, коклюшу, полиомиелиту и столбняку рекомендованы специалистами для одномоментного введения. Антигены возбудителей этих заболеваний входят в состав комбинированных шестикомпонентных вакцин Инфанрикс Гекса и Гексаксим и вводятся комплексно в одном шприце.
Список обязательных вакцин для детей, без которых не берут в ДОУ
Полиомиелит
Чаще всего для привития от полиомиелита используют пероральную вакцину. Ребенку капают 4 капли раствора в рот (на корень языка или на миндалины). После этого нельзя давать малышу ни есть, ни пить в течение часа.
Также могут применять инъекционное проведение вакцинации. Инъекцию делают в бедро или под лопатку.
Вакцину вводят три раза с интервалом в 4-6 недель:
- в 3 мес.;
- в 4,5 мес.;
- в 6 мес.
Ревакцинация в 18 и в 20 мес.
Коклюш, столбняк и дифтерия
Прививка от коклюша, дифтерии и столбняка ставится по нормам:
- в 3 мес.;
- затем в 4,5 мес.;
- в 6 мес.
После этого в 1,5 года и в 6-7 лет проводят ревакцинацию. Чаще всего ставится отечественная вакцина АКДС. При наличии у ребенка показаний (сильные аллергические реакции, неблагоприятный неврологический фон и т.д.) малышу могут поставить более щадящую вакцину иностранного производства, например, Пентаксим.
Мнение эксперта
Смирнова Луиза Дмитриевна – медицинский работник
Помощник педиатра частной клиники
Вакцину колют в переднюю часть бедренной мышцы. Введение в ягодицу нежелательно, т.к. там находится довольно большой слой жировой клетчатки, и препарат может не достигнуть места назначения. После 1,5 лет прививку делают в дельтовидную мышцу на плечевой зоне.
При подготовке к прививке за три дня до нее дается антигистаминный препарат. Среди местных реакций на прививку отмечается:
- поднятие температуры;
- покраснение или шишка в месте укола;
- общее недомогание;
- сонливость.
Краснуха, корь и паротит
Прививают детей в год и 6 в лет. Инфекция передается воздушно-капельным путем, наиболее подвержены заражению дети 2-5 лет. Место прививки нельзя мочить в течение суток. Также лучше воздержаться от посещения малышом общественных мест. Вакцину водят подкожно в плечо или под лопатку.
Если ставится прививка отечественного производства, в которой краснушная и паротино-коревая вакцины содержатся отдельно, то делают 2 укола под разные лопатки либо в плечо и под лопатку. В иностранной вакцине все три компонента соединены вместе, и такого разделении не требуется.
Справка. Реакция на прививку возникает редко. Может появиться сыпь с поднятием температуры.
Гепатит В
Впервые ребенок получает вакцину от гепатита В еще в роддоме, в первые 24 часа. Вторая и третья вакцинации проводятся в 1 и 6 месяцев.
К прививке не допускаются малыши с весом менее 2 кг, а также рожденные преждевременно. Еще одно противопоказание – признаки сильной аллергической реакции.
Между первой и второй вакцинацией должно пройти не более 3 месяцев, иначе первую прививку придется повторять.
Прививка дает иммунитет от гепатита В на 20 лет. Ревакцинацию проводят через 22 года. Препарат вводят внутримышечно.
Мнение эксперта
Смирнова Луиза Дмитриевна – медицинский работник
Помощник педиатра частной клиники
Инъекции детям до 3 лет делают в бедро. Тем, кто старше, в плечо
Важно, чтобы вакцина попала не под кожу, а именно в мышцу – этим достигается большая эффективность и предотвращается риск возникновения уплотнений в месте введения
Вакцинирование от гепатита В можно одновременно проводить с другими прививками, кроме БЦЖ. Место прививки нельзя мочить 2-3 дня. Стойкий иммунитет к вирусу формируется спустя 3 месяца после окончания вакцинации
Не забудьте, что кроме перечисленных прививок вам потребуется пройти еще целый список врачей и сдать некоторые анализы. Подробнее и специалистах и анализах читайте здесь.
Туберкулез
От туберкулеза новорожденных детей прививают на 3-5 сутки вакциной БЦЖ. Противопоказаниями является:
- недоношенность с массой тела менее 2 кг.;
- родовая травма;
- внутриутробная инфекция;
- иммунодефицит;
- кожные заболевания.
В этом случае прививку откладывают или проводят с помощью ослабленной вакцины БЦЖ-М. Прививка делается внутрикожно (не путать с подкожным введением!) в левое плечо, выбирается точка на границе верхней и средней трети плеча.
После введения вакцины это место ничем нельзя обрабатывать. Если прививка в роддоме откладывалась, вакцинацию начинают в поликлинике, проведя перед этим пробу Манту (о том, могут ли не брать в садик без пробы Манту, читайте тут).
Исключение – дети до 2 месяцев, им пробу не делают. Также реакция Манту проверяется и перед ревакцинацией.
Ревакцинацию от туберкулеза проводят в возрасте 7 и затем 14 лет. Обычно в месте введения препарата образуется прозрачный пузырек, который исчезает в течение получаса. Следующую реакцию нужно ждать через 4-6 недель.
Появляется узелок с инфильтратом, в центре прозрачный, а по краям его окружает корочка. Образование исчезает самостоятельно через несколько недель, оставив после себя небольшой рубец.
Среди осложнений встречаются:
- увеличенные лимфоузлы;
- холодный абсцесс;
- поверхностная язва;
- келоидный рубец.
Пентаксим сроки между прививками
Для родителей, во время заботы о подрастающем ребенке, важным вопросом становится интервал между прививками, что особенно актуально, если необходимо предупредить возникновение полиомиелита
Следует отметить, это важный параметр, на который в обязательном порядке родителям следует обратить пристальное внимание
К примеру, следует рассмотреть ситуацию с прививками против гепатита, АКДС, между первой и второй вакцинациями устанавливается максимальный срок в двенадцать недель, либо же в три месяца с момента проведения последней. Что примечательно, период также может несколько варьироваться, что связано с состоянием здоровья самого ребенка.
К примеру, можно рассмотреть ситуацию, при которой у малыша наблюдается температура, выделение отложений из носа, кашель и многое другое.
Родителям можно попробовать обратиться ко врачу и взять соответствующий медотвод у врача на АКДС, после чего интервал между двумя прививками несколько увеличивается.
Такая же ситуация может наблюдаться и в случаеполиомиелита, если ребенок страдает от прочих заболеваний.
Важно! Несмотря на некоторую задержку с проведением прочих прививок, АКДС не теряет своего значения
От чего прививают учителей?

Как известно, педагоги относятся к категории пациентов, которые должны быть иммунизированы в соответствии календарю, что связано с высоким риском заболевания инфекционной болезнью. И это не просто прихоть врачей. Данная норма регулируется федеральными законами и правительственными постановлениями, поэтому подразумевает обязательное выполнение.
Какие же вакцины нужно колоть педагогам? К обязательным прививкам в настоящее время относятся:
- ежегодная прививка против гриппа, которую ставят преимущественно осенью за несколько месяцев до повышения эпидемиологического порога;
- корьевая вакцина вводится педагогам в возрасте до 35 лет, которые не имеют приобретенного (после перенесенного недуга) пожизненного иммунитета к инфекции или ранее не были привиты (или нет данных о подобной иммунизации);
- каждые десять лет учителям проводят профилактику столбняка и дифтерии независимо от их возраста;
- иммунизацию от краснухи делают только представительницам женской части коллектива до 25 лет, которые не болели в детстве этим недугом, не принимали уколов от него или подобных записей в их амбулаторной карточке не имеется;
- гепатит В прививают всем сотрудникам в возрасте от 18 до 55 лет (это делают при отсутствии иммунитета к гепатиту или не были против него иммунизированы);
- также учителям показан укол от гепатита А и дизентерии Зонне;
- при угрозе развития на определенной территории эпидемиологической угрозы, педагогов вакцинируют от полиомиелита и шигеллеза.
Младенец в семье
Ближайшее окружение младенца, если не позаботилось о вакцинации на этапе планирования беременности и во время нее, должно восполнить этот пробел.
Основной источник инфекционных заболеваний для ребенка — это именно домашние контакты: родители, старшие братья, сестры, бабушки и дедушки. Чем меньше вокруг младенца восприимчивых к инфекциям людей, тем меньше шансов, что они принесут эти болезни к себе домой, заразившись где-то вне семьи и заразив потом своих домочадцев.
Именно в этом и заключается «кокон» — все, кто окружают младенца, должны быть привиты от того, что угрожает его здоровью и от чего он пока не защищен или защищен не полностью. Так что рекомендация стандартная — проверить, что из прививок у вас сделано, а что нет
Если в семье есть старшие дети подросткового возраста, то особое внимание следует уделить менингококковой инфекции. Подростки, как и студенты, имеют больше шансов заразиться и заразить потом новорожденного, для которого эта инфекция ввиду незрелости его иммунной системы с большой вероятностью обернется последствиями вплоть до летального исхода







