Иммуноглобулин при резус-конфликте
Содержание:
- Фармакологическое действие
- Резус-сенсибилизация
- Зачем нужен имуноглобулин?
- Аналоги
- Способ применения и дозировка
- Лечение
- Дозы и схемы введения
- Каковы признаки и симптомы резус-конфликта?
- Когда возможен резус-конфликт?
- Способ применения и дозы
- Вакцинация беременных иммуноглобулином
- Применение препарата Иммуноглобулин человеческий
Фармакологическое действие
Иммуноглобулин антирезус – соединение белков, имеющих иммунологическую активность. В препарате содержится иммуноглобулин из донорской плазмы крови, состоящий, преимущественно, из пассивных резусных антител. Фармакологическое действие основывается на связывании введёнными неактивными антителами резусных антигенов в кровяной плазме пациентки, а это блокирует механизм выработки новых активных антител.
Под действием препарата у резус-отрицательной пациентки, родившей детей с Rh+, или при аборте (если у партнёра Rh+) удаётся предотвратить повышенную чувствительность, а именно формирование резусных антител.
Резус-сенсибилизация
Обычно результат диагностики на конфликт звучит так: резус-сенсибилизация. Это означает, что подозрения в резус-конфликте подтверждены, и в крови резус-отрицательного пациента, в том числе будущей матери, выявлены резус-антитела.
Такие антитела вырабатывает резус-отрицательная иммунная система, столкнувшись с резус (+) красными клеткам крови, воспринимая их как чужеродные тела. В случае беременности эти эритроциты могут проникнуть из кровотока плода. Это происходит в результате каких-либо травм и нарушений, более частых на поздних сроках беременности. После того как прошли роды резус (+) ребёнка (с усилением сенсибилизации с каждыми последующими родами), опасна и любая другая ситуация, приводящая к смешиванию крови.
Резус-сенсибилизация относительно безопасна для матери, но от неё страдает будущий ребёнок, поскольку через пуповину с кровотоком проникают антитела, атакующие его резус-положительные эритроциты.
Если будущая мать ранее уже получила такой диагноз (была сенсибилизирована), то при планировании и наступлении беременности ей придется пройти курс лечения, сохраняющего жизнь и здоровье ребёнка в будущем.
Такие процедуры, как биопсия ворсин хориона или амниоцентез, могут привести при беременности к попаданию крови ребёнка в материнский кровоток, провоцируя выработку резус-антител. Этой процедурной сенсибилизации надо по возможности избегать либо сопровождать её лечением.
В описанной ситуации после родов у младенца берут кровь на анализ, выясняя его резус-фактор. Если он положительный, проводят анализы на сенсибилизацию матери, и если она наступила, то уточняют, когда это случилось: при беременности или в родах. В соответствии с этим назначают лечение.
Очень важно не упустить сроки и само лечение для благополучия последующих беременностей, а если нужно, сделать лечебный укол при резус-конфликте во время беременности
Зачем нужен имуноглобулин?
Иммуноглобулин часто применяют у женщин при хронических, длительно текущих воспалительных процессов органов малого таза и в случае слабого иммунитета и защитной реакции организма.
Иммуноглобулин при ЭКО, в большинстве случаев, применяют при угрозе выкидыша, если у женщины наблюдается замершее плодное яйцо, при неудачных попытках забеременеть с помощью современных вспомогательных репродуктивных технологий.
Среди основных причин невынашивания беременности при оплодотворении в «пробирке» — имеют место такие факторы, как:
- иммуногенетические (характеризуются несовместимостью по HLA системе, антифосфолипидный синдром, наличие антител к хорионическому гонадотропину, а также незначительные хромосомные нарушения у одного из родителей).
- эндокринологические заболевания и сбои в эндокринной системе.
- инфекции и воспалительные процессы в женском организме.
При выявлении несовместимости по HLA – следует во время подготовки к оплодотворению и проведению протокола ЭКО применять терапию лимфоцитами отца или донора в первом триместре беременности 1 раз в месяц или применять высокие дозы человеческий иммуноглобулин нормальный по 50мл в\в капельно три раза через день и тоже каждый месяц. Его капают еще до начала программы ЭКО, а затем на ранних сроках беременности также показан курс иммуноглобулинотерапии для снижения риска отторжения эмбриона или эмбрионов.
При обнаружении инфекционно-воспалительных факторов в развитии угрозы невынашивания показана профилактика повторного возобновления инфекций, которая связана с приемом глюкокортикоидов. Женщине вводят в/в капельно человеческий иммуноглобулин для стимуляции иммуноглобулинов организма по 25 мл 3 раза через день или по 50 мл 2 раза через день, а затем в 24 недели и перед самим сроком родов. С этой целью используют свечи интерферона L-2 по 1 млн единиц на протяжении 10 дней или интерферон человеческий рекомбинантный альфа-2 в сочетании с комплексным иммуноглобулиновым препаратом (по 2 свечи в течении дня 10 дней) с 12 недель беременности.
Аналоги
Камроу имеет такие лекарственные аналоги:
Гиперроу
 Талекрис Биотерапьютикс, США.Цена: 5569 руб.
Талекрис Биотерапьютикс, США.Цена: 5569 руб.
Основное действующее вещество: иммуноглобулин а/резус. Форма выпуска: раствор для инъекций.
Плюсы:
- Предотвращает изоиммунизацию в резус-отрицательном организме роженицы
- Эффективен при риске выкидыша и преждевременных родов.
Минусы:
- Может вызывать повышение температуры после ввода
- Иммунизацию женщин можно проводить не раньше, чем через три месяца после ввода препарата.
Бэйроу-ди
Байер Корпорация, США.Цена: от 7460 руб.
Основное действующее вещество: иммуноглобулин а/резус. Форма выпуска: раствор для инъекций.
Плюсы:
- Может использоваться совместно с другими лекарствами
- Предотвращает изоиммунизацию резус-отрицательной матери.
Минусы:
- Нельзя вводить новорожденным
- Медленно выводится (не раньше, чем через 5 недель после ввода).
Способ применения и дозировка
Препарат используется только в условиях стационара.
Внутримышечное применение Иммуноглобулина человеческого.
Для профилактики кори не позднее 4 суток после контакта с больным человеком: детям с 3 месяцев, не болевшим корью и не вакцинированным, однократно вводят 1,5 или 3 мл, взрослым – однократно 3 мл.
Для профилактики полиомиелита у непривитых или не прошедших полный курс вакцинации детей назначают 3-6 мл однократно как можно раньше после контакта с больным паралитической формой заболевания.
Для профилактики гепатита A детям старше 10 лет и взрослым вводят 3 мл, детям 7-10 лет – 1,5 мл, детям 1-6 лет – 0,75 мл однократно. При необходимости возможно повторное введение, но не раньше чем через 2 месяца.
Для профилактики и лечения гриппа показано однократное введение Иммуноглобулина: детям старше 7 лет и взрослым – 4,5-6 мл, детям 2-7 лет – 3 мл, детям до 2 лет – 1,5 мл. При тяжелых формах гриппа делают повторную инъекцию спустя 24-48 часов.
Для профилактики коклюша у не болевших детей показано двукратное введение по 3 мл с интервалом 24 часа.
Для профилактики менингококковой инфекции не позднее 7 суток после контакта с больным генерализованной формой инфекции детям от 6 месяцев до 3 лет вводят 1 мл, детям от 4 лет – 3 мл.
Внутривенное применение Иммуноглобулина человеческого.
Разовая доза для взрослых составляет 25-50 мл. Детям дозировка рассчитывается исходя из веса – 3-4 мл/кг, но не более 25 мл.
Как минимум в течение 2 часов флаконы выдерживают при комнатной температуре. Непосредственно перед введением Иммуноглобулин разбавляют 5% раствором глюкозы или 0,9% раствором NaCl в пропорции 1:4.
Разведенный препарат вводят внутривенно капельно со скоростью 8-10 капель/минуту. Курс лечения – 3-10 инфузий с интервалами 1-3 дня. Возможно применение раствора в чистом виде, но в этом случае его вводят со скоростью не более 40 кап./мин.
Детям разрешены только капельные в/в инфузии. Длительность лечения – 3-5 дней.
Конкретные дозы, кратность введения и длительность лечения определяет врач индивидуально для каждого пациента с учетом показаний.
Лечение
Торговые марки анти-Д иммуноглобулина: RhoGAM, БэйРоу-Ди иммуноглобулин человека антирезус Rh0(D), KamRho, КАМРОУ-Д ИМ, ГиперРОУ СД, HypRho-D, Rhophylac (R), Partobulin SDF, Gamulin Rh, Резонатив и другие. Название мало говорит о качестве, а различие в цене существенно. Приём заменителей требует согласования с лечащим врачом. Самолечение недопустимо.
Препарат представляет собой желтоватый раствор в ампулах для внутримышечного введения инъекций.
Краткая инструкция по использованию
Перед инъекциями ампулы выдерживают при комнатной температуре порядка 2 часов, после вскрытия ампулу используют, её хранение недопустимо. Раствор склонен к пенообразованию, и для его уменьшения при набирании используют широкую иглу с косым срезом (широкий просвет).
После родов препарат вводят в течение 48-72 ч, а в случае прерывания беременности – сразу после завершения операции.
Обычный курс лечения – на протяжении и после каждой беременности. Если были бытовые травмы или травмирующие исследования плода, пуповины, сыворотку при резус-конфликте вводят чаще всего дважды на разных сроках беременности.
Срок действия препаратов – несколько месяцев.
Взаимодействие: препарат хорошо сочетается с другими лекарствами, включая антибиотики.
Дозировка. Одна инъекция из одной ампулы достаточна в случае незначительного смешения крови. Если объём смешения с резус-положительной кровью значительный, по назначению врача дозу увеличивают.
Результат пробы крови на антитела (титры) тоже влияет на назначаемую дозировку, обычно в сторону увеличения. Если же препарат назначен в случае микроаборта или просто на ранних сроках (менее 13 недель беременности), дозировка может быть уменьшена.
Побочные эффекты (изредка):
- незначительное повышение температуры,
- покраснение кожи,
- нарушения пищеварения,
- головокружение, тошнота,
- аллергические реакции, анафилактический шок (крайне редко).
Учтём, что обычный побочный эффект – повышение температуры после приёма иммуноглобулина до 37,5 °С – бывает довольно болезненным. Вообще, у резус-отрицательных людей температура здорового тела несколько ниже, чем у положительных, поэтому норма температуры несколько сдвинута вниз.
Будьте внимательны к здоровью матери и ребёнка. Используя вакцину при резус-конфликте до и во время беременности, после родов, множество женщин сохраняют возможность успешно забеременеть!
Дозы и схемы введения
Медицинские сёстры Юсуповской больницы вводят иммуноглобулин антирезусный согласно инструкции по применению. Хранят препарат в холодильнике при температуре воздуха +2…+4оС. Ампулы с антирезусным человеческим иммуноглобулином вначале выдерживают в течение 2 часов при температуре воздуха 18–22 °C. Во избежание образования пены раствор набирают в шприц иглой с широким просветом. Его вводят внутримышечно в наружный верхний квадрант ягодицы. Антирезусный иммуноглобулин во вскрытом флаконе не хранят. Раствор нельзя вводить внутривенно.
Одну дозу иммуноглобулина человека антирезус Rho вводят родильнице в течение первых 48–72 часов после родов, а при искусственном прерывании беременности – сразу же после окончания операции. Одна доза содержит 300 мкг препарата при титре 1:2000 или 600 мкг при титре 1:1000. В зависимости от объёма крови плода, попавшей в кровоток матери, потребность в определённой дозе в случае прохождения полного срока беременности может быть различной.
В одной дозе антирезусного иммуноглобулина содержится достаточное количество антител для того чтобы предотвратить повышенную чувствительность к резус-фактору у женщин, в кровоток которых попало не больше 15 мл эритроцитов плода. Если же предполагается попадание в кровоток матери большего количества эритроцитов плода (свыше 15 мл эритроцитов или 30 мл цельной крови), подсчитывают эритроциты плода, используя утверждённую лабораторную методику. Это позволяет установить необходимую дозировку иммуноглобулина D. Вычисленный объём эритроцитов плода делят на 15 мл и получают количество доз иммуноглобулина человека антирезус, которые следует ввести.
Для того чтобы провести профилактику в предродовой период, вводят одну дозу препарата (300 мкг) на двадцать восьмой неделе беременности. Если у женщины родится резус-положительный ребёнок, роженице вводят ещё одну дозу антирезусного иммуноглобулина в течение 48–72 часов после родов.
Пациенткам, у которых ликвидирована угроза аборта и беременность продолжается, при любом сроке гестации вводят ещё одну дозу препарата. Врачи индивидуально подходят к выбору количества вводимого антирезусного иммуноглобулина. Если они подозревают, что в кровоток матери попало свыше 15 мл эритроцитов плода, дозу меняют. Пациенткам, у которых произошёл самопроизвольный аборт, выполнено искусственное прерывание нормальной или внематочной беременности при сроке более 13 недель вводят одну или больше доз антирезусного иммуноглобулина человека. Если же беременность прервана на сроке менее 13 недель, однократно используют мини-дозу (50 мг препарата).
После проведения амниоцентеза на 15–18 неделе беременности или в течение III триместра беременности, либо при получении травмы органов брюшной полости в течение II или III триместра, пациенткам также вводят антирезусный иммуноглобулин. Доза препарата зависит от предполагаемого объёма попавших в ток крови женщины эритроцитов плода. Если вследствие травмы органов брюшной полости, амниоцентеза или иного неблагоприятного обстоятельства антирезусный иммуноглобулин человека вводился при сроке 13–18 недель беременности, ещё одну дозу препарата вводят на сроке 26–28 недель.
Для того чтобы поддержать защиту в течение всей беременности нельзя допускать падения уровня концентрации пассивно полученных антител к Rho(D) ниже уровня, необходимого для предотвращения иммунного ответа на резус-положительные эритроциты плода. При рождении резус-положительного ребёнка в любом случае дозу препарата вводят в течение 48-72 часов после родов. Если промежуток между последней инъекцией антирезусного иммуноглобулина и родами не больше 3 недель, врачи отменяют последнюю дозу препарата за исключением тех случаев, когда в кровь матери попало свыше 15 мл эритроцитов плода.
Каковы признаки и симптомы резус-конфликта?
РК порой не вызывает признаков или симптомов у беременной женщины. А вот у ребенка состояние может способствовать развитию гемолитической желтухи.
В состав эритроцитов входит железосодержащий полипептид гемоглобин, который переносит О₂ и CО₂ в организме человека. Без достаточного количества этого белка ребенку не будет хватать кислорода. Анемия может вызывать легкие и тяжелые симптомы у новорожденных, такие как желтуха и скопление жидкости в организме.
Желтуха – желтоватый цвет кожи и глаз. Когда красные кровяные клетки разрушаются, они выделяют гемоглобин в кровь. Он разлагается до соединения, называемого билирубином. Это соединение придает коже и глазам желтоватый цвет. Высокая концентрация данного соединения может привести к повреждению тканей головного мозга.
Перечень симптомов несовместимости крови у будущей матери:
- Тошнота;
- Головокружение;
- Озноб;
- Дискомфорт в области живота.
Отечность становится результатом сердечной недостаточности. Без достаточного числа эритроцитов, несущих гемоглобин, сердце ребенка должно усердно работать, чтобы перемещать кровь через весь организм. Это состояние впоследствии вызывает сердечную недостаточность.
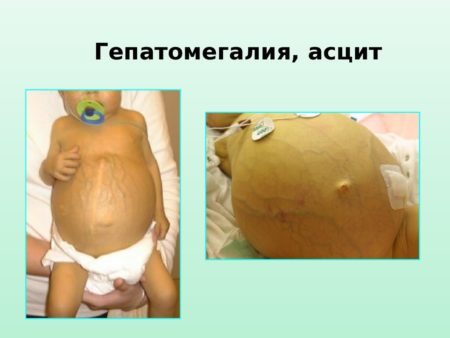
Избыточное накопление жидкости в брюшной полости
Сердечная недостаточность может вызвать скопление жидкости во многих частях тела. Когда это происходит у плода или новорожденного, такое состояние называется гипергидратацией. Тяжело протекающая анемия может быть смертельной для новорожденного.
Когда возможен резус-конфликт?
Вероятность резус-конфликта во время беременности (несовместимости матери и плода по D-антигену) возникает в том случае, если будущая мама резус-отрицательна, а будущий папа резус-положителен и ребенок наследует резус-положительный ген от отца.
В случае если женщина резус-положительна или оба родителя резус-отрицательны, резус-конфликт не развивается.
Причиной резус-конфликта, или резус-сенсибилизации, во время беременности является проникновение резус-положительных эритроцитов плода в кровоток резус-отрицательной матери. При этом организм матери воспринимает эритроциты плода как чужеродные и реагирует на них выработкой антител — соединений белковой структуры (данный процесс называется сенсибилизацией).
Чтобы было понятно, почему в организме образуются антитела, сделаем небольшое отступление. Антитела — это иммуноглобулины плазмы крови человека и теплокровных животных, синтезируемые клетками лимфоидной ткани под воздействием различных антигенов (чужеродных агентов). Взаимодействуя с микроорганизмами, антитела препятствуют их размножению или нейтрализуют выделяемые ими токсические вещества; они способствуют выработку иммунитета, то есть антитела работают против антигена. Процесс иммунизации (сенсибилизации) в случае с резус-несовместимостью может происходить, начиная с 6-8 недель беременности (именно на этом сроке обнаруживаются эритроциты плода в кровотоке матери); действие антител матери направлено на устранение эритроцитов плода.
При первой встрече иммунной системы будущей матери с резус-положительными эритроцитами плода вырабатываются антитела (иммуноглобулины) класса М, структура которых не позволяет им проникать через плаценту; таким образом, данные антитела не оказывают никакого влияния на развивающийся плод. После этой встречи в иммунной системе матери формируются «клетки памяти», которые при повторном контакте (происходящем при следующих беременностях) вырабатывают антитела (иммуноглобулины) класса G, которые проникают через плаценту и могут привести к развитию гемолитической болезни плода и новорожденного (подробнее см. ниже). Однажды появившись, антитела класса G остаются в организме женщины на всю жизнь. Таким образом, резус-антитела в организме резус-отрицательной женщины могут появляться при искусственном или самопроизвольном прерывании маточной или внематочной беременности, после первых родов при рождении резус-положительного ребенка. Резус-сенсибилизация возможна также, если женщине когда-либо проводилось переливания крови без учета резус-фактора. Риск развития резус-сенсибилизации возрастает при последующих беременностях, особенно в случае прерывания первой беременности, кровотечения во время беременности и родов, ручном отделении плаценты, а также при родоразрешении путем операции кесарева сечения. Это объясняется тем, что при перечисленных ситуациях в кровоток матери попадает большое количество резус-положительных эритроцитов плода и, следовательно, иммунная система матери реагирует ответным образованием большого количества антител.
По данным медицинской литературы, после первой беременности иммунизация возникает у 10% женщин. Если при первой беременности резус-иммунизации не произошла, то при последующей беременности резус- положительным плодом вероятность иммунизации вновь составляет 10%. Резус-антитела, циркулирующие в кровотоке будущей мамы, не вредят ее здоровью, но, проникая через плаценту, могут представлять серьезную опасность для плода.
Способ применения и дозы
Резонатив следует вводить внутримышечно.
Если требуется введение больших общих доз (> 5 мл для взрослых), рекомендуется разделить их на меньшие дозы и вводить в разные места.
В случаях геморрагических расстройств, когда внутримышечные инъекции противопоказаны, Резонатив можно вводить подкожно, если нет препаратов для внутривенного введения
После введения препарата на место инъекции следует осторожно наложить мягкую сжимающие повязку
Дозу анти-D иммуноглобулина следует определять по уровню влияния Rh (D)-положительных эритроцитов, и учитывая, что для нейтрализации 0,5 мл Rh (D)-положительной эритроцитарной массы или 1 мл Rh (D)-положительной крови примерно 10 мкг (50 Международных Единиц, МО) анти-D иммуноглобулина.
На основании результатов клинических исследований Резонативу, рекомендуется следующее дозирования.
Профилактика Rh (D) иммунизации в Rh (D)-негативных женщин.
Антенатальная профилактика:
в соответствии с общими рекомендациями, сейчас назначаются дозы 50-330 мкг или 250-1650 МЕ (или 0,4-2,64 мл).
Плановая антенатальная профилактика:
назначается однократно (например, 250 мкг или 1250 МЕ (или 2 мл) в 28-30 недель беременности или две дозы на 28-м и 34-й неделе беременности.
Антенатальная профилактика после осложнений предыдущей беременности:
разовую дозу (например, 125 мкг или 625 МЕ (или 1 мл) до 12-й недели беременности, и 250 мкг или 1250 МЕ (или 2 мл) после 12-й недели беременности) следует вводить как можно быстрее в течение 72 часов и, в при необходимости, повторить ввод с 6-12 недельными интервалами в течение беременности.
После амниоцентеза и биопсии хориона следует вводить разовую дозу (например, 250 мкг или 1250 МЕ (или 2 мл).
Постнатальная профилактиказгидно с общими рекомендациями, сейчас назначаются
дозы 100-300 мкг или 500-1500 МЕ (или 0,8-2,4 мл). Если назначается меньшая доза (100 мкг или 500 МЕ), следует определять количество эмбриональной материнской кровотечения.
Стандартная доза 1250 МЕ (250 мкг или 2 мл).
При постнатальном применении препарат следует назначать матери как можно скорее, в течение 72 часов после рождения Rh-положительной (D, D слабой , D неполной ) ребенка. Даже если прошло 72 часа, препарат все равно следует вводить как можно раньше.
Препарат следует вводить постанальный даже в случае проведения антенатальной профилактики, а также и тогда, когда в сыворотке матери присутствуют остатки активности антенатальной профилактики.
Если подозревают сильную фетоплацентарную кровотечение (> 4 мл (0,7% — 0,8% женщин), например, в случае анемии плода / новорожденного или внутриутробной смерти плода, ее тяжесть следует определить соответствующим методом, например, тест кислотной элюции Кляйнхауера-Бетке (Kleihauer-Betke) для определения гемоглобина плода (HbF) или проточной цитометрии для специфического определения Rh D-положительных клеток. Соответственно следует вводить дополнительные дозы анти-D иммуноглобулина (10 мкг или 50 МЕ 0,5 мл эритроцитов плода).
Трансфузии несовместимых препаратов крови (эритроцитов.
Рекомендуемая доза составляет 20 мкг (100 МЕ) анти-D иммуноглобулина на 2 мл перелитой Rh (D)-положительной крови или 1 мл цельной. Соответствующие дозы следует определять при консультации со специалистом по переливанию крови. Каждые 48 часов следует делать дополнительные тесты для определения Rh D-положительных эритроцитов и поддерживать введение анти-D иммуноглобулина, пока все Rh D-положительные эритроциты не будут исключены из кровообращения. Максимальной дозы 3000 мкг (15000 МЕ) достаточно в случае объемных трансфузий несовместимой крови независимо от того, превышает объем переливания 300 мл Rh (D)-положительных эритроцитов.
Применение альтернативных внутривенных препаратов рекомендуется только тогда, когда необходимо немедленно достичь соответствующих уровней в плазме. Если внутривенных препаратов нет, следует назначить введение большой дозы внутримышечно в течение нескольких дней.
Вакцинация беременных иммуноглобулином
Врачи уверяют, что никаких опасных явлений для беременной и плода после вакцинации иммуноглобулином не будет. В каких случаях можно делать прививки иммуноглобулина:
- при возможном инфицировании;
- если имеется опасность заражения инфекцией матери и ребенка;
- отсутствие побочных явлений при вакцинации.
Зачастую важен эффект от вакцины иммуноглобулина, и поэтому врачи рекомендуют провести вакцинацию.
Также есть ряд прививок, которые можно делать беременным.
Прививки беременным от кори, краснухи, свинки, ветряной оспы
Прививки против инфекционных заболеваний — от кори, свинки, краснухи, ветряной оспы — включены в список национальной вакцинации.
Инъекции от перечисленных инфекций позволят избежать:
- смертельной опасности плода;
- самопроизвольного аборта;
- предотвращения развития заболеваний;
- образование патологий и т.д.
Но эти вакцины не стоит вводить женщинам в период беременности, поскольку они несут смертельную опасность для ребенка. Повысить иммунитет беременной можно инъекцией иммуноглобулина.
Для создания стойкого иммунитета прививка от кори, свинки, ветряной оспы и краснухи должна состоять из двух доз, промежуток между инъекциями иммуноглобулина должен составлять не менее одного месяца.
Ни в коем случае нельзя прививать беременную ослабленным живым вирусом. А если произошел контакт с инфицированным человеком, то женщине нужно получить дозу иммуноглобулина.
Вакцина против гриппа и коклюша
Как уже говорилось выше, в случае заболеваний беременной лучше не принимать никакие таблетки. Поэтому во время планирования или в самом начале беременности следует привиться от гриппа иммуноглобулином.
Интересно о важном, что надо знать о прививках
Если прививка от гриппа сделана вовремя, то она поможет избежать развития заболевания и защитить плод. В 65% случаев вакцинация позволяет избежать простудных заболеваний.
Такое заболевание как коклюш, может вызвать осложнения:
- пневмония;
- воспаление мозга.
Прививка от коклюша беременным ставится на сроке от 27 до 36 недель. Врачи советуют проводить вакцинацию иммуноглобулином, чтобы избежать вышеперечисленных заболеваний. То есть малыш на срок до полугода становится защищенным от коклюшной инфекции с помощью материнских антител.
Прививка от столбняка и дифтерии
Эффект от прививки дифтерии и столбняка сохраняется на срок до 60 месяцев. Прививка от столбняка при беременности запрещается, поскольку может спровоцировать самопроизвольный выкидыш. Самый оптимальный срок для прививания — в период планирования беременности.
Столбняком и дифтерией можно заразиться вследствие укуса животных, от царапин и т.д. Иммуноглобулиновый препарат можно использовать только на втором триместре. Это поможет создать устойчивость организма к инфекции.
Вакцина против гепатита
Вакцину гепатита человек получает на протяжении все жизни, она входит в список важнейших. Как заражаются вирусным гепатитом:
- вследствие использования нестерилизованного инструмента — в поликлинике, в косметологических салонах;
- через зараженную кровь;
- половым путем и т.д.
Инъекция гепатита В не рекомендована в период беременности. Ее также заменяет препарат иммуноглобулин, содержащий в составе инактивированные вирусы. Инъекцию иммуноглобулина можно принимать на любом сроке.
Вакцина от бешенства
Бешенством можно заболеть только после контакта с больным животным — из-за укуса, царапины, слюны и т.д. Врачи указывают, что прививка бешенства считается экстренной и необходимой. Повышенная доза иммуноглобулина поможет справиться с бешенством.
Вакцина АКДС
Прививка АДСм при беременности ставится в период планирования беременности. Также ее делают ребенку после рождения, в возрасте трех месяцев. АКДС поможет предупредить:
- столбняк,
- коклюш,
- дифтерию.
Для создания устойчивого иммунитета проводят полный курс, состоящий из трех инъекций иммуноглобулина.
Противопоказанные прививки при беременности
Стоит воздержаться от следующих прививок во время беременности:
- от чумы;
- холеры;
- энцефалита;
- тифа.
Лучше воздержаться от этих вакцин, поскольку влияние применяемых препаратов на плод полностью не исследовано.
Применение препарата Иммуноглобулин человеческий
В/в капельно. Схему применения устанавливают индивидуально с учетом показаний, тяжести заболевания, состояния иммунной системы больного и индивидуальной переносимости. Приводимые ниже режимы дозирования носят рекомендательный характер. При синдромах первичного иммунодефицита разовая доза составляет 200–800 мг/кг (в среднем 400 мг/кг). Вводят с интервалом 3–4 нед для достижения и поддержания минимального уровня lgG в плазме крови, составляющего не менее 5 г/л. При синдромах вторичного иммунодефицита разовая доза составляет 200–400 мг/кг. Вводят с интервалом 3–4 нед. Для профилактики инфекций у больных, которым проводят аллотрансплантацию костного мозга, рекомендуемая доза составляет 500 мг/кг. Ее можно вводить однократно за 7 дней до трансплантации и затем повторять 1 раз в неделю на протяжении первых 3 мес после трансплантации и 1 раз в месяц в последующие 9 мес. При идиопатической тромбоцитопенической пурпуре назначают в начальной разовой дозе 400 мг/кг, вводимой 5 дней подряд. Возможно назначение суммарной дозы 0,4–1 г/кг однократно или в течение 2 последовательных дней. При необходимости в дальнейшем можно вводить по 400 мг/кг с интервалами 1–4 нед для поддержания достаточного количества тромбоцитов. При синдроме Кавасаки вводят 0,6–2 г/кг в несколько приемов в течение 2–4 дней. При бактериальныx инфекциях (включая сепсис) и вирусных инфекциях вводят 0,4–1 г/кг ежедневно в течение 1–4 дней. Для профилактики инфекции у недоношенных детей с низкой массой тела при рождении вводят 0,5–1 г/кг с интервалом 1–2 нед. При синдроме Гийена — Барре, хронической воспалительной демиелинизирующей полинейропатии вводят 0,4 г/кг в течение 5 последовательных дней. При необходимости 5-дневные курсы лечения повторяют с интервалами 4 нед. В зависимости от конкретной ситуации лиофилизированный порошок можно растворять в 0,9% р-ре натрия хлорида, в воде для инъекций или в 5% р-ре глюкозы. Концентрация иммуноглобулина в любом из этих р-ров может варьировать от 3 до 12% в зависимости от используемого объема. Больным, впервые получающим иммуноглобулин, рекомендуется вводить его в виде 3% р-ра, причем начальная скорость вливания должна составлять от 0,5 до 1 мл/мин. При отсутствии побочных эффектов в течение первых 15 мин скорость вливания можно постепенно повысить до 2,5 мл/мин. Больным, регулярно получающим и хорошо переносящим иммуноглобулин, его можно вводить в более высокой концентрации (вплоть до 12%), однако начальная скорость инфузии должна быть невысокой. При отсутствии побочных эффектов скорость инфузии можно постепенно повышать.







