Атопический дерматит: кожа под угрозой
Содержание:
- Виды дерматита
- Механизмы развития атопического дерматита
- Атопический дерматит
- Признаки заболеваний у детей
- Диагностика
- Атопическая кожа: что это и каковы ее формы
- Механизмы развития атопического дерматита
- Принцип 1. Увлажнение кожи и сохранение в ней влаги
- Тревожные симптомы и диагностика
- Клиническая картина
- Эмоленты в лечении атопического дерматита
- Принцип 5. Устранение факторов, вызывающих обострение дерматита
- Диета при дерматите
- Какие факторы провоцируют обострение болезни
- Чем лечить дерматит на теле у взрослого
- Ответы на частые вопросы по атопическому дерматиту
- Патофизиология
- Себорейный дерматит
- Что делать если начались осложнения?
- Профилактические меры
Виды дерматита
Разновидности дерматита зависят от симптомов и лечения.
Атопическая экзема
Данным заболеванием заразится не возможно, оно появляется в связи с наследственными генами или организм не справляется с аллергенами. Болезнь затяжная и трудно лечится.
Проявления аллергического дерматита
Название говорит само за себя, экзема поражает кожный покров после связи с аллергенами. Это могут быть косметические средства, лекарственные препараты, ацетон, кислоты и многое другое. Сначала кожа краснеет, далее появляются пузырьки, которые через время лопаются и образуются чешуйки на покрове.
Контактная экзема
Данная форма заболевания относится к аллергическому дерматиту. Воспалительная реакция может быть вызвана УФ-лучами, после рентгена, высокими и низкими температурными показателями.
Отличается болезнь тем, что не имеет инкубационного периода.
Себорейный дерматит
В результате неправильной работы сальных желез или после воздействия микроорганизмов, появляется себорейный дерматит, который еще называется грибковый. Заболевание не предается после контакта со здоровыми людьми.
Пеленочное воспаление кожного покрова
Новорожденный малыш наиболее уязвим, ведь в подгузнике и пеленке повышенная влажность, воздух туда практически не попадает, и кожа начинает воспаляться через мочевую кислоту.
Разобраться во всей этой информацией помогут виды дерматита фото и лечение.
Механизмы развития атопического дерматита
В основе АтД лежит хроническое аллергическое воспаление. Патогенез АтД является полифакторным при ведущей роли иммунных нарушений. Ведущим иммунопатологическим механизмом развития АтД являются изменение соотношения Th1/Th2 — лимфоцитов в сторону Th2-хелперов, что приводит к изменению цитокинового профиля и высокой продукции специфических IgE-антител. В качестве иммунного пускового механизма при АтД выступает взаимодействие аллергенов со специфическими антителами (реагинами) на поверхности тучных клеток. Неиммунные триггерные факторы усиливают аллергическое воспаление путём неспецифического инициирования высвобождения медиаторов аллергического воспаления (гистамин, нейропептиды,
цитокины), которые имеют провоспалительные характеристики. Важную роль в поддержании хронического воспаления кожи при АтД играет как собственно грибковая и кокковая инфекция кожи, так и аллергические реакции на компоненты бактериальных и грибковых клеток.
Атопический дерматит
В основе патогенеза атопического дерматита лежат генетически обусловленные особенности иммунного ответа. Чаще всего заболевание развивается у детей с наследственной предрасположенностью в возрасте от 1 года до 5 лет.
Провоцируют развитие патологического процесса пищевые продукты (белки животного и растительного происхождения), стрессовые и другие неблагоприятные экзогенные факторы, УФ-излучение, а также агрессивные метеорологические воздействия.
Атопический дерматит протекает с периодами обострений и ремиссий и характеризуется развитием кожных воспалительных реакций, повышенной реактивностью к различным раздражителям, зудом и высыпаниями. Заболевание начинается в раннем детстве, однако со временем его клинические проявления ослабевают, и, к 30-40 годам происходит спонтанное излечение, либо наступает регресс симптомов.
Признаки заболеваний у детей
У детей до 3 лет, клиническая картина атопического дерматита включает в себя:
- Симметричные высыпания на коже щек и лба, волосистой части головы, с экссудативным процессом и сильным зудом,
- Мокнущие участки кожи с образованием серозных корок и постепенным переходом поврежденных зон в здоровые.

К концу второго года жизни экссудация на лице становится менее выраженной, но возникают очаги лихенизации или утолщения кожи с одновременным усилением ее рисунка. Области проявления запястья и локтевые сгибы, лодыжки, бедра. В этот период от двухлетнего возраста до начала полового созревания заболевание при отсутствии лечения приобретает хронический характер, признаками которого являются:
- сухость и шелушение кожи,
- постоянный зуд,
- гиперпигментация вокруг глаз,
- дерматит на тыльной стороне кистей рук.
У подростков лихенизированных очагов возникает меньше, они расположены в основном на локтевых сгибах и в подколенной области.
Совместное течение бронхиальной астмы с дерматитом встречается у четверти детей-атопиков, а сочетание дерматита с ринитом в два раза чаще.
К признакам аллергического ринита у детей относятся:
- чихание, заложенность в носу.
- в носоглотке отечность слизистой, затруднение дыхания.
- слизистые и водянистые выделения из носа.
- в редких случаях евстахиит и зуд век.

Симптомы атопической бронхиальной астмы:
- Затрудненное дыхание (в виде приступов), ощущение удушья.
- Хрипы, свисты в груди.
- Приступы сухого кашля.
Диагностика
Диагностика дерматита заключается в изначальном исследовании крови. Исключение возможного присоединения к актуальным процессам микотического кожного поражения также проводится посев и микроскопическое исследование чешуек с той области, которая подверглась поражению.
Аллергические дерматиты требуют проведения различных вариантов аллергологических тестов, в основном для этого применяются надкожные пробы. В частых случаях аллергическая природа фактора, выступающего в качестве раздражителя, определяется посредством анализа крови (повышенный показатель уровня lg E). На основании результатов проведенных исследований делается соответствующая оценка состояния больного.
Атопическая кожа: что это и каковы ее формы
Как и при любой другой разновидности дерматита, атопичная кожа доставляет беспокойство зудом, который может усиливаться, если не применяются увлажняющие средства по уходу за проблемным эпидермисом. Вслед за сухостью на коже появляется раздражение. Ощущение зуда может присутствовать постоянно, но во второй половине дня оно становится более явным. В отдельных случаях сильный зуд может настолько беспокоить больного, что у него нарушается сон, наблюдается эмоциональный спад и депрессия.
В зависимости от возраста, в котором развивается недуг, различают три формы болезни:
- атопическая кожа у грудных детей. Характерным признаком являются экссудативные изменения, локализация которых наблюдается в области лица (щеки, лоб). Через некоторое время очаги поражения подсыхают, образуя корочки. Примечательно, что нос, губы и подбородок зачастую остаются чистыми. Дерматит может появиться и на внутренней поверхности рук и ног. Если поражена кожа на голове, то волосы грудничка становятся сухими и ломкими;
- атопический дерматит у детей. У более взрослых детей дерматит локализуется в основном на суставных сгибах (коленях, локтях, запястьях), но иногда он может появляться на шее и на конечностях. Очаги поражения становятся очень сухими, начинают шелушиться и сильно зудеть;
- атопия у подростков и взрослых. Атопичная кожа у взрослых затрагивает область промежности, сгибы руг и ног, запястья, спину и плечи. Иногда поражается эпидермис вокруг глаз и рта.
Не стоит забывать о том, что каждый организм индивидуален, поэтому и интенсивность проявления болезни может отличаться. Атопическая кожа – это дополнительная ответственность для человека. Ей требуется специальный уход и защита, а обладатель эпидермиса с данной особенностью должен оберегать себя от стрессов и избегать резких температурных перепадов.
Механизмы развития атопического дерматита
В основе АтД лежит хроническое аллергическое воспаление. Патогенез АтД является полифакторным при ведущей роли иммунных нарушений. Ведущим иммунопатологическим механизмом развития АтД являются изменение соотношения Th1/Th2 — лимфоцитов в сторону Th2-хелперов, что приводит к изменению цитокинового профиля и высокой продукции специфических IgE-антител. В качестве иммунного пускового механизма при АтД выступает взаимодействие аллергенов со специфическими антителами (реагинами) на поверхности тучных клеток. Неиммунные триггерные факторы усиливают аллергическое воспаление путём неспецифического инициирования высвобождения медиаторов аллергического воспаления (гистамин, нейропептиды,
цитокины), которые имеют провоспалительные характеристики. Важную роль в поддержании хронического воспаления кожи при АтД играет как собственно грибковая и кокковая инфекция кожи, так и аллергические реакции на компоненты бактериальных и грибковых клеток.
Принцип 1. Увлажнение кожи и сохранение в ней влаги
Увлажнение кожи при атопическом дерматите — это не профилактическая мера, а самая что ни на есть лечебная, учитывая патогенез заболевания.
Ежедневно по нескольку раз в день необходимо увлажнять кожу ребенка эмолентами.
Эмоленты (эмоллиенты) – это жиры и жироподобные вещества, которые проникают в роговой слой эпидермиса, оказывают смягчающее и увлажняющее действие за счет того, что предотвращают потерю влаги.
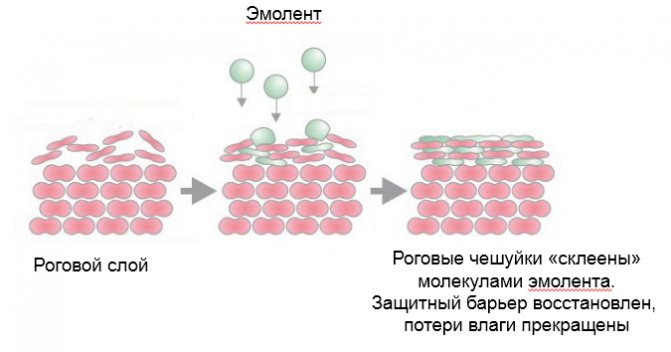
Чаще всего из эмолентов врачи рекомендуют:
- Локобейз Рипеа.
- Липобейз.
- Mustela Stelatopia.
- Средства линейки Эмолиум.
- Средства линейки Топикрем.
- Средства линейки Липикар АР+ La Roche-Posay.
- Avene TriXera.
- Средства A-Derma Exomega.
Кратность нанесения эмолента зависит от степени тяжести атопического дерматита. В среднем 3-4 раза в день, но может быть и чаще.
Обязательно наносить эмолент после купания: промокнули кожу полотенцем, и на еще влажную кожу сразу нанесли эмолент, который будет удерживать эту влагу.
Раз кожа увлажнена, исчезают чувство стянутости, зуд. А вместе с ними – плач, беспокойство, риск инфицирования.
Но эмолент будет работать только в том случае, если наносить его ЩЕДРО.
Расход его в неделю в зависимости от возраста должен быть не менее 250-500 мл.
Поэтому если для покупателя эмолент, который он приобретает в аптеке, дорогой, нужно подобрать такой, чтобы он и ребенку подходил, и родительскому кошельку. Ведь приобретать его придется постоянно.
Тревожные симптомы и диагностика
Кожа – самый большой орган человека, который подвергается максимальному количеству внешних воздействий. Всегда ли «нечто странное», появившееся на коже, – атопический дерматит? Безусловно, нет.
Характерные признаки АтД:
- зуд различной интенсивности;
- сухость кожи + шелушение + покраснение;
- высыпания: пятна и пузырьки при первичном поражении; чешуйки, корки, эрозии, трещины, утолщение и уплотнение кожи (лихенификация), обесцвечивание кожи (гипопигментация) – при рецидивах;
- локализация – АтД чаще всего поражает определенные участки кожи.
Атопический дерматит может локализоваться на любой части лица, туловища и конечностей. В отсутствие своевременной диагностики и адекватного лечения заболевание может поражать большую поверхность кожи. Прогрессирование атопического дерматита значительно повышает риск развития бронхиальной астмы, респираторной аллергии и других заболеваний.
К какому специалисту обращаться при тревожных симптомах? Врач-дерматолог/дерматовенеролог + аллерголог. Предварительный диагноз может быть поставлен на основе результатов осмотра, оценки медицинской истории и семейного анамнеза. Для подтверждения диагноза, как правило, назначают:
- общий анализ крови;
- биохимический анализ крови, включая определение концентрации иммуноглобулинов Е в крови;
- анализ на аллергенспецифические антитела;
- дополнительные исследования – по показаниям.
Клиническая картина
Признаки появления атопической кожи достаточно разнообразны. Зачастую они взаимосвязаны с возрастом больного и степенью тяжести заболевания. Кроме того, патологические проявления обладают сезонностью: в летний период времени отмечается различная степень ремиссии, а в холодное время года наблюдается рецидив.
К характерным симптомам дерматоза относятся:
- появление на коже (в области шеи, сгибах на конечностях, в области рта и глаз, а также в промежности) чешуйчатых участков, отличающихся бледностью и растрескиванием кожи;
- кожные покровы покрываются бляшками и уплотнениями, которые сопровождаются зудом, шелушением и образованием корочек;
- применение обычных косметических средств не способно увлажнить сухую кожу, так как этот спровоцировано разрушением подкожного эпидермального слоя коллагеном;
- характерным симптомом болезни является утолщение кожи при атопическом дерматите в области лица с усилением кожного рисунка, а также удвоение складки на нижнем веке.
Как правило, симптоматика носит рецидивирующий, приступообразный характер. Появление подобных симптомов служит прямым показанием для консультации с дерматологом. Наиболее часто атопическая симптоматика отмечается у детей, что объясняется недостаточной зрелостью иммунной системы и органов пищеварения.
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды.
Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Принцип 5. Устранение факторов, вызывающих обострение дерматита
Чтобы уменьшить частоту и риск обострений атопического дерматита, нужно по возможности избегать триггеров.
Как это сделать?
- Не курить в присутствии атопика.
- Установить увлажнитель воздуха в комнате.
- Регулярно проветривать помещение.
- Носить одежду из хлопчатобумажной ткани.
- Пристроить в хорошие руки своего домашнего питомца, если с обострением дерматита никак не получается справиться.
- Исключить мыло и стандартные моющие средства. Пользоваться специальными для атопичной кожи.
- Тщательно подбирать стиральный порошок, хорошо прополаскивать после стирки одежду.
- Исключить из рациона пищевой аллерген, если таковой есть.
- Смягчать воду перед купанием специальными средствами.
- Не кутать ребенка, чтобы он не потел. С пОтом еще больше теряется влага.
Диета при дерматите
При аллергических дерматитах специальная диета и рациональное питание входят в систему оздоровления пациента. Правильно организованное питание и гипоаллергенные продукты в рационе больного являются залогом непоступления в организм новых доз аллергенов. До визита к врачу необходимо самостоятельно определить минимальный перечень продуктов, которые можно употреблять без риска обострения аллергических реакций.
Продукты, часто вызывающие аллергию:
- Белковые – свинина, жирная говядина, молоко, яйцо куриное, рыба, морепродукты, икра, копчености, деликатесы, тушенка;
- Растительные – бобовые, квашеная капуста, маринованные овощи, все ягоды красного цвета, все тропические фрукты, грибы, сухофрукты (курага, изюм, финики, инжир);
- Напитки – сладкая газированная вода, йогурты с наполнителем, какао, кофе;
- Десерты – карамель, мармелад, шоколад, мед;
- Приправы, соусы (кетчуп, майонез, соевый соус), консервированные супы, и любые готовые продукты, содержащие красители, эмульгаторы, консерванты и прочие пищевые добавки
Среднеаллергенные продукты:
- Напитки – черный чай, соки из зеленых яблок, травяные отвары;
- Белковые – баранина, конина, кролик;
- Растительные – рожь, гречка, кукуруза, зеленые фрукты, картофель;
- Десерты – йогурты, муссы, творожки.
Низкоаллергенные продукты:
- Белковые – некоторые виды рыб (треска и морской окунь), нежирная телятина, субпродукты (печень, язык), нежирный творог, сливочное масло;
- Растительные – крупы (рис, перловка), салат зеленый, огурцы, кабачки, брюква, свежая капуста, шпинат, растительное масло, груши, крыжовник, белая черешня и белая смородина;
- Десерты – сухофрукты из сушеных груш и яблок, чернослив.
- Напитки – кисломолочные без добавления красителей, компоты из груш и яблок, отвары из ревеня, зеленый чай слабой концентрации, негазированная минеральная вода;
При дерматитах без аллергической нагрузки более важна правильная организация питания. Основной принцип – включение в рацион низкокалорийной легко усваиваемой пищи. Универсальных рекомендаций нет. Более подробно узнать о рекомендуемых лично вам продуктах можно у лечащего врача и диетолога.
Какие факторы провоцируют обострение болезни
Атопичная кожа, что это означает для многих пациентов? Постоянный дискомфорт, повышенное внимание и уход за своей кожей, а также множество факторов, провоцирующих усугубление состояния человека. Проявления дерматита способны обостряться в зависимости от воздействия на организм человека какого-либо провоцирующего фактора
К ним относятся:
- пища. Аллергическая реакция на молоко, яйца и другие продукты питания может усиливать выраженность болезни;
- пыльца растений, шерсть животных, пылевые клещи. При контакте с перечисленными явлениями симптомы атопического дерматита становятся намного сильнее;
- бактерии и микробы. Присутствие на коже болезнетворных микроорганизмов способствует усугублению течения заболевания;
- купание в грязной реке или в других источниках воды. Купание в бассейне с хлорированной водой также способно вызвать увеличение пораженной дерматитом области;
- постоянный контакт с водой. Человеку, склонному к появлению атопичного дерматита, следует ограничить воздействие воды на эпидермис.
Чтобы снять дискомфорт при обострении заболевания, специалисты рекомендуют применять специальные мази. Благодаря местному нанесению, они обеспечивают противовоспалительный эффект, снимают выраженность изменений на поверхности эпидермиса. Если обострение было вызвано активизацией золотистого стафилококка, то пациенту назначают применение глюкокортикоидных мазей.
Чем лечить дерматит на теле у взрослого
Если болезнь выявлена на ранней стадии, использования антигистаминных средств внутрь и наружно – этого лечения вполне хватает. В осложненных клинических картинах с появлением гнойных ран и экссудативной сыпи необходим пероральный прием антибиотиков в форме таблеток, использование кортикостероидов наружно. Если признакам дерматита предшествует повышенная активность грибковой инфекции, лечение должно проходить с участием противогрибковых средств.
- Как правильно кормить кошку и кота
- 5 рецептов пирожков из слоеного дрожжевого теста
- Меню диетического стола № 5 на неделю
Медикаментозное лечение
Гормоны пить или антибиотики – решает лечащий врач, исходя из особенностей клинической картины. Если осложнения отсутствуют, взрослому пациенту перорально назначают антигистаминные средства. Это таблетки Кларитин, Лоратадин, Цетрин, Супрастин, Фенистил, Л-Цет, Тавегил и прочие. Курс интенсивной терапии варьируется в пределах 7-14 дней, корректируется врачом в индивидуальном порядке. Если одно лекарство от аллергии не подходит, его необходимо заменить, учитывая совместимость организма с активными компонентами.
Дополнительно обратить внимание на представителей следующих фармакологических групп:
- сорбенты: Энтеросгель, активированный уголь;
- пробиотики: Линекс, Бифидумбактерин, Хилак Форте;
- антибиотики: Ровамицин, Доксициклин, Сумамед, Зитролид, Эритромицин;
- противовирусные препараты: Ацикловир, Фамвир, Валтрекс, Алпизарин;
- поливитаминные комплексы от дерматита.
Местное лечение
Дерматит появляется не только на лице, присутствие характерной сыпи не исключено на спине, ягодицах и других частях тела. Если прием таблеток убивает болезнетворную инфекцию изнутри, то наружное использование кремов и мазей помогает продуктивно устранить косметический дефект, сократить интенсивность неприятных ощущений, полностью исключить дискомфорт из своей повседневной жизни. Вот, какие медикаменты врачи назначают при лечении дерматита у взрослых:
- противовоспалительные препараты: Элоком, Дипросалик или Акридерм;
- местные средства для регенерации кожных покровов: Солкосерил, Д-пантенол, Бепантен;
- кортикостероидные препараты: Элоком, Афлодерм, Локоид, Адвантан.
- противогрибковые средства: Тридерм, Пимафукорт;
- местные антибиотики: эритромициновая мазь;
- противомикробные составы: Фукорцин;
- местные антисептики.
Гомеопатия
Использование препаратов растительного происхождения уместно в составе комплексного лечения, поскольку их самостоятельное применение для взрослых дает, скорее, посредственный результат. При дерматите положительную динамику обеспечивают фитопрепараты с ромашкой, чередой, мелиссой и зверобоем. Хорошо зарекомендовали себя такие медикаменты, как мазь на основе календулы, экстракт лекарственной ромашки, эфир из примулы вечерней, крапива двудомная.
Физиотерапевтические процедуры
Чтобы ускорить лечение дерматита у взрослых, необходимо пройти курс специальных процедур в условиях стационара. Такие сеансы назначает лечащий врач, он же оговаривает количество процедур для достижения желаемого эффекта. Вот, о чем необходимо знать каждому потенциальному аллергику:
- Электрофорез с инталом, димедролом, хлористым кальцием уменьшает ощущение зуда кожи, снимает отечность.
- Ультрафиолетовое облучение кожи для расслабления нервной системы и устранения неприятных симптомов дерматита.
- Аппликации с парафином или озокеритом для предотвращения массового шелушения пересушенной дермы.
- Электросон при нестабильности нервной системы и выраженных признакам хронической бессонницы при дерматите у взрослых.
Ответы на частые вопросы по атопическому дерматиту
Ответ:
Во-первых, мы не можем знать болячки всех наших предков.
Во-вторых, возможно, по каким-то причинам возникла новая мутация гена филаггрина именно у этого ребенка. В дальнейшем его потомки родятся с высокой вероятностью атопического дерматита.
Ответ:
Нет.
Аллергический дерматит может быть у любого человека, у которого есть повышенная чувствительность к какому-то веществу или продукту.
Аллергический дерматит возникает только при встрече с аллергеном.
Атопический дерматит – это генетическая особенность защитного барьера кожи, поэтому совсем необязательна встреча с аллергеном, чтобы возникло обострение. Иногда обычное купание в жесткой воде вызывает обострение.
При аллергическом дерматите виновник высыпаний — аллерген.
При атопическом дерматите виновник высыпаний – несовершенный защитный барьер кожи.
Ответ:
Да. У многих детей, у кого-то к 4-5 годам, у кого-то к школе, проявления атопического дерматита сходят на нет.
Ответ:
О порядке нанесения гормона и эмолента: сначала гормон, а через несколько минут эмолент (после того, как гормон всосался).
Но после купания лучше изменить порядок: пока еще кожа влажная, нанести эмолент, чтобы он удерживал влагу, а через несколько минут — гормон.
О порядке нанесения препарата Элидел и эмолента:
В инструкции сказано, что сначала Элидел, а потом сразу можно нанести смягчающее средство.
После купания: сначала эмолент, затем Элидел.
О порядке нанесения препарата Протопик и эмолента:
В инструкции читаем, что в течение 2 часов на участках кожи, на которые наносилась мазь Протопик, нельзя использовать смягчающие средства.
Ответ:
Обострения атопического дерматита в большинстве случаев не связаны с тем, что попадает в желудочно-кишечный тракт. Поэтому в рекомендациях по лечению атопического дерматита вы не найдете сорбентов.
Но если атопический дерматит сочетается с пищевой аллергией, и обострение случилось после употребления в пищу продукта-аллергена, применение сорбента оправдано.
Ответ:
Хотя многие врачи рекомендуют пробиотики при атопическом дерматите, на самом деле они не нужны. Ну, подумайте сами: как может пробиотик помочь в восстановлении нарушенного эпидермального барьера? Как он может повлиять на генетически обусловленную особенность иммунного ответа?
Никак.
Ответ:
Обязательно, только не совсем перед выходом, а минут за 40.
Вопрос 8:
Как правильно купать ребенка с атопическим дерматитом?
Ответ:
Врачи дают такие рекомендации:
- Купать при температуре 33-34 градуса не больше 10 минут.
- Смягчать воду специальными средствами для смягчения воды.
- Не пользоваться душем.
- Вместо губки — мягкая ткань.
- После купания тело не вытирать, а промокнуть полотенцем и сразу нанести эмолент.
Вопрос 9:
Почему атопический дерматит проходит на море, а потом опять появляется?
Потому что на море – минимум одежды, максимум влажности и частые погружения в воду. Кожа насыщается влагой. Ей хорошо, она счастлива и спокойно реагирует на триггеры, которые мы разбирали выше.
Помимо этого, благотворное действие оказывают ультрафиолетовые лучи.
В схемах лечения атопического дерматита врачи иногда назначают общее УФО.
Ответ:
Обязательно! Это позволит уменьшить потери кожей влаги, предупредить избыточную сухость кожи и все, что за этим последует.
Ответ:
На всю.
Ответ:
Нет, не оправдано. Во-первых, они сами могут быть триггерами и вызвать обострение. Во-вторых, череда еще больше сушит кожу.
Патофизиология
Патофизиология атопии обычно демонстрирует активацию тучных клеток. Связывание антигена с IgE связывает белки Fc-эпсилон RI на тучных клетках. Он активирует протеинтирозинкиназы (Lyn и Syk), которые, в свою очередь, вызывают активацию каскада MAP-киназы и фосфатидилинозитол-специфической фосфолипазы C, которая катализирует высвобождение следующих молекул: IP3 и DAG из мембраны PIP2. Инозитолтрифосфат (IP3) вызывает высвобождение внутриклеточного кальция из эндоплазматического ретикулума. DAG и кальций активируют PKC, которая фосфорилирует субстраты, такие как молекула легкой цепи миозина, и, таким образом, приводит к деградации и высвобождению предварительно сформированных медиаторов. MAP-киназы и кальций реагируют, активируя фермент цитозольной фосфолипазы A2, который стимулирует синтез липидных медиаторов, включая PGD2, LTC4, LTD4 и LTE4. Ras/MAP-киназы в присутствии кальция и PKC вызывают экспрессию генов цитокинов, которые высвобождают TNF и другие цитокины (ИЛ-4, ИЛ-5, ИЛ-6, ИЛ-13 среди прочих). Липидные медиаторы, цитокины и гистамин вызывают воспалительную реакцию.
Базофилы и медиаторы тучных клеток включают биогенные амины и ферменты, хранящиеся в предварительно сформированных гранулах, цитокины и липидные медиаторы, которые в основном синтезируются вновь при активации клеток. Гистамин и другие биогенные амины, а также липидные медиаторы вызывают утечку из сосудов и повышенную подвижность кишечника, которые являются компонентами немедленных аллергических реакций. Цитокины и липидные медиаторы усиливают воспаление, которое является частью реакции на поздней стадии. Предположительно, ферменты способствуют повреждению тканей. Активированные эозинофилы высвобождают ферменты, а также катионные белки, токсичные для паразитов и клеток-хозяев. Считается, что некоторые ферменты гранул эозинофилов участвуют в повреждении тканей при хронических аллергических расстройствах.
Нарушение регуляции лимфоцитов — возможное объяснение аллергического дерматита. Сообщалось, что отсроченная реакция гиперчувствительности кожных проб на аллергены, реакция лимфоцитов in vitro на митогены или аллергены и реакции аутологичных смешанных лимфоцитов являются дефектными. Сообщалось, что при атопическом дерматите повышенная восприимчивость к вирусу осповакцины, контагиозному моллюску, бородавкам, вирусу простого герпеса и кожным инфекциям, вызываемым дерматофитами, находится в гармонии с дефектом эффекторного механизма Т-лимфоцитов. Есть предположения, что аномальная или дефектная популяция CD4+ хелперных Т-клеток может объяснить неспособность CD8+ Т-клеток функционировать в качестве иммуносупрессоров продукции IgE.
Себорейный дерматит
Симптомы себорейного дерматита, которые можно увидеть на фото в сети:
- красные бляшки, имеющие четкие границы (при сухом дерматите);
- высокое кровенаполнение дермальных капилляров (эритема);
- мокнутие в паху, за ушами;
- появление трещин, серозных корочек;
- экссудативные воспаления;
- зудящий дерматит;
- на голове неравномерное шелушение, перхоть, алопеция;
- поражение больших участков кожи в тяжелых случаях;
- возникновение других видов экземы (ушной дерматит и прочие).
Воспаление кожных покровов в результате высокого выделения измененного сала или после воздействия микробов называют себорейным или грибковым дерматитом. Это не заразное заболевание, поэтому не может передаваться от человека к человеку. Активность условно-патогенных грибов проявляется при стрессах, эндокринных или иммунных нарушениях, разных формах поражения нервной системы. Они концентрируются на участках кожи, населенной сальными железами: лицо, грудь, спина, уши, голова.
Что делать если начались осложнения?
Зачастую рассматриваемое заболевание протекает попутно с еще одним или несколькими болезнями. Обычно дополнительно усложняют аллергию болезни пищеварительного тракта (желудка и кишечника). Поэтому если осложнения дали о себе знать, прежде всего, стоит озаботиться тем, чтобы нормализовать пищеварительные процессы, происходящие в организме. При нормальном пищеварении болезнь удается вылечить быстрее.
Чтобы отрегулировать пищеварительные органы принимают следующие медикаменты:
- Энтеросорбенты. Они выводят продукты метаболизма и очищают микрофлору. Однако есть опасность, что вместе с продуктами метаболизма они выведут и витамины, что не очень хорошо. Поэтому параллельно с применением энетросорбентов рекомендуется пополнять запас витаминов в организме извне. Энтеросорбенты назначаются курсом и нужны для подготовки организма к лечению кишечника. Самым известным и часто применимым энтеросорбентом являются таблетки активированного угля и аттапульгито- и диосмектито-содержащие препараты.
- Препараты, приводящие микрофлору кишечника в порядок. Это препараты, основанные на пребиотиках (Лакитол, Лизоцим, Инулин), пробиотиках (Линекс, Пробифор), синбиотиках (Нормофлорин, Мальтодофилюс), ферментах (Панкреатин), гепатопротекторах (Беатин, Фосфолипид) и бактериофагов (стафилококковых, колипроотейных, синегнойных).
Осложнения могут быть вызваны не только заболеванием, но и общим ухудшением иммунитета. У больного наблюдается сильнейший авитаминоз. В таком случае, нужно озадачиться тем, чтобы обеспечить больного необходимыми ему витаминами и минералами. Если организм совсем истощен, витамины могут потребоваться в весьма больших количествах.
Рекомендуется принимать витамины А,D,E,C
Витамины В нужно принимать очень осторожно так как они сами, вполне возможно, могут являться аллергенами. Если нет уверенности, то лучше их не давать
Витамины нормализуют метаболизм, ускоряют процесс регенерации в организме, снижают токсидермию и восстанавливают естественную влажность кожи.
Профилактические меры
При наличии риска возникновения атопического заболевания у ребенка лучшая профилактическая мера длительный срок его грудного вскармливания.
Второй важный пункт создание гипоаллергенной среды, а именно:
- Поддержание в помещении температуры выше 23 гр и влажности не меньше 60%.
- Проведение частых влажных уборок.
- Замена пуховых или перьевых одеял и подушек на синтетические.
- Удаление из дома предметов, накапливающих пыль (книги, ковры), очагов плесени.
- Уничтожение насекомых.
- Изоляция больного от животных и домашних растений.
- Ограничение или исключение из пользования химических моющих средств, других синтетических бытовых препаратов.
- Ношение нательного белья из натуральных материалов.
Поскольку атопические заболевания имеют наследственную природу, полностью избавиться от них нельзя, но можно контролировать их течение, вовремя принимая нужные лечебные и профилактические меры для предупреждения обострений.







