Холестатический синдром: причины, симптомы, методы лечения
Содержание:
Застой желчи – что делать?
Данное заболевание предполагает такие методы лечения:
- консервативный;
- хирургическое вмешательство.
Чем лечить холестаз, в каждом конкретном случае доктор определяет индивидуально. Медикаментозная терапия направлена на улучшение состояния пациента. В тяжелых случаях прибегают к хирургическому вмешательству.
Операция проводится только после стабилизации состояния пациента с помощью таких процедур:
- капельниц с электролитом, осуществляющих детоксикацию организма;
- антибактериальной терапии;
- назогастрального зонда;
- спазмолитических препаратов.
Холестаз – клинические рекомендации
Лечение данного заболевания предусматривает всесторонний подход.
Если диагностирован застой желчи в желчном пузыре, важно соблюдать такие правила:
- Ложиться спать следует в одно и то же время.
- Заниматься умеренной физической активностью. Например, можно совершать ежедневно получасовые прогулки за 4-5 часов до сна.
- Отказаться от вредных привычек.
- Заниматься плаванием.
Препараты при холестазе
Схема терапии в каждом конкретном случае может отличаться. Чаще пациентам с холестатическим синдромом прописывают урсодезоксихолевую кислоту. Данное вещество присутствует в таких препаратах:
- Урсосан;
- Урсохол.
Эти лекарственные средства обладают таким спектром действия:
- иммуномодулирующим;
- холинолитическим;
- желчегонным;
- гепатопротекторным;
- гиполипидемическим.
Нередко прописывают такую терапию:
- Если кровотечением сопровождается застой желчи, лечение предусматривает применение препарата Викасола. Его назначают раз в сутки по 10 мг.
- При болях в костях прописывается Глюконат кальция. Препарат в дозировке 15 мг/кг растворяют в 500 мл глюкозы и вводят капельно. Такие процедуры рекомендуют проводить раз в сутки в течение 7 дней подряд.
- Уменьшить воспаление помогут глюкокортикостероиды. Зачастую прописывают Медрол, Метипред или Солу-Медрол.
- Устранить кожный зуд помогают Налтрексон, Сертралин и Рифампицин.
Как лечить застой желчи, лучше всех знает опытный доктор. В большинстве случаев в период терапии прописываются гепатопротекторы. Такие препараты восстанавливают и защищают клетки печени. Для этого использоваться может Гептрал. Данное лекарственное средство вводят капельно внутривенно либо внутримышечно. Терапевтический курс длится 2-2,5 месяца.
Холестаз – лечение народными средствами
В комплексной терапии нередко обращаются к альтернативным методам. Например, использоваться могут желчегонные травы при застое желчи. Однако применение таких лекарственных средств должно осуществляться строго под наблюдением доктора, иначе ситуация может сильно усугубиться. Самолечение опасно! Бесконтрольное применение народных средств может нанести серьезный вред!
Целебный настой от холестаза
Ингредиенты:
- кора крушины – 1 часть;
- корневище одуванчика – 1 часть;
- листья мяты перечной – 1 часть;
- корни стальника – 1 часть;
- кипяток – 200 мл.
Приготовление
- Берут 1 столовую ложку сырья и заливают кипятком.
- Настаивают час и процеживают.
- Такие желчегонные травы при застое желчи принимают дважды в день (с утра и вечером). Разовая дозировка – стакан снадобья.
Диета при холестазе
Облегчить состояние поможет правильно подобранный рацион. Питание должно быть дробным: небольшими порциями 6-7 раз в сутки.
Какие желчегонные продукты при застое желчи разрешены к потреблению:
- запеченные или отварные овощи;
- морсы;
- компоты;
- нежирная отварная или приготовленная на пару рыба;
- макаронные изделия из твердых сортов пшеницы;
- каши (гречневая, рисовая, пшенная);
- обезжиренная кисломолочная продукция;
- отварная телятина, индюшатина или говядина;
- мед;
- яйца.
Диета при застое желчи предполагает исключение из меню таких продуктов:
- редьки;
- наваристых супов;
- сала;
- цельного молока;
- кофе;
- мороженого;
- копченостей;
- соусов;
- алкоголя;
- жареных блюд;
- копченостей;
- острых блюд;
- икры;
- сладостей с кремом.
Упражнения при холестазе
Выполнять гимнастику следует в утренние часы на голодный желудок. Первые занятия должны проводиться под контролем опытного инструктора, а после пациент может осуществлять процедуры в домашних условиях. Упражнения при застое желчи могут быть такими:
- «Корзиночка» – лежа на спине нужно поднять руки и ноги и удерживать их в таком положении какое-то время. При этом дыхание должно быть ровным.
- Ходьба с высоко поднятыми коленями. Двигаться нужно на носочках, а после – на пяточках.
- «Кошка» – расположившись на четвереньках, нужно сначала прогнуть спину, а затем потянуть ее вверх.
https://youtube.com/watch?v=INwo5S2txYo%250D
Общее описание синдрома
Согласно принятой классификации, синдром застоя желчи подразделяется на внутри- и внепеченочный. Некоторые специалисты рассматривают отдельно холестаз желчного пузыря. По течению он бывает острый и хронический. Любой вид холестаза по МКБ 10 – К71.0
Внутрипеченочный
Внутрипеченочный холестаз развивается в результате нарушения функции печени и не связан с обструкцией желчевыводящих путей. Причинами его выступают:
- алкогольный, вирусный, токсический гепатит;
- вторичное поражение печени при сердечной недостаточности;
- цирроз и рак органа;
- нарушения метаболизма;
- саркоидоз, грануломатоз;
- склерозирующий холангит.
Печеночный холестаз еще больше усугубляет патологию печени и способствует разрушению гепатоцитов. Скорость поражения печени и гибель больного на фоне интоксикации билирубином увеличивается во много раз.
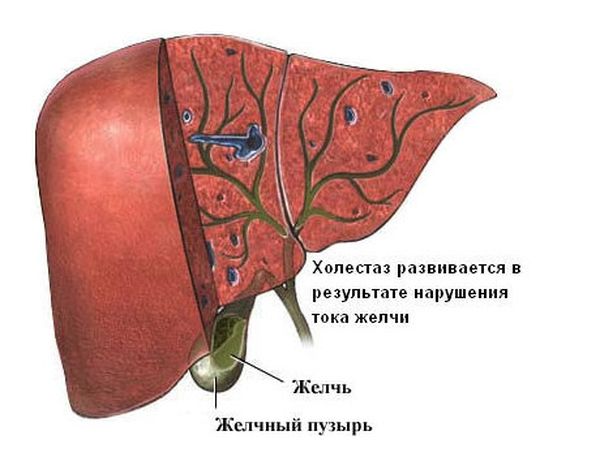 Причины холестаза
Причины холестаза
Внепеченочный
Внепеченочный холестаз появляется по причине нарушения оттока желчи при условии ее нормальной выработки. Такое состояние носит название механической желтухи.
Чаще всего причиной патологии становится закупорка камнем главных или магистральных желчных протоков. Немного реже фактором развития могут становиться:
- киста, абсцесс или опухоль поджелудочной железы;
- новообразования или кисты желчевыводящих путей;
- паразитарные инфекции;
- туберкулез;
- беременность;
- болезнь Крона.
Холестаз желчного пузыря
При отсутствии патологии печени и других органов застой желчи обусловливается нарушениями в органе, кумулирующем желчь. Холестаз желчного пузыря появляется по следующим причинам:
- дискинезия органа с нарушением сократительной функции;
- образование камней;
- холецистит;
- сгущение желчи (высокий холестерин крови, голодание);
- низкая физическая активность, ожирение.
Острая и хроническая формы
По течению различают острый и хронический холестаз. В первом случае он развивается внезапно и проявляется выраженной клинической симптоматикой. Во втором – заболевание продолжается месяцами и даже годами. Острая форма часто провоцируется перекрытием желчных путей крупным камнем, который образуется в пузыре и с током жидкости попадает в более узкий проход.
Чаще всего синдром холестаза развивается постепенно, имеет хроническое течение и приводит к постепенному нарушению функции печени. Признаки этого состояния выражены слабо или не проявляются. Причиной его становится растущая опухоль или воспалительные процессы, медленно приводящие к сужению просветов путей оттока желчи.
Борьба с холестазом
Для устранения застоя используют комплексную терапию, в которую входит прием медикаментов и диетическое питание. В качестве дополнения разрешают применять нетрадиционные методы. Оперативное вмешательство проводится только в случае, если ничего не помогает.
Консервативное лечение
Основная терапия болезни — медикаментозная. Препараты должен назначать исключительно лечащий врач. Самостоятельный подбор лекарств категорически запрещен.
Применяются следующие группы медикаментов:
Спазмолитики. Устраняют спазмы, возникающие в желчных протоках ( «Но-Шпа», «Дротаверин»).
Желчегонные средства
Способствуют движению желчи, что важно при ее застое. Данная группа лекарств запрещена при камнях в желчном пузыре, иначе отток вещества вызовет перемещение конкрементов, в результате чего есть высокий риск закупорки протоков («Холензим», «Холосас»).
Урсодезоксихолевая кислота
Используется при камнеобразовании, помогает нормализовать работу печени, снизить зуд кожного покрова.
Противозудные препараты. Холестаз сопровождается сильнейшим зудом, поэтому без данных средств не обойтись («Холестирамин», «Фенобарбитал»).
В качестве дополнения доктор может назначить витаминные комплексы, чтобы предотвратить или устранить дефицит полезных компонентов в организме.
Народные рецепты
Вспомогательную роль при лечении холестаза играет нетрадиционная медицина. Можно взять на вооружение следующие домашние средства:
- соединить 20 г плодов шиповника, 10 г крапивных листочков, заварить смесь стаканом кипятка, поставить на водяную баню и подержать в течение 15 минут. Далее оставить настаиваться на пару часов и принять готовый напиток за день, разделив на 2–3 приема;
- чайную ложку меда смешать с 3 капельками масла мяты и употреблять 3 раза в день на протяжении месяца;
- столовую ложку измельченных березовых листьев залить стаканом горячей воды, поставить на водяную баню на полчаса. Затем настоять отвар около часа, профильтровать его и принимать по трети стакана трижды в сутки на голодный желудок.
Также активно практикуется сокотерапия. К примеру, рекомендуют выпивать спустя 60 минут после приема пищи стакан смеси из сока моркови, яблока и свеклы. Лечиться так в течение месяца.
Перед применением народных лекарств надо обязательно проконсультироваться с доктором, ведущим лечение.
Диетическое питание
Диета — важнейшая составляющая терапии при холестазе. Ведь от того, чем и как человек питается, зависит работа пищеварительной системы.
Общие рекомендации:
- Принимать пищу часто (5–6 раз в день), но небольшими порциями.
- Готовить блюда любым путем, за исключением жарки. Жареная еда имеет слишком много вредных канцерогенов, губительно влияющих на печень.
- Соблюдать питьевой режим, выпивая в сутки не менее 1,5–2 литров жидкости.
- При составлении меню на неделю поддерживать баланс белков, жиров, углеводов.
- Вести учет суточного объема калорий, показатель не должен превышать 3 тысяч.
- Последний раз кушать не менее, чем за 2 часа до сна. Если есть на ночь, то органы пищеварения не смогут отдохнуть, им придется заниматься перевариванием пищи.
- Употреблять блюда только в теплом виде. Горячая и холодная пища не допускается.
- Есть больше каш, пюре, супов, воздерживаться от грубой пищи, чтобы не создавать органам трудности при переваривании продуктов.
Пациентам стоит включить в рацион больше овощей, фруктов, зелени, злаков. Мясо, рыбу, молоко выбирать с минимальной жирностью. Исключить фастфуд, кондитерские и мучные изделия, копчености, полуфабрикаты, консервы, газированные и алкогольные напитки.
Проводят ли операцию или другие процедуры?
Если консервативное лечение не помогает, возможно проведение оперативного вмешательства. Обычно оно показано, когда у пациента выявлены камни в желчном пузыре. С ними движение желчи опасно, поэтому требуется их удаление. Также операция назначается, если в желчевыводящей системе выявлены новообразования.
Еще больным нередко рекомендуют массажные процедуры и физические упражнения, которые помогают нормализовать отток желчного вещества. Но данные методы используют в период ремиссии патологии.
https://youtube.com/watch?v=lWhQ1bz8Dbs
Признаки холестаза
Зуд кожи и ее пигментация
Мучительный кожный зуд – ранний признак холестаза. Он усиливается в вечернее и ночное, доставляя массу беспокойств. Как следствие, появляются проблемы со сном и раздражительность. Механизм развития зуда до конца неясен. Существует несколько теорий. Одна из них гласит, что этот симптом – результат раздражающего действия желчных кислот и их производных на рецепторы кожи. Согласно другой – зуд при холестазе вызывает повышение так называемых эндогенных опиатов (эндорфин, энкефалин и др.). Скорее всего это связано с невозможностью печени инактивировать и выводить их из организма
Избавление от кожного зуда – важное направление лечения холестаза. Но поскольку нет единого мнения насчет механизмов развития этого симптома, то и универсального лечения нет
Метеоризм, нарушение аппетита, отвращение к жирной пище, тошнота и рвота
В основе этих симптомов холестаза лежит нарушение переваривания жиров. В норме желчь расщепляет их на более мелкие молекулы – глицерин и жирные кислоты, которые с помощью ферментов поджелудочной железы и кишечника перевариваются и всасываются. Если не происходит расщепления, то работа ферментов неэффективна. Стул становится жидким, обильным и зловонным. Развивается стеаторея.
Стеаторея – выделение жира вместе со стулом.
Желтуха
Желтуха – это окрашивание кожи и склер глаз в желтый цвет из-за высокого уровня билирубина в крови. В темный цвет также окрашивается и моча. Стоит отметить, что желтуха при холестазе бывает далеко не всегда, поэтому это не главный диагностический критерий.
Чувство тяжести в правом подреберье
Причина чувства тяжести – увеличение печени. Как мы уже говорили, при холестазе, происходит накопление желчи в гепатоцитах, что вызывает воспаление. Печень лишена нервных окончаний, и поэтому не может болеть. Дискомфорт вызывает ее давление на оболочку (капсулу).
Горечь во рту
Ощущение горечи во рту может быть по разным причинам, но чаще всего это застой желчи. Уровень желчных кислот в крови повышается, а чувствительные рецепторы языка и ротовой полости на них реагируют, как если бы мы поели что-то горькое.
Остеопороз
Разрушение костной ткани при холестазе происходит из-за дефицита жирорастворимого витамина D. Симптомы остеопороза развиваются при длительном хроническом холестазе.
Диагностика холестаза
Мы перечислили несколько признаков, характерных для холестаза. Но стоит помнить о том, что иногда застой желчи протекает бессимптомно. Для его определения необходимы инструментальные и лабораторные методы исследования.
В первую очередь проводят УЗИ органов брюшной полости и эндоскопическую ретроградную холангиопанкреографию (ЭРХПГ). Эти методы позволяют установить причину застоя желчи – камни, стриктуры (сужение желчных путей), опухоли, кисты.
ЭРХПГ является золотым стандартом обследования пациентов с холестазом. Это высокоточный метод, с помощью которого можно устранить причины вызвавшие холестаз. Например, удалить камень из желчного протока. Вместе с тем, ЭРХПГ имеет риски – панкреатит, холангит и кровотечение. Поэтому, если есть сомнения по поводу последствий для конкретного больного, выбор делают в пользу других методов обследования.
Эндо УЗИ, компьютерная томография, МРТ являются альтернативой ЭРХПГ.
Также важны данные лабораторных методов обследования. Для этого сдают анализы крови и мочи.
Для холестаза характерны:
- Повышение уровня билирубина (конъюгированного) в крови
- Повышение активности ферментов печени — гамма-глутамил-транспептидазы (γ-ГТП), лейцинаминопептидазы (ЛАА), 5-нуклеозидазы и щелочной фосфатазы (ЩФ) в крови
- Повышение уровня холестерина в крови
- Повышение уровня жёлчных кислот в крови
- Повышение уровня меди в крови
- Повышение уровня уробилиногена в моче
Повышение уровня ферментов печени в крови говорит о разрушении ее клеток.
Увеличение уровня билирубина и желчных кислот в крови, а также уробилиногена (производное билирубина) в моче – признаки холестаза.
Повышение уровня меди в крови говорит об обменных нарушениях при холестазе.
Как лечить холестаз
Лечение холестаза предполагает использование целого комплекса терапевтических мероприятий. Консервативной терапией предусмотрен прием препаратов, физиотерапевтические процедуры, лечебная диета. При механической непроходимости желчевыделительных путей прибегают к оперативному вмешательству – малоинвазивным или радикальным операциям.
Диета и общие рекомендации
Диетическое питание – одна из ключевых составляющих консервативного лечения. Чтобы улучшить пищеварение и работу печени, переходят на дробное питание маленькими порциями до 7 раз в сутки.
Из рациона придется исключить жареные и жирные блюда, бульоны из мяса, газированные напитки. Употреблять следует только теплую пищу.
При диагнозе холестаз печени требуется включить в рацион:
- нежирное отварное мясо;
- овощные супы;
- маложирные кисломолочные продукты;
- запеченные овощи;
- фрукты в виде киселей, морсов, компотов;
- гречневую и пшеничную кашу;
- нежирную речную рыбу.
При внепеченочной форме болезни нужно строго соблюдать диету. Во время лечения следует отказаться от таких продуктов:
- борщи;
- копчености;
- сливки;
- жирное мясо;
- яйца;
- маринованные овощи;
- жареная картошка;
- сало;
- кофе;
- алкоголь;
- кондитерские изделия;
- грибные бульоны.
Если холестатический синдром вызван дискинезией или камнями в желчевыводящих каналах, диету соблюдают в течение всей жизни. Ее нарушение чревато обострением болезни и необходимостью оперативного вмешательства.
Медикаментозная терапия
Консервативное лечение предполагает прием препаратов, которые защищают гепатоциты от разрушения, ускоряют синтез желчи и улучшают проходимость желчевыделительной системы. В схему терапии включаются такие таблетки:
- Урсохол – препятствует синтезу холестерина, образованию камней, разрушению гепатоцитов солями желчных кислот;
- Солу-Медрол – ликвидирует воспаление, устраняет кожный зуд, уменьшает отечность за счет укрепления стенок сосудов;
- Холестирамин – снижает в крови концентрацию компонентов желчи, купирует кожный зуд;
- Гептрал – ускоряет восстановление гепатоцитов, стимулирует отток желчи, уменьшает концентрацию токсинов в тканях;
- Викасол – ускоряет свертывание крови при внутренних кровотечениях.
Также для лечения используют поливитаминные комплексы (Компливит, Центрум, Витрум) с витаминами группы В, Е и А. Они улучшают работу внутренних органов, стимулируют обмен веществ, синтез и транспорт желчных кислот.
Хирургическое лечение
В 35-45% случаев для полного устранения холестатического синдрома требуется хирургическое лечение. Для восстановления оттока желчи в тонкий кишечник используются следующие методы:
- рассечение стриктуры – иссечение суженной части желчевыводящего канала;
- папиллэктомия – вырезание дуоденального соска, который находится в зоне соединения 12-перстной кишки с желчным каналом;
- дилатация стриктуры – расширение внепеченочных каналов металлическими или пластиковыми кольцами;
- холецистэктомия – удаление желчного через маленькие проколы в животе (лапароскопическая операция) или большой разрез в области правого подреберья (радикальная операция).
Хирургическое лечение приносит быстрое облегчение, восстановление работы печени и желчевыделительной системы.
Народные методы
Лечение народными средствами направлено на устранение воспаления, восстановление функций печени, снятие отека с желчных протоков.
Для борьбы с внутрипеченочным и внепеченочным холестазом применяются:
- березовые листья;
- трава зверобоя;
- кукурузные рыльца;
- плоды шиповника;
- солодковый корень;
- перечная мята;
- корень цикория;
- сок алоэ;
- трава чистотела;
- цветки ромашки;
- сок редьки.
Для достижения терапевтического эффекта отвары и настои принимают внутрь в течение минимум 1-2 месяцев. Лечение травами проводится только по рекомендации гастроэнтеролога.
Диета
Диета 5-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов: 1200 — 1350 рублей в неделю
Питание в процессе лечения холиатического синдрома играет очень важную роль. При этом заболевании рекомендуется Диета стол № 5, предусматривающая отказ от жареной, жирной пищи с высоким содержанием животных жиров
Очень важно полностью исключить напитки с кофеином и спиртное
Питание должно быть облегченным и включать фрукты, овощи, свежие соки. Количество калорий, потребляемых в сутки, нужно уменьшить.
В меню нужно ввести следующие желчегонные продукты:
- Нежирное молоко.
- Растительные масла.
- Салаты из свеклы, редьки, редиса, помидоров с растительным маслом.
- Капуста – тушеная и квашеная.
- Овсяная, кукурузная каша.
- Хлопья и хлебцы из цельных зерен.
- Зелень – шпинат, укроп, петрушка, сельдерей, салат и др.
- Морковь, помидоры.
- Ягоды и фрукты.
- Вода (до 2 л в день) с соком лимона.
- Отвар из шиповника.
Правильное питание поможет предупредить заброс желчи и билиарный рефлюкс-эзофагит.
Холестаз
Холестаз (холестатический синдром) — уменьшение или прекращение выделения желчи. Препятствие, мешающее выделению желчи, может возникнуть на любом участке между печенью и двенадцатиперстной кишкой (верхней частью тонкой кишки). При этом желчь не поступает в кишечник, но печень продолжает вырабатывать билирубин (продукт распада эритроцитов, токсический белок), который попадает в кровоток.
Симптомы холестаза
Клинические проявления холестаза:
- Боль в животе
- Потеря аппетита
- Рвота
- Повышение температуры тела
- Желтуха вследствие повышенного содержания в крови билирубина
- Потемнение мочи вследствие избыточного содержания уробилиногена (бесцветный продукт восстановления билирубина, формирующийся под действием кишечных бактерий)
- Обесцвеченный кал из-за отсутствия билирубина
- Стеаторея (кал содержит слишком много жира, так как он в отсутствие желчи плохо переваривается)
- Нарушение всасывания кальция и витамина D (длительный холестаз приводит к остеопорозу)
- Кровотечения
- Зуд, расчесы и другие повреждения кожи.
Признаки хронического холестаза:
- Длительная желтуха приводит к тому, что кожа приобретает золотистый оттенок; в ней появляются желтые жировые отложения.
- Ксантомы – образования желтого цвета, обычно вокруг глаз, развиваются вследствие задержки жиров в организме.
- Туберозные ксантомы – бугорки на разгибательных поверхностях крупных суставов, ягодиц.
Причины холестаза
Холестаз принято подразделять на внутрипеченочный и внепеченочный.
Причины внутрипеченочного холестаза:
Технологии обмана при продаже биологически активных добавок.
- Гепатит
- Алкогольное поражение печени
- Первичный билиарный цирроз
- Побочное действие лекарств.
- Гормональные изменения во время беременности (так называемый холестаз беременных).
- Эндокринная патология (гипотиреоз, гипопитуитаризм).
- Хромосомные нарушения (трисомия 13,17 или 18 хромосом).
- Врожденные нарушения метаболизма (галактоземия, муковисцидоз, тирозинемия, недостаточность альфа1-антитрипсина).
Причины внепеченочного холестаза:
- Камень в желчных протоках
- Сужение (стриктура) желчного протока
- Синдром сгущения желчи
- Панкреатит
- Злокачественная опухоль желчного протока
- Злокачественная опухоль поджелудочной железы.
Хронический холецистит – это воспаление желчного пузыря, имеющее хронический характер.
Частой причиной истинного хронического холецистита являются описторхи (глисты). Именно они приводят к хроническому воспалению желчного пузыря, на фоне которого может развиться рак.
Камни в желчном пузыре могут спровоцировать острый панкреатит!
Острый панкреатит – смертельное заболевание, при котором разрушается поджелудочная железа, а ее ферменты попадают в кровяное русло и могут повредить жизненно важные органы, например печень и почки.
Диагностика холестаза
- Биохимический анализ крови: повышение уровня прямого билирубина, холестерина, желчных кислот и активности щелочной фосфатазы УЗИ печени: выявляет расширение желчных протоков выше места блокады.
- Эндоскопическая ретроградная холангиография (ЭРХГ) (или, при ее невозможности – чрескожная чреспеченочная холангиография (ЧЧХГ)): выявляет уровень обструкции.
- Биопсия печени с последующим гистологическим исследованием (после исключения внепеченочного холестаза).
- Перспективный метод диагностики – магнитно-резонансной холангиография.
- Достоверно подтвердить наличие холестаза можно при помощи гепатобилиарной сцинтиграфии по замедлению поступления радиофармпрепарата в двенадцатиперстную кишку.
- Дополнительным признаком холестаза является наличие густой жёлчи в просвете жёлчного пузыря.
Лабораторные признаки холестаза:
- повышение уровня билирубина (конъюгированного) в крови
- повышение активности щелочной фосфатазы (ЩФ) в крови (особенно печёночного изофермента)
- повышение активности гамма-глутамил-транспептидазы в крови
- повышение активности лейцинаминопептидазы (ЛАА) в крови
- повышение активности 5-нуклеозидазы в крови
- повышение уровня холестерина в крови
- повышение уровня жёлчных кислот в крови
- повышение уровня меди в крови
- повышение уровня уробилиногена в моче.
Лечение холестаза во время беременности
Во время беременности женщинам иногда приходится сталкиваться с так называемой желтухой беременных, в 25-50% случаев которой имеет место внутрипеченочный холестаз. Его этиология на сегодняшний день остается не до конца изученной, но установлена определенная роль наследственной предрасположенности к реакции на сверхвыработку эстрогенов.
Диагностика ВХБ, как правило, не вызывает больших затруднений, особенно при наличии анамнестических данных о рецидивирующем характере холестаза или наследственной предрасположенности.
Развивается холестаз беременных обычно ближе к третьему триместру (реже во втором). Клинические проявления нарастают с приближением родов, а по прошествии таковых — исчезают.
Прогноз состояния благоприятный, однако увеличивается частота преждевременных родов. В связи с нарушением всасывания витамина К возможна гипопротромбинемия и увеличение риска послеродовых кровотечений.
Врачу рекомендуется провести дифференциальную диагностику внутрипеченочного холестаза беременных с дебютом латентно протекавшего и дебютировавшего при беременности заболевания печени. Это может быть первичный билиарный цирроз, первичный склерозирующий холангит и даже хронический гепатит с синдромом холестаза. Нередко диагноз ХЗП может быть установлен лишь после разрешения беременности на основании нехарактерного для ВХБ сохранения клинических и лабораторных признаков холестаза и на основании морфологического исследования печени.
Внепеченочные симптомы холестаза
Помимо таких ярких признаков, как желтуха и кожный зуд, при холестазе наблюдаются другие, менее заметные проявления, изученные в основном при обструкции жёлчных путей. Могут наблюдаться серьёзные осложнения, если больной ослаблен (дегидратация, кровопотеря, операции, лечебно-диагностические манипуляции). Изменяется деятельность сердечно-сосудистой системы, нарушаются сосудистые реакции в ответ на артериальную гипотензию (вазоконстрикция). Повышается чувствительность почек к повреждающему действию артериальной гипотензии и гипоксии. Нарушаются защитные реакции организма при сепсисе, заживлении ран. Увеличение протромбинового времени корригируется введением витамина К, однако причиной нарушений коагуляции может являться дисфункция тромбоцитов. Слизистая оболочка желудка становится более подверженной язвообразованию. Причины таких изменений разнообразны. Жёлчные кислоты и билирубин нарушают метаболизм и функцию клеток. Изменение состава липидов сыворотки влияет на структуру и функцию мембран. Повреждающее действие может оказывать эндотоксемия. Таким образом, метаболические и функциональные нарушения у больных с холестазом и выраженной желтухой при определённых условиях (операции, лечебно-диагностические манипуляции) могут привести к развитию острой почечной недостаточности, кровотечения, сопровождаются плохим заживлением ран и высоким риском развития сепсиса.
К редким наследственным формам холестаза относятся синдром Саммерскилла и болезнь (синдром) Байлера.
Синдром Саммерскилла — доброкачественный рецидивирующий семейный холестаз, характеризующийся повторными эпизодами холсстатической желтухи, начиная с раннего детского возраста, и благоприятным течением (без исхода в цирроз печени).
Болезнь (синдром) Байлера — прогрессирующий внутрипеченочный семейный холестаз, обусловленный патологией гена на хромосоме XVIII, характеризуется фатальным течением с ранним формированием билиарного цирроза печени и летальным исходом.
Внутрипеченочный холестаз беременных — доброкачественное заболевание, развивающееся во время беременности, проявляющееся синдромом холестаза.
Патогенез заболевания обусловлен повышением секреции прогестерона, эстрогенов, плацентарных гормонов и высоким синтезом холестерина в печени. Не исключено, что беременность предрасполагает к появлению имевшихся ранее генетических дефектов секреции желчи. Внутрипеченочный холестаз беременных развивается в последние месяцы беременности и проявляется желтухой, кожным зудом и лабораторными признаками холестаза.
Гистологическое исследование печени выявляет центролобулярный холестаз без некрозов гепатоцитов.
В последние годы обсуждается синдром «исчезающих желчных протоков». В него включены заболевания, характеризующиеся редукцией желчных протоков:
- первичный билиарный цирроз печени;
- первичный склерозирующий холангит;
- аутоиммунный холангит (соответствует по клинике и морфологическим проявлениям первичному билиарному циррозу печени, но отличается от него отсутствием антимитохондриальных антител);
- холангит известной этиологии (при цитомегаловирусной инфекции, криптоспоридиозе, на фоне иммунодефицитных состояний, в том числе при СПИДе);
- рецидивирующий бактериальный холангит при инфицировании кист внутрипеченочных протоков (при болезни Кароли);
- врожденная атрезия или гипоплазия желчевыводящих путей;
- холестаз примуковисцидозе исаркоидозе.
[], [], [], [], []







