К каким последствиям в организме приводит появление кишечной палочки e. coli в моче
Содержание:
- Естественные причины обнаружения бактерии
- Симптомы эшерихии коли в моче
- Возможные заболевания
- Общие правила подготовки к анализу мочи
- Как попадает кишечная палочка в мочевой пузырь: 3 способа
- 2 Причины появления E. coli в урине
- Симптомы заболевания
- Как она попадает в мочевой пузырь и почему важно лечить болезнь
- Лечение недуга
- Виды кишечных палочек: патогенные и непатогенные
- Типы
- Опасна ли Escherichia coli в анализах мочи при беременности?
- Бактериурия у беременных
- Лечение
- Профилактика
Естественные причины обнаружения бактерии
Медики предупреждают, что присутствие в урине бактерий Е коли не всегда свидетельствует о наличии опасного заболевания. Как показывает практика, более чем в 50% случаев попадание этого микроорганизма в мочу не связано с инфекционными заболеваниями, а является следствием таких нарушений:
- неправильный забор мочи. Для проведения анализа пациент должен собрать мочу в стерильный пластиковый контейнер. Такие флаконы продаются в каждой аптеке. Если процесс сбора мочи выполнен неправильно, в биоматериал попадут сторонние бактерии и микроорганизмы, что приведет к искажению результатов и смажет клиническую картину;
- нарушение стерильности. Сторонние бактерии могут попасть в исследуемую урину уже в лаборатории. Чаще подобное происходит из-за нарушения стерильности емкости для материалов;
- недавний половой акт. У представителей сильного пола кишечные палочки попадают в урину после анального секса. Бактерии могут попасть в урину только в том случае, если человек после полового акта не соблюдает правила гигиены;
- недавнее хирургическое вмешательство. Довольно часто хирургическое вмешательство сопровождается заражением эшерихией. Инфицирование происходит из-за того, что при введении наркоза нейтрализуется действие иммунной системы. В этот период органы остаются без защиты и становятся более уязвимыми перед различными инфекциями. При этом эшерихия коли может перемещаться в разные системы при помощи крови.
Чтоб получить верные результаты диагностики, следует правильно собрать биоматериал для исследования
Стоит отметить, что заразиться бактерией через половой контакт невозможно. Инфицирование возможно исключительно при переносе патогенной микрофлоры из одного органа в другой. Учитывая такие особенности, становится очевидно, что присутствие эшерихии не всегда является следствием инфекции.
Симптомы эшерихии коли в моче
Escherichia coli в посеве мочи у женщин сопровождается сопутствующими заболеванию симптомами. Признаки развития патологического процесса различаются в зависимости от периода формирования болезни. Инкубационный период длится от 6 ч до 3-х дней.
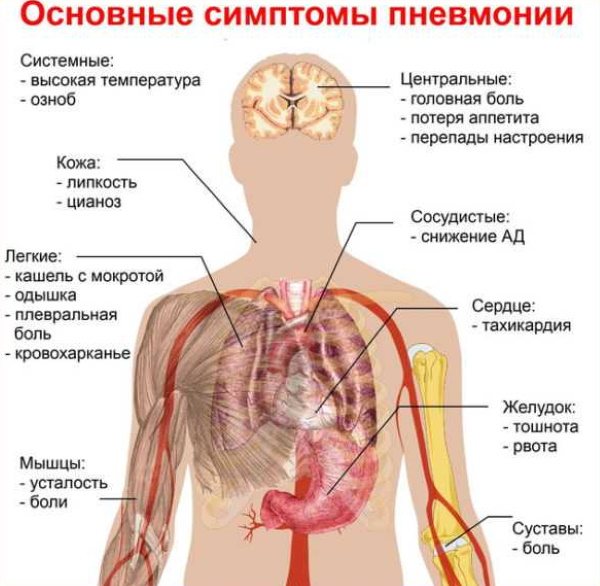
При этом наблюдаются следующие симптомы:
- резкое повышение температуры, вплоть до 39 0C;
- развитие тошноты с частыми позывами к рвоте;
- головные боли;
- резкие боли при мочеиспускании;
- общая слабость организма;
- болевые ощущения в области мышц и суставов;
- устойчивый диарейный синдром – посещение туалета может доходить до 10 раз за сутки;
- наличие посторонних примесей в каловых массах – чаще всего сопровождается образованием слизи, в редких случаях – отмечается небольшое количество крови.
По истечении инкубационного периода состояние больного нормализуется. Энтеротоксигенная форма болезни сопровождается сильной рвотой, незначительным повышением температуры, развитие жидкого водянистого стула.
Возможные заболевания
Сегодня известно огромное количество бактерий-возбудителей, провоцирующих развитие различных заболеваний органов мочеполовой системы, и эшерихия коли является одной из наиболее распространенных. Особенно вероятность инфицирования повышается, если мочевыделительная система расположена слишком близко к кишечнику.
Как показывает практика, заболевания, вызванные этим возбудителем, чаще поражают представительниц прекрасного пола, нежели мужчин. Присутствие микроорганизма в моче может привести к развитию таких патологий:
- цистит. Основная характеристика заболевания – воспаление мочевого пузыря. Недуг сопровождается частыми позывами к мочеиспусканию, тянущими болями в брюшной полости и общей ослабленностью. В запущенных случаях может повыситься температура. Цистит диагностируется в основном у женщин и при отсутствии своевременного лечения может перейти в хроническую форму;
- пиелонефрит. При этой патологии поражается канальная система почек. Заболевание чаще протекает в острой форме, но также может перейти и в хроническую, что повлечет за собой частые обострения. Основные симптомы заболевания – боли в пояснице со стороны пораженной почки, тошнота, незначительное повышение температуры, ухудшение аппетита;
- вульвит. Заболевание воспалительной природы, поражающее наружные половые органы у представительниц прекрасного пола. При обострении заболевания возникает сильный зуд и жжение в пораженных участках. Болезнь сопровождается покраснением тканей половых губ и обильными выделениями. Чаще всего вульвит является следствием травмирования половых органов;
- эндометрит. Патологический процесс, основной характеристикой которого является воспаление эндометрия маточных тканей. Данная болезнь является довольно опасной, поскольку часто дает осложнения на органы репродуктивной системы. При отсутствии своевременной терапии может стать причиной бесплодия. Эндометрит сопровождается болевыми ощущениями внизу живота, повышением температуры тела, учащенным сердцебиением и болезненностью при мочеиспускании. Чаще недуг диагностируется у женщин, имеющих внутриматочную спираль;
- простатит. Мужское заболевание, основной характеристикой которого является воспаление предстательной железы;
- уретрит. Заболевание имеет инфекционную природу и поражает мочеиспускательный канал. Больной ощущает сильные боли при мочеиспускании, выделение слизи из уретры и покраснение. При отсутствии терапии болезнь может поразить другие органы мочеполовой системы и перейти в хроническую стадию.
Специалисты предупреждают пациентов, что гемолитическая кишечная палочка (haemolyticus) эшерихия коли может спровоцировать развитие самых разных заболеваний мочевыделительной и половой систем. Для выявления общей клинической картины потребуется сдать различные анализы и пройти инструментальную диагностику.
 Вот так под микроскопом выглядит кишечная палочка
Вот так под микроскопом выглядит кишечная палочка
Общие правила подготовки к анализу мочи
Нередки случаи ложноположительного результата бакпосева. Причина ошибки — некорректный забор биоматериала. Чтобы избежать лишних волнений, нужно следовать рекомендациям врачей.
- Обязательно собирать утреннюю мочу сразу после пробуждения, первую и последнюю порцию пропускать. Необходимый объем — минимум 70 мл.
- Мочу лучше собирать в стерильный аптечный контейнер.
- Накануне нельзя есть продукты, окрашивающие мочу, принимать диуретики.
- Перед процессом забора материала нужно вымыть половые органы, используя нейтральные средства.
- Для женщин обязателен ввод тампона во влагалище.
- 2 часа — максимальный срок хранения биоматериала. В холодильнике мочу можно держать 4 часа.
Чтобы избежать некорректного результата, врачи советуют иную процедуру — забор мочи катетером. Она не очень приятная, но болезненных ощущений не вызывает.
Как попадает кишечная палочка в мочевой пузырь: 3 способа
Кишечная палочка может проникнуть в мочевой пузырь при попадании на внешние половые органы из прямой кишки или из внешней среды. В этом случае бактерии начинают усиленно размножаться, что становится причиной развития цистита, уретрита, вульвовагинита и пиелонефрита у женщин.
Итак, что же такое цистит?
Цистит — это заболевание слизистой оболочки мочевого пузыря, которое носит инфекционно-воспалительный характер.
Каким же образом бактерия попадает в мочеиспускательный канал, а затем и в мочевой пузырь? Давайте рассмотрим самые частые способы.
- Небезопасный секс. Это самый частый способ инфицирования мочеполовой системы. Вероятность инфицирования мочеиспускательного канала у женщин и мужчин возрастает при незащищенном сексе. Этот факт подтверждает и статистика, которая гласит о том, что женщины, достигшие детородного возраста и ведущие активную половую жизнь, страдают циститами чаще, чем дети и подростки.
- Загрязненные водоемы и земля. Кишечная палочка может долго жить и сохранять способность к размножению в окружающей среде — почве и водоемах. Поэтому попасть в мочевые пути, а затем и в мочевой пузырь может при купании в грязном водоеме или прикосновении гениталиями к загрязненной земле.
- Пренебрежение правилами гигиены. Обычно с появлением кишечной палочки в моче сталкиваются женщины, что обусловлено особенностями строения половых органов. Проникновению патогенных бактерий в уретру способствует также неправильное выполнение гигиенических процедур и ношение тесного синтетического нижнего белья.
Но, несмотря на все эти способы, обязательно нужно учесть то, что инфекции нижних мочевых путей имеют четко выраженные гендерные различия: в возрасте до 55 лет значительно чаще болеют женщины, и лишь в более старшем возрасте отмечается выравнивание пропорции.
Поэтому, можно сделать вывод о том, что женщины имеют выше риск «подхватить» данное заболевание, чем мужчины.
Однако, не все так уж страшно, как кажется на первый взгляд.
Когда бактерия попадает в мочевые пути, она может естественным способом выходить при мочеиспускании. Но при наличии определенных условий бактерия может поселиться в слизистой мочеиспускательного канала и восходящим путем попасть в мочевой пузырь.
Вот о них мы и поговорим дальше.
Условия, которые увеличивают риск попадания инфекции в мочевой пузырь:
- редкое опорожнение мочевого пузыря (реже 1 раза в 3 часа), в том числе при аномалиях развития органов мочевыделительной системы, и сопутствующих заболеваниях мочеполовой системы.
- сдавливание мочевого пузыря во время беременности.
- сахарный диабет, который влияет на состав мочи.
- инфицирование мочеполовых путей другими микроорганизмами, так как микробы из половых органов беспрепятственно проникают в мочевой пузырь.
- гормональные изменения в организме, так как даже незначительные колебания половых гормонов и гормонов надпочечников могут вызвать нарушение слизистой мочевого пузыря и как следствие плохую устойчивость к микробам.
В том числе гормональные изменения во время беременности, в период грудного вскармливания и в период менопаузы в связи с понижением уровня эстрадиола в организме.
- прием любых комбинированных оральных контрацептивов (КОК), которые также вызывают гормональный дисбаланс и снижение уровня эстрогена, со всеми вытекающими последствиями, в виде сильнейшего истощающего воздействия на все слизистые в организме и слизистую мочевого пузыря в том числе, тем самым увеличивая риск развития мочеполовых инфекций.
- использование женщинами вагинальных колпачков, внутриматочных спиралей, противозачаточного кольца в качестве средства контрацепции.
- использование искусственных смазок с контрацептивным эффектом, мыла для подмываний, пены для ванной. Всё это делает половые органы беззащитными перед инфекцией, поскольку нарушает кислотный баланс влагалища, естественную микрофлору урогенитальных путей и раздражает вход в мочеиспускательный канал.
- снижение местного и общего иммунитета, стресс, хронические заболевания.
- изменение и повреждение слизистой оболочки мочеиспускательного канала при лучевой терапии.
- расположение уретры глубоко во влагалище (влагалищная эктопия уретры).
- чрезмерная подвижность уретры во время полового акта (гипермобильность уретры).
- перенесенные операции на мочеполовых органах и органах малого таза.
- агрессивный половой акт, вызывающий микротрещинки слизистой.
Если вы обнаружили у себя данные условия, то помните о том, что это может стать причиной появления у вас цистита. Поэтому, будьте осторожнее и внимательней к своему здоровью.
А мы идем дальше и рассмотрим следующую тему — какие виды кишечных палочек существуют.
2 Причины появления E. coli в урине

Кишечная палочка очень маленькая. Обнаружить ее в моче можно только в лабораторных условиях.
Причины появления Escherichia в моче могут быть следующими:
- Неправильная подготовка к тесту. Нетщательный туалет половых органов, использование нестерильного контейнера может дать ложноположительные результаты. Врачи смотрят на остальные результаты исследований и назначают тест повторно.
- Неправильная гигиена. Редкий туалет половых органов способствует размножению Эшерихии, попадающей из ануса. Кровь и моча – питательная среда для Escherichia, у женщин, которые не регулярно подмываются во время менструации, развивается бактериурия.
- Беспорядочные половые связи. Постоянная смена партнеров, незащищенный секс нарушают флору уретры. Снижаются защитный функции мочевыводящего канала, что приводит к росту патогенной флоры.
- Гормональные нарушения. При патологиях эндокринной системы (сахарный диабет, ожирение), беременности, менопаузе в организме происходит дисбаланс гормонов и снижается иммунитет. Организм плохо противостоит воздействию патогенных микроорганизмов.
- Нарушение оттока мочи. Застой урины в мочеточниках, полости мочевого пузыря способствует размножению патогенной флоры.
Неправильное питание, избыточный вес приводят к нарушению работы органов ЖКТ. E. сoli из толстой кишки распространяются в кишечник и распространяются на остальные органы.
Симптомы заболевания
В большинстве случаев основные признаки недуга схожи с другими инфекционными поражениями мочевого пузыря. Нередко на фоне общих клинических проявлений у пациентов наблюдается тошнота, рвота, слабость, быстрая утомляемость или лихорадочное состояние.
Среди самых распространенных симптомов выделяют:
- Боли разной степени интенсивности и характера. Чаще это чувство жжения или зуд в области уретры.
- Учащенные позывы к мочеиспусканию. Нередко дают о себе знать в ночное время суток.
- Специфический, крайне неприятный запах выделяемой урины.
- Наличие разных примесей в моче, например, хлопьев. Она также часто становится мутной.
- Затрудненный процесс мочеиспускания (требует от больного некоторых усилий).
Повышенная температура тела обычно возникает в тех случаях, ели пациенты игнорируют первичные клинические признаки. Также проявляется из-за большого количества микроорганизмов, которые под воздействием разных факторов попали в систему мочеполовых органов. Как только симптомы дадут о себе знать, следует незамедлительно обратиться к врачу и пройти обследование. Ведь указанные признаки часто могут свидетельствовать о развитии других патологических процессов.
Как она попадает в мочевой пузырь и почему важно лечить болезнь
Как попадает вирус в организм:
- Женская анатомия. Мочевыводящий канал у женщин короче, чем у мужчин. Как следствие, уменьшается расстояние, которое нужно преодолеть бактерии до мочевого пузыря.
- Сексуальная активность. У сексуально активных женщин чаще встречаются инфекции. Появление нового сексуального партнера также повышает риск заражения.
- Противозачаточные средства. Женщины, использующие спираль и спермициды, больше подвержены инфицированию.
- Менопауза. После менопаузы уменьшается количество циркулирующих эстрогенов и, как следствие, изменяется мочеполовой тракт, становясь более подверженным действию инфекции.
К другим факторам риска относятся:
- Патологии мочевой системы. Аномалии, которые препятствуют нормальному мочеиспусканию, приводят к инфекциям.
- Препятствия. Почечные камни или утолщение простаты могут блокировать мочу в мочевом пузыре, приводя к заражению.
- Использование катетера. Люди, не способные мочиться, используют специальную трубку (катетер), которая может приводить к развитию инфекции. В эту категорию входят больничные пациенты, парализованные и люди с неврологическими проблемами.
- Недавние процедуры. Использование инструментов во время урологического обследования или операции повышают риск заноса инфекции.
www.mayoclinic.org
Лечение недуга
Лечение эшерихии коли условно делиться:
Режимные мероприятия
В соответствии с клиническими показаниями осуществляется госпитализация больного. Беременную женщину ставят на учет, назначается дополнительный перечень диагностических мероприятий.
В соответствии с результатами анализов, и поражения желудочно-кишечного тракта, назначается строгая диета (название: «диета №4» или «диета №7»).
Медикаментозная терапия
Курс лечения основывается на комплексном воздействии на возбудителя инфекции:
- Антибиотические средства. Антибиотики при кишечной палочке назначаются в совокупности с поливитаминными комплексами.
- Бактериофаги.
- Патогенетическая терапия.
- Иммуномодуляторы.
- Посиндромальные препараты (рекомендуется колоть).
 Лечение кишечной палочки обычно проводится в стационаре, и при легких формах инфекции не назначаются антибактериальные препараты.
Лечение кишечной палочки обычно проводится в стационаре, и при легких формах инфекции не назначаются антибактериальные препараты.
В случае неправильного назначения лекарственных средств, у бактерий вырабатывается «иммунитет» к определенному виду раздражителей. Возбудитель быстро мутирует, приспосабливаясь к окружающей среде, поэтому воздействие медикаментозных средств, определенных групп, сводится к нулю. Специалисты категорически запрещают прибегать к самолечению, использовать рецепты народной медицины. Бесконтрольное использование антибиотических средств наносит иммунной системе непоправимый ущерб, первичные симптомы прогрессируют.
В случае диагностирования «Escherichia coli» в моче, курс лечения строиться с учетом природы возбудителя, исследований и анализов. Для каждого отдельного индивида, терапия строится по индивидуальному плану.
В качестве дополнения, рекомендуется использовать кислые отвары для орошения мочевого канала. Кислая среда нарушает патогенную микрофлору бактерий, препятствует дальнейшему распространению вредоносных микроорганизмов. Прием отвар, должен осуществляться после консультации с лечащим врачом, в противном случае, акты самолечения негативно сказываются на общем состоянии больного.
После завершения приема антибиотиков, специалисты назначают восстановительную терапию, благотворно влияющую на мочеполовую систему.
Виды кишечных палочек: патогенные и непатогенные
Как мы упоминали ранее, кишечная палочка имеет большое количество штаммов, многие из которых не только безвредные, но и полезные — непатогенные виды.
В чем же их польза?
Все просто — они обеспечивают хорошую работу кишечника, предупреждают рост числа вредоносных микроорганизмов и помогают синтезировать (воспроизводить) в организме витамины при переваривании пищи в кишечнике.
Однако, некоторые штаммы кишечной палочки негативно влияют на организм хозяина. Их называют патогенные (вредоносные) виды. Они способны вызвать проблемы со стулом (понос или запор), вздутие живота, отравление, проблемы с пищеварением, и даже, привести к летальному исходу, проще говоря, к смерти.
Причем, они не только вызывают заболевания желудочно-кишечного тракта, но и, попадая на мочеполовые органы, могут стать причиной цистита, кольпита, простатита, пиелонефрита и других заболеваний.
Давайте рассмотрим эти две большие группы детально. И начнем мы с полезных штаммов.
Непатогенные (полезные) виды кишечной палочки
Благодаря исследованиям известно, что в пищеварительной системе такие штаммы выполняют определенные функции, а именно:
- препятствуют распространению патогенных микроорганизмов;
- помогают синтезировать витамины группы В и К;
- участвуют в процессе пищеварения.
Также большое значение играет не только присутствие непатогенных (полезных) штаммов кишечной палочки внутри пищеварительного канала человека, но и ее количество. При снижении количественного уровня ниже допустимого происходит ухудшение всех вышеописанных процессов. А это может стать причиной нарушения микробного баланса в пищеварительном канале, что приводит к дисбактериозу.
Как можно заметить, не стоит недооценивать роль и положительное влияние этих бактерий на наш организм, что лишний раз доказывает, что не все бактерии «плохие».
Теперь перейдем к опасным разновидностям кишечной палочки и разберемся, где мы можем с ними столкнуться и какое влияние они оказывают на наш организм.
Патогенные (вредоносные) виды кишечной палочки
Среди патогенных (вредоносных) штаммов кишечной палочки ученые выделяют четыре группы, для каждой из которой характерна определенная симптоматика.
Рассмотрим каждую из них:
- Энтеропатогенные виды кишечной палочки поражают тонкую и толстую кишку у детей раннего возраста до 1 года, преимущественно, находящихся на искусственном вскармливании. Источником инфекции становится медицинский персонал или родственники. Передача инфекции осуществляется контактно-бытовым путем (через предметы быта и медицинские инструменты).
- Энтероинвазивные виды способны вызвать острые кишечные нарушения у детей более старшего возраста и у взрослых людей. Источником заражения также является человек, но при этом бактерии передаются через продукты питания.
- Энтеротоксигенные виды вызывают кишечные расстройства у детей до 7 лет. Часто встречается в странах с тропическим и субтропическим климатом. Передается водным способом, но для развития клинической симптоматики необходима большая доза патогенного вида кишечной палочки.
- Энтерогемолитические виды кишечной палочки изучены относительно недавно и поражают пищеварительную систему взрослого человека. Предполагаемый источник инфекции — крупный рогатый скот, а путь передачи — употребление продуктов животного происхождения, не прошедших достаточную термическую обработку. Или употребление в пищу несвежего мяса, где в момент гниения начинается рост кишечной палочки.
Таким образом, можно заметить, что для каждого вида существует не только своя симптоматика, но и группа поражения и пути передачи.
Далее мы рассмотрим то, какие симптомы появляются в случае, когда вы «подхватили» цистит.
Типы
Все бактерии группы кишечной палочки (БГКП) можно поделить на условно-патогенные и патогенные. Последних насчитывается более 100 штаммов. Именно они вызывают кишечные инфекции. Среди основных видов кишечных палочек можно отметить:
- Энтероинвазивные. Симптоматика инфекции схожа с дизентерией.
- Энтеропатогенные. Чаще заселяют тонкую кишку грудничков.
- Энтеротоксигенные. Вызывают болезни желудка, симптомы которых проходят на 3-5 сутки без медикаментозного лечения.
- Энтерогеморрагические. Сопровождается развитием колита и уремического синдрома, приводит к стремительному ухудшению самочувствия.
Все патогенные кишечные палочки могут вызвать инфекционные заболевания (эшерихиозы). Все E. Coli на протяжении длительного времени могут сохранять жизнедеятельность во внешней среде — в кале, воде и почве. Бактерию убивают некоторые химические соединения, а также воздействие температур выше 70 ˚С.
Опасна ли Escherichia coli в анализах мочи при беременности?
Сегодня мы предлагаем поговорить об одной из сотен бактерий, населяющих наш организм, в том числе при беременности – Escherichia coli. В норме она присутствует практически у любого человека. Более того, E. coli выполняет ряд важных функций.
Но что происходит, когда под воздействием негативных провоцирующих факторов количество Escherichia coli при беременности резко возрастает, о чем свидетельствуют ее завышенные показатели в анализах мочи? Развернутый ответ на этот и другие вопросы вы получите в том случае, если изучите всю информацию, представленную в нашей статье. Мы постарались донести ее до вас в доступной, понятной форме.
Общая характеристика Escherichia coli
Свое название эта бактерия получила в честь фамилии врача из Австрии Теодора Эшериха, который обнаружил данный вид кишечной палочки в конце двадцатого века. Принадлежит она к грамотрицательным палочковидным бактериям и обитает преимущественно в нижней части кишечника теплокровных.
Помимо всего прочего, Escherichia coli является факультативной анаэробной бактерией, а это значит, что прекрасно она себя ощущает и при наличии кислорода, и при его отсутствии. Беременным женщинам следует знать, что E. coli идеально размножается на продуктах, особенно молочного типа, а чтобы от нее избавиться, достаточно двадцатиминутного кипячения или процесса пастеризации.
Поэтому важно не только мыть овощи и фрукты перед употреблением, но и обдавать их кипятком. https://www.youtube.com/embed/p0vs9FyFWj8
В медицине принято сокращенное название данной бактерии — E. coli. В норме Escherichia coli является неотъемлемым компонентом микрофлоры желудочно-кишечного тракта. Благодаря ей происходит процесс разложения пищи, участвует данная кишечная палочка и в образовании витаминов К1, В, С. При беременности E.
coli достаточно часто обнаруживают в анализах мочи, что вызывают у женщин бурю переживаний. На самом деле поводом для беспокойства может стать лишь процесс ее активного роста и выход за пределы пищеварительной системы. Только в этом случае проявляется негативная симптоматика и появляется угроза для плода.
Сама женщина при этом наиболее часто ощущает все признаки пищевого отравления:
- незначительное повышение температуры;
- острая боль в брюшине;
- тошнота;
- слабость;
- диарея с примесью крови.
Также повышенная концентрация в моче E. coli указывает на скрытые или явные воспалительные процессы в мочевыводящей системе
При этом важно сразу начать лечение, чтобы не усугубить процесс
Основная причина попадания Escherichia coli в мочевую систему женщины как при беременности, так и в обычном состоянии — это банальное несоблюдение правил личной гигиены.
Escherichia coli: причины роста показателей при беременности?
Когда в анализах мочи фиксируется увеличение числа бактерий E. coli, речь идет о заболевании под названием бактериурия. В норме показатели должны равняться 104, но
Бактериурия у беременных
Состояние организма, при котором в моче выявляют большое количество кишечных палочек, носит название бактериурии. Довольно часто такую патологию диагностирую в период беременности. Чем раньше будет обнаружена бактерия, тем больше шансов на скорое выздоровление и отсутствие осложнений.
Бактериурия может быть двух типов:
- настоящая, когда патогенный микроорганизм попал в органы мочеполовой системы из кишечника и изначально присутствует в моче;
- ложная, когда палочка попадает в мочу через кровь, которая идет из других очагов воспаления.
Симптомы бактериурии
Бактериурия при беременности может первое время протекать без проявления каких-либо характерных признаков. Но с ростом плода, ослаблением иммунитета и увеличением нагрузки начинается ухудшение самочувствия.
Первоначально женщина начинает замечать признаки вагинита и изменения в цвете мочи. По мере продвижения бактерий и заражения органов мочевыделительной системы начинается острое воспаление и более явные признаки воспаления, схожие с симптомами при пиелонефрите и цистите.
Бактериурия проявляет себя следующими симптомами:
- самопроизвольное вытекание мочи;
- изменение в цвете и запахе урины, а также выпадение осадка;
- болезненность при мочеиспускании;
- боли в районе спины и живота;
- приступы потливости и холода;
- обильные влагалищные выделения с резким запахом;
- приступы тошноты, рвота;
- понижение аппетита;
- слабость, утомляемость.
Отсутствие симптомов на начальной стадии значительно затрудняет диагностику патологии. При первых неприятных признаках со стороны мочеполовой системы следует незамедлительно обратиться к врачу и провести обследование.
Влияние заболевания на плод
Наличие escherichia coli в составе мочи у беременной женщины является очень опасным состоянием. Данная бактерия выделяет сильные токсины и вызывает развитие воспалительных процессов в тех органах, где она поселяется. Воспаления еще сильнее снижают иммунитет беременной, вследствие чего в организм могут свободно проникать другие инфекции.
Среди возможных осложнений бактериурии в период беременности можно назвать:
- начало родовой деятельности раньше срока или выкидыш из-за раннего отхождения околоплодных вод;
- отслоение плаценты из-за попыток бактерии проникнуть кровоток плода;
- врожденные патологии ребенка из-за проникновения палочки в кровь плода;
- развитие у ребенка менингита из-за того, что бактерия очень токсична;
- необратимые повреждения почек;
- пневмония или сепсис в результате заражения органов;
- повреждение оболочек пищеварительного тракта;
- гибель ребенка после рождения из-за инфицирования в момент родов. Иммунитет малыша очень слабый и не может противостоять бактериям, ребенок погибает.
Такие опасные последствия можно избежать, если вовремя обратиться к врачу и провести соответствующее лечение.
Лечение
Самостоятельно лечить кишечную палочку недопустимо. Симптомы эшерихиоза схожи с другими инфекционными заболеваниями, поэтому в домашних условиях невозможно подобрать адекватную терапию. Все медикаменты назначаются только после результатов бактериального посева. Лечение кишечной палочки возможно исключительно при помощи антибактериальных препаратов.
Основные медицинские мероприятия при escherichia coli:
- госпитализация (для маленьких детей и пациентов с обезвоживанием);
- постельный режим;
- медикаментозная терапия (антибиотики, пробиотики, детоксикационные средства, регидратация);
- диетическое питание (диета №4 при поражении кишечника и стол №7 при болезнях почек и мочеполовой системы).
Медикаментозная терапия в первую очередь направлена на предотвращение обезвоживания организма, сохранение жизненно важных функций и предупреждение осложнений со стороны ЖКТ и мочеполовой системы.
Лечение эшерихиоза при помощи медикаментов выглядит так:
- антибиотики цефалоспорина и фторхинолона – Левофлоксацин, Моксифлоксацин, Цефаприм, Цефазолин, Цефепим;
- бактериофаги (препараты, содержащие вирусы, которые убивают кишечную палочку) – Коли жидкий;
- пробиотики (обязательно при дисбактериозе) – Хилак форте, Линекс, Аципол, Энтерол;
- энтеросорбенты (для снятия симптомов интоксикации) – Смекта, Энтеросгель, Полисорб;
- регидратационные растворы (для профилактики обезвоживания, вызванного рвотой и диареей) – Трисоль, Регидрон;
- жаропонижающие препараты (при температуре выше 38 ˚С) – Парацетамол, Панадол, Ибупрофен.
Бактериофаги обладают выраженным терапевтическим эффектом. Они убивают возбудителя escherichia coli, поэтому выздоровление наступает быстрее, нежели при антибактериальной терапии.
Выраженное обезвоживание, которое сопровождается электролитными нарушениями лечится с помощью инфузионного введения растворов.
Антибактериальное лечение длится 5-7 дней. После выздоровления пациент должен 2-3 недели принимать пробиотики, например, Бифидумбактерин, а также соблюдать диету.
Профилактика
Чтобы не допустить рецидивов, необходимо тщательно соблюдать правила интимной гигиены, носить удобное нижнее белье из качественных тканей (лучше, если это будет хлопок), а также регулярно обследоваться у врача. Пациенту следует изменить свой рацион питания, сделав выбор в пользу здоровой сбалансированной пищи (индивидуальную диету назначает врач), исключить вредные привычки.
Доктора рекомендуют разделять сексуальные контакты, соблюдая меры стерильности. Также нужно регулярно принимать назначенные врачом витаминные комплексы и препараты, которые способствуют укреплению иммунитета.







