Компрессионный перелом грудного отдела позвоночника
Содержание:
О травме
Компрессией называется процесс сдавления. Переломом считают нарушение целостности костной ткани. Таким образом, под компрессионным переломом подразумевается такое нарушение, при которой перелом сочетается со сдавлением. При травмировании позвоночника с компрессией наблюдается нарушение структуры одного или сразу нескольких позвонков с обязательным сдавливающим эффектом, в результате которого нарушается высота тел позвонков.
Получить такую травму ребенок может где угодно — на уроке физкультуры, на детской площадке, при падении с велосипеда. Обычно компрессия возникает как результат форсированной нагрузки на продольную ось позвоночника, резкого сгибательного движения. Довольно часто компрессия наступает в результате сгибания и удара одновременно.
Ребенок может получить травму без травмирования как такового. Это становится возможным в том случае, если у него имеется или опухоль в области позвонка, например, гемангиома внутри тела позвоночка. В данной ситуации вовсе не обязательно падать с качелей или прыгать с крыши гаража. Достаточно будет резкого сгибательного движения, чтобы позвонок повредился, а соседние с ним позвонки сдавили бы его компрессионно.
Компрессионный перелом может произойти с каждым, травмированным может оказаться совершенно любой из отделов хребта. Но наиболее часто, по наблюдениям детских травматологов, дети ломают нижние позвонки грудного отдела и верхние – поясничного.
Структурная особенность детских позвонков заключается в том, что их высота более совершенна, амортизация лучше, чем высота у взрослых, а потому компрессионные случаи переломов хребта в детстве и случаются несколько реже. Но травма относится к числу опасных, а потому требует особого отношения как со стороны врачей, так и со стороны родителей ребенка.
Опасность этой травмы заключается в риске инвалидизации. Внутри позвоночного столба расположен спинной мозг, многочисленные нервные окончания, которые отвечают за работу внутренних органов.
Оперативное вмешательство
Хирургическое лечение перелома позвонков назначается при отсутствии эффективности консервативной терапии, при осложненных или нестабильных повреждениях. В зависимости от перелома, хирург проводит вмешательство по одной из нижеперечисленных методик:
Кифопластика. Малоинвазивная методика, которая проводится под общим наркозом. В области пораженного позвонка производятся разрезы, куда вводится металлическая трубка (троакар). По ней спускается специальный баллон, который надувается, заполняясь жидкостью. Вследствие этой манипуляции восстанавливается геометрия позвонка. После формирования нужной полости баллон сдувается, удаляется, а сформированная сумка наполняется густым костным цементом, который после затвердевания обеспечивает стабилизацию позвонка.
- Вертебропластика. Малоинвазивная операция, которая сопровождается местным наркозом. Сквозь миллиметровый надрез вводится металлический проводник, через который осуществляется заполнение поломанной полости полиметилметакрилатом. Вводится цемент с обеих сторон позвонка.
- Имплантирование. Во время операции переломанные позвонки извлекаются и замещаются искусственными. К данному методу прибегают при сильных разрушениях позвоночного столба.
Переломы шейного отдела
Строение I и II шейных позвонков отличается от строения остальных позвонков, поэтому их переломы имеют некоторые отличительные особенности.
Переломы первого шейного позвонка
Первый шейный позвонок носит название атланта, имеет кольцевидную форму, располагается между затылочной костью и остальными позвонками. Между затылочной костью и атлантом нет межпозвонкового диска, поэтому давление с черепной коробки на I шейный позвонок передается без амортизации. В результате падения на голову затылочная кость вдавливается в кольцо атланта и возникает перелом Джефферсона («лопающийся перелом»), при котором нарушается целостность передней и задней дуги I шейного позвонка.
Больной с переломом I шейного позвонка предъявляет жалобы на боль в затылке, теменной области и верхней части шеи. В каждом втором случае перелом I шейного позвонка сопровождается повреждением спинного, реже – продолговатого мозга или переломом других позвонков. О повреждении спинного мозга свидетельствует нарушение чувствительности и двигательной функции верхних и нижних конечностей (тетраплегия или тетрапарез). Повреждение продолговатого мозга чревато нарушением важнейших жизненных функций (дыхания, сердцебиения).
Переломы второго шейного позвонка
Второй шейный позвонок (осевой позвонок или аксис) имеет форму кольца. В передней части аксиса расположен массивный костный выступ (зуб аксиса), на котором фиксирован первый шейный позвонок. Резкое сгибание шеи приводит к тому, что атлант чрезмерно смещается назад или вперед и ломает зуб аксиса. Состояние пациента зависит от степени смещения костного фрагмента зуба. При переломе второго шейного позвонка I степени смещение на рентгенограммах не выявляется. Больной предъявляет жалобы на нерезкие боли при поворотах головы.
При переломах второго шейного позвонка II степени отломок зуба смещается кпереди или кзади. Смещение фрагмента кпереди может вызывать неврологические нарушения разной степени выраженности: от локальных нарушений чувствительности до парезов и параличей. При смещении зуба кзади неврологические нарушения, как правило, менее выражены. Переломы второго шейного позвонка III степени вызывают тяжелые повреждения спинного мозга и, как правило, несовместимы с жизнью.
Травматический спондилолистез II шейного позвонка
Спондилолистезом называется смещение вышележащего позвонка по отношению к нижележащему. Позвонок может сместиться назад, вперед или вбок. Такая травма возникает при резком разгибании шеи в сочетании с ударом головы о препятствие (например, при автомобильной аварии, когда тело пассажира смещается кпереди, и он ударяется головой о лобовое стекло).
Обычно в результате такой травмы происходит перелом дуги II шейного позвонка в сочетании со смещением его тела кпереди. Пострадавшего беспокоят боли в шее и области затылка, усиливающиеся при движениях. Характерным симптомом является вынужденное положение головы: пациент как будто «несет» голову, при этом нередко поддерживая ее руками.
Переломы III-VII шейных позвонков
Как правило, такие переломы позвоночника являются результатом резкого сгибания шеи. Чаще всего возникают компрессионные переломы шейных позвонков, реже – оскольчатые. При неосложненных переломах пациент предъявляет жалобы на боль и ограничение движений в шее. Если перелом позвонка сопровождается разрывом связок, возникает угроза повреждения спинного мозга.
Диагностика переломов шейных позвонков
Для подтверждения перелома первого шейного позвонка выполняют рентгенограммы в специальных проекциях (снимки делают через рот). В некоторых случаях дополнительно проводят КТ позвоночника. При подозрении на переломы других шейных позвонков производится рентгенография в переднезадней и боковой проекциях.
Первая помощь при переломах шейного отдела позвоночника
При подозрении на такой перелом следует учитывать, что резкие движения могут вызывать смещение отломков и повреждение спинного мозга, поэтому действовать необходимо предельно бережно и аккуратно. Пациента укладывают на спину на носилки. Шею фиксируют специальным воротником. Голову пострадавшего нельзя тянуть или поворачивать.
Лечение переломов шейного отдела позвоночника
При неосложенных переломах позвоночника накладывают воротник Шанца или гипсовый корсет сроком до 4 месяцев. При угрозе смещения отломков проводят вытяжение петлей Глиссона или аппаратное вытяжение за череп сроком до 1 месяца, после чего выполняют иммобилизацию жестким воротником на срок до 4 месяцев. При тяжелых повреждениях производят фиксирующие операции с использованием пластин, ламинарных контракторов и трансартикулярных фиксаторов.
Причины
Причиной перелома грудных позвонков, как правило, становится травма. Например, от сильного удара, падения, высокой нагрузки.
Часто приобретаются в автомобильных авариях, при занятии спортом, прыжках в воду, физически тяжелой работе. Обычно сопровождается и другими травмами (рёбер, грудной клетки, живота, таза).
Чаще всего происходит из-за падения на ноги или ягодицы, реже − при падении тяжестей на плечи и верхнюю часть спины.
Компрессиейназываетсясжатие: повреждениепроисходитименнопутемсжатияпозвонков. Перелом12или11позвонковслучаетсячаще. Такпроисходитиз—заособенностейанатомическогостроения. Наэтипозвонкиприходитсясамаябольшаянагрузка.
Причиной компрессионного перелома может быть:
- падение или прыжок с высоты;
- травма, полученная вследствие автомобильной аварии;
- слабость позвонка или остеопороз;
- профессиональная или спортивная травма.
Здоровые позвонки характеризуются прочностью. Травмировать их не так просто, они способны выдерживать большие нагрузки.
Как правило, молодежь и представители средней возрастной группы получают травмы посредством механического воздействия.
Люди пенсионного возраста оказываются в группе риска. С годами позвонки становятся менее крепкими, они не способны выдерживать даже минимальные нагрузки. Столкнувшись с легким падением, пенсионер может «заработать» перелом.
Среди наиболее распространенных факторов, провоцирующих заболевание, выделяют следующее:
- падение с большой высоты (к примеру, неудачный прыжок в воду, падения с балкона вследствие несчастного случая и прочее);
- дорожно-транспортное происшествие;
- повреждения профессионального характера (в данном случае речь идет о спортсменах, которые неудачно упали или чрезмерно нагрузили область позвонков);
- всевозможные удары в область спины.
Во втором случае, метастазы, сопровождающие злокачественное новообразование могут разрушить структуру 11 и 12 позвонков. Также перелом может спровоцировать гемангиома 12 грудного позвонка (доброкачественное новообразование).
Причины травмы
Поясничный отдел состоит из пяти позвонков. В этой части столба они самые крупные, поскольку на них приходится самое большое давление. При компрессионном переломе происходит сжатие позвонков, они деформируются, сплющиваются, появляются трещины и разломы.
Причины повреждения делятся на две группы:
- травматическое воздействие;
- патологические процессы в организме.
В первом случае разрушение костных тканей позвоночного столба может возникнуть в результате ДТП, прыжка (падения) с высоты на прямые ноги либо ягодицы, ушиба о воду, производственной или спортивной травмы.
Поврежденным может оказаться любой сегмент:
- компрессионный перелом 1 поясничного позвонка встречается чаще всего. При своевременно начатой терапии имеет самый благоприятный прогноз на полное выздоровление, если нет повреждения осколками костного мозга или сопутствующего остеопороза;
- 2 позвонок страдает реже, травма сложна тем, что обычно при такой травме страдают соседние сегменты (первый и третий). Без лечения может привести к дестабилизации всего отдела;
- третий позвонок считается довольно стабильным, обычно травмируется при ударе непосредственно в область его расположения;
- 4 сегмент при травмах страдает редко, чаще ломается при проседании хрящей или компрессии второго и третьего позвонков;
- пятый в большинстве случаев разрушается вместе с крестцом при падении на ягодицы.
Помимо механических повреждений, позвоночник страдает от некоторых заболеваний. Так, остеохондроз провоцирует дистрофические изменения в межпозвоночных дисках и хрящах. Ткани не получают достаточного питания и воды, истончаются. Столб утрачивает амортизирующие свойства.
Остеопороз, а также дефицит кальция, других необходимых веществ, приводят к патологическим изменениям костей, которые теряют плотность. При этой патологии перелом может возникнуть в результате даже незначительной нагрузки, безопасной для здорового человека. Болезнь характерна для пожилых людей. Осложняется тем, что с годами в организме замедляются восстановительные процессы. Лечение проходит трудно, не всегда приносит 100% результат.
К повреждению иногда приводят гормональные сбои в организме. В зону риска попадают женщины в период менопаузы.
Назначить курс лечения может только врач-травматолог, основываясь на данных лабораторных исследований.
Диагностика
Врач выслушивает жалобы пациента, проводит пальпацию зоны повреждения с определением наибольшей степени болезненности, проверяет сухожильные рефлексы, мышечную силу, натяжение нервных корешков, чувствительность отдельных участков тела и конечностей.
При необходимости параллельно больного осматривает травматолог, нейрохирург, невропатолог, после чего человек направляется на инструментальное обследование:
- Рентгенографию грудного отдела в нескольких проекциях, позволяющих оценить общую степень и локализацию повреждения;
- КТ и МРТ, помогающие тщательно изучить выявленный травмированный участок, проверить степень повреждения нервных корешков, а также оценить состояние спинного мозга;
- Дополнительные виды диагностики, от денситометрии (выявление остеопороза как дополнительного патогенного фактора) до миелографии.
Только после проведения данных процедур врач сможет поставить точный диагноз и выявить степень повреждения.
Прежде, чем поставить диагноз и принять решение относительно предстоящего лечения, врач может назначить пройти комплекс диагностических процедур:.
На сегодняшний день самыми информативными являются методы: МРТ (магнитно – резонансная томография), УЗИ (ультразвуковое исследование), ЭКГ (электрокардиография работы сердечно-сосудистой системы), а так же лабораторные исследование спинномозговой жидкости и крови.
исследование органов пищеварительной системы;
электрокардиограмма.
На сегодняшний день самыми информативными являются методы: МРТ (магнитно — резонансная томография), УЗИ (ультразвуковое исследование), ЭКГ (электрокардиография работы сердечно-сосудистой системы), а так же лабораторные исследование спинномозговой жидкости и крови.
Первое, что выполняет доктор — это наружный осмотр. Осуществляется он путем пальпации. Травмированная часть выявляется в том месте хребта, где пострадавший испытывает сильный болевой синдром. Если в результате травмы появились осколки позвонка, их также можно выявить методом пальпации.
Чтобы подтвердить изначальный диагноз пациента направляют к рентгенологу и неврологу. Первый делает снимок хребта, где хорошо видны масштабы полученных повреждений. Необходимо сделать снимок в нескольких проекциях: косой, боковой и прямой. Невролог проверяет работу спинного мозга и нервных окончаний.
Когда снимок готов, необходимо осуществить его интерпретацию. Врач внимательно изучает положение суставов, их размеры и форму. Чтобы провести диагностирование максимально точно нужно использовать специальные приемы. Один из них заключается в соединении позвонков контуром. Эта методика дает возможность четко определить степень отклонения, и масштабы деформации линии хребта.
Дополнительные обследования позволяют не допустить неправильного срастания костных тканей, в результате которых, к примеру, может образоваться горб. Также необходимо осуществлять миелографию.
Эта процедура является разновидностью рентгеновского обследования. Ее проводят для оценки состояния спинного мозга.
Перед тем как специалист назначит лечение, ему необходимо провести диагностику перелома. Изначально, медик должен узнать жалобы и анамез (историю появления болезни от пациента, к примеру, больному нужно оповестить врача о ДТП, предшествующего заболеванию).
Врач осматривает пострадавшего, выясняет причину травмирования, характер симптоматики, уточняет жалобы. Если компрессионный перелом произошел на фоне тяжелой патологии: остеопороза, туберкулеза костей, опухолевого процесса, то нужно изучить анамнез, общее состояние на фоне вымывания кальция из костной ткани.
Важно знать, наблюдал ли пострадавший неврологические нарушения или сбой нервной регуляции появился только после травмы
Обязательны инструментальные исследования:
рентген грудной области, обязательно, в двух проекциях. При травмах часто страдает не только грудной, но и шейный, поясничный отдел. Для уточнения состояния этих участков врач назначает несколько снимков небольшого размера; проведение МРТ и КТ
Важно выявить степень поражения мягких и костных тканей, связочного аппарата, определить, есть ли повреждение спинного мозга, площадь распространения негативных процессов в паравертебральной зоне
Питание при компрессионном переломе позвоночника
На протяжении всего времени лечения и реабилитации после компрессии позвонков, пациенту рекомендовано придерживаться диеты. Правильное питание способствует полноценному поступлению в ткани необходимых веществ, нормализации работы ЖКТ, который подвергается негативному воздействию медикаментов, и укреплению иммунитета. Диета составляется индивидуально, учитывая все особенности организма пациента, специалист должен учитывать возможную травматизацию внутренних органов, действие лекарственной терапии, возраст пациента и малую подвижность.
После компрессионного перелома следует ввести в рацион продукты, насыщенные минералами и витаминами:
- миндаль, молочка, рыба, капуста (кальций);
- креветки, бананы, латук, орехи (магний);
- овсянка, гречка, морепродукты, орехи грецкие (цинк);
- печень, бобы, бананы, свекла, капуста (витамин B6 и кислота фолиевая).
Ограничения касаются продуктов:
- жирные, копченые, острые и соленые блюда;
- полуфабрикаты и фастфуд;
- продукты с большим количеством концентратов;
- дрожжевая выпечка;
- алкоголь, крепкий чай, либо кофе.
Принцип составления ежедневного рациона основан на восполнении потребности организма во всех необходимых микро- и макроэлементах, при этом суточная калорийность сокращена ввиду малоподвижного образа жизни.
Рекомендации по питанию больных соблюдающих постельный режим
В период, когда человек практически обездвижен, нарушаются процессы пищеварения. Больной часто жалуются на боли в желудке и нарушение дефекации. Для восстановления работы ЖКТ необходимо соблюдать правила питания больного, в особенности, если была проведена операция, и был применен наркоз.
Лечебная диета важна для больных с поражением позвоночника. Неправильная работа желудочно-кишечного тракта приводит к раздражению близкорасположенных нервных рецепторов, что вызывает болевые ощущения намного чаще и поимущественно после приема пищи.
Лежащие больные наиболее подвержены риску проблемам с питанием, так как малоподвижный образ жизни приводит к застойным процессам в желудке и кишечнике. Чтобы избежать этого, желательно соблюдать несколько рекомендаций по питанию:
- любая диета должна составляться с учетом калорийности блюд, поскольку набранный лишний вес будет создавать лишнюю нагрузку на позвоночник, что усугубит патологические процессы;
- в первые месяцы после полученной травмы больному следует питаться только дробными порциями, чтобы организм успевал усваивать поступающие продукты;
- блюда лучше приготовить на пару, либо отварить, жарка и выпечка в духовке не рекомендованы;
- на завтрак желательно съедать фруктовое пюре или жидкую кашу;
- обед должен включать суп с овощами в виде пюре;
- желательно включить полдник в виде одного перетертого фрукта;
- на ужин употребляют легкие блюда в жидком виде, поскольку в лежачем положении организм больного в ночное время не сможет полноценно переработать пищу.
Введение твердой пищи допускается только после разрешения лечащего врача, который дает согласие в зависимости от состояния больного и наблюдающихся улучшений состояния его здоровья.
Лечение
Лечение компрессионного перелома позвоночника заключается в снятии болей, стимулировании заживления мест разлома, восстановлении мышечной активности и естественной работы нервных корешков, а при необходимости — хирургическое восстановление позвонковым телом его прежнего вида и места.
Для людей, перенесших компрессионный перелом позвоночника, назначается лечение: Применение анальгетиков для устранения боли, с целью усиления эффекта назначают новокаиновые блокады, при тяжелых ситуациях врачом могут быть назначены препараты опиоидной группы.
- При необходимости операционных мероприятий используют кифопластику и вертебропластику, поскольку данные виды являются малотравматичными.
- Специальная терапия и другие способы восстановления активности мышечной системы и пластичности позвоночного столба.
В зависимости от степени тяжести повреждения, перелом лечится консервативным методом, либо с помощью операции. При консервативном методе пациенту назначаются лекарственные препараты, которые купируют болевой синдром. Помимо этого больной должен придерживаться постельного режима на жесткой кровати. Также хорошо помогает специальный корсет, поддерживающий позвоночник.
При таком способе лечения позвонок срастается приблизительно через четыре месяца. Во время лечения пациент должен избегать любых нагрузок на позвоночник, нельзя не только поднимать и носить груз, но и наклоняться, поворачивать туловище. Периодически пациенту проводится рентгенографическое исследование, благодаря которому доктор оценивает эффективность лечения и степень сращения позвонка.
При тяжелых повреждениях проводится хирургическое вмешательство с применением кифопластики. В позвонок вводится специальное вещество, благодаря чему восстанавливается его нормальная высота. При сдавлении спинного мозга устанавливается металлоконструкция, выполняющая функцию декомпрессии. При полном разрушении позвонка, доктор удаляет его осколки и ставит имплантат из искусственных материалов.
Лечение после компрессионного перелома позвоночника, как правило, консервативное. В совокупности с медикаментозной терапией этого достаточно при неосложненных вариантах. При опасных и сложных травмах может понадобиться хирургическое вмешательство. Завершающим этапом лечения является реабилитация.
В среднем, это занимает 2-3 месяца. Время, когда можно вставать и ходить, зависит от множества факторов. Восстановление может занять 2-2,5 месяца после комплексного обследования и опроса больного, а также отсутствия болевых ощущений.
Консервативное лечение подразумевает:
- медикаментозную терапию: обезболивающие средства и прочие необходимые препараты (например, антибиотики), капельницы физраствора;
- физиотерапию (фонофорез, УВЧ и пр.);
- лечебную физкультуру;
- массаж;
- постельный режим при переломе в преклонном возрасте;
- использование лечебного корсета в течение не менее 2 месяцев.
Также операция необходима, когда имеют дело с компрессионным переломом оскольчатого типа и множественные отломки могут повредить спинной мозг и нервные корешки. Хирург фиксирует не стабильно расположенные фрагменты с помощью металлоконструкций, при необходимости удаляет разрушенные части позвонков и устанавливает импланты.
Методы лечения будут напрямую зависеть от поставленного диагноза, степени повреждения и вида перелома. При лёгкой степени компрессорного и оскольчатого перелома пациент проходит консервативное лечение, в которое входит:
- Медикаментозная терапия. Используется для обезболивания. Включает в себя в основном анестетики, НПВП и наркотические анальгетики.
- Вытяжение позвоночного столба под собственным весом пациента. Больного за плечи фиксируют к краю кушетке, приподнимая её у изголовья. В таком положении, за 6−8 недель позвонки распрямляются и срастаются как нужно.
- Вытяжение за ноги. Осуществляют, если перелом сочетается с вывихом. Приподнимают нижнюю часть кровати. Фиксируют к пяточной либо к бедренной кости груз до 15 кг. Так пациенту необходимо лежать до полного вправления позвонков на свои места.
- Поддерживающий корсет. Применяется после вытяжения позвоночника, чтобы зафиксировать его до полного выздоровления. Если предыдущие методы лечения используются в стационаре, то корсет обычно назначают после выписки из больницы.
Причины возникновения
У молодежи и людей среднего возраста травма появляется в результате неудачного падения или удара. Если говорить о пациентах старше шестидесяти лет, то компрессия, как правило, является следствием хронических патологий позвоночного столба.
Условно причины перелома грудного отдела можно разделить на две группы – травматические и связанные с внутренними заболеваниями, протекающими в организме. Спровоцировать компрессию позвоночника могут срывы с высоты, неудачный прыжок в бассейн, бытовые ушибы, падение во время гололеда, ныряние в мелководье, сильный удар в спину и др. Опасными в плане получения повреждения считаются акробатика и гимнастика. К сдавливанию грудных позвонков может привести избыточная нагрузка у молодых людей.
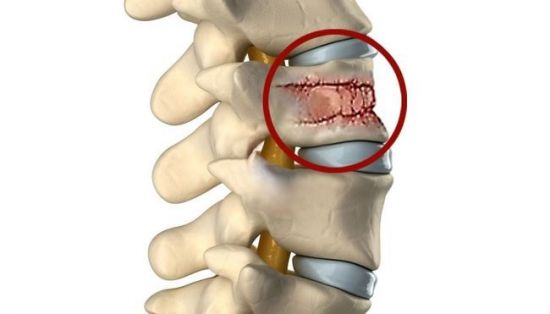 При компрессионном переломе позвонки сжимаются вдоль своей вертикальной оси, при этом сам хребет не смещается в стороны
При компрессионном переломе позвонки сжимаются вдоль своей вертикальной оси, при этом сам хребет не смещается в стороны
Перелом можно получить при ДТП, спортивных тренировках или соревнованиях, из-за обвала здания. В группе риска находятся люди, которые трудятся на потенциально опасной работе. Сюда можно отнести лесорубов, каскадеров, строителей, шахтеров. Среди спортсменов большой риск получения травмы присутствует у парашютистов, тяжелоатлеты, единоборцы.
Компрессионный перелом может быть следствием таких расстройств в организме:
- онкология, в частности, миеломная болезнь;
- гемангиома;
- метастазы;
- туберкулез кости;
- рахит;
- железодефицитная анемия;
- авитаминоз;
- остеомаляция;
- эндокринные сбои;
- остеомиелит;
- нарушение обменных процессов;
- дисплазия;
- аутоиммунные заболевания;
- системное заболевание скелета;
- инфекционное поражение костей.
Наиболее распространенной причиной компрессионного перелома грудного отдела является остеопороз. В группе риска находятся пациенты старшего возраста. В результате вымывания кальция и фосфора кости становятся хрупкими и пористыми.
Признаки повреждения
Перелом 7 позвонка грудного отдела позвоночника сопровождается разной, по силе проявления и комбинации характерных признаков, симптоматической картиной. По большей части это зависит от вида и степени тяжести перелома, а именно от того, поврежден или нет спинной мозг и отходящие от него спинномозговые корешки.
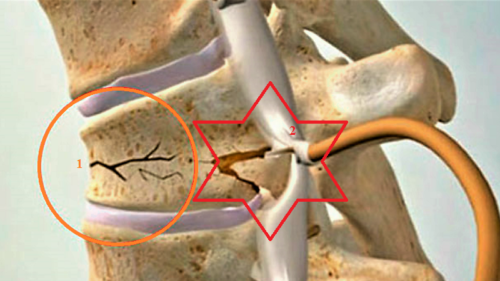
Клинообразная компрессия (1) и осколок тела сломанного позвонка, ущемляющего корешок спинного мозга (2)
Симптомы компрессионного перелома в средне-грудном отделе у детей:
- Жалобы на неприятные ощущения или ноющую боль, возникающих периодически и усиливающихся во время активных движений, особенно тех, которые добавляют осевую нагрузку на позвоночник, например, переноска портфеля, вис на шведской стенке. Боль может ощущаться только локально — между лопатками, а может распространяться и на всю грудную клетку.
- Резкое изменение поведения и психоэмоционального фона. Снижается физическая активность и работоспособность. Движения становятся плавными и осторожными. Повороты в сторону зачастую выполняются всем телом (переставляя ноги). Присутствует повышенная раздражительность, плаксивость, капризность, потеря аппетита.
- При попытке взрослого коснуться травмированной спины ребенка возможно проявление немотивированного недовольства и уклонение от контакта.
Во время беседы с ребенком, врач или родитель может выяснить, что недавно было падение или другое воздействие на центр спины, которое вызвало резкую острую боль и, возможно, рефлекторную задержку дыхания.
Поэтому если ребенок жалуется, даже не на боль, а на дискомфорт в спине, и недавно он падал или была другая причина, которая могла вызвать повреждение позвонков, сходить на консультацию к врачу нужно обязательно. Цена игнорирования такой травмы и ее нелечения — это клинообразная деформация тела позвонка.
Она не только сохранится до конца жизни, но и обязательно, и достаточно быстро, станет причиной таких последствий как: хроническая радикулопатия, кифоз, остеохондроз (межпозвоночная грыжа, остеофиты), спондилолистез, болезнь Кюммеля.
Симптомы переломов грудного отдела позвоночника
Перелом легко диагностируется на рентгене.
Симптомы, которые могут наблюдаться по отдельности или идти в комплексе:
- внезапный хруст или треск в позвоночнике;
- интенсивная локальная боль непосредственно после случившейся травмы;
- болезненность при пальпации травмированного участка;
- угнетение опорно-двигательных функций в проблемной зоне;
- нарастание болезненных явлений при движении и любой попытке изменить позу, при совершении глубокого вдоха, покашливании;
- отек мягких тканей вблизи произошедшего поражения;
- ощущение парестезий в ногах (покалывание, онемение, потеря чувствительности и пр.), слабость нижней половины тела (чаще нижних конечностей);
- тошнота, проблемы с глотанием, удушье;
- боль в области живота и/или грудной клетки, в основном при оскольчатой форме;
- потеря сознания от болевого шока.
Особенно агрессивен в плане своего проявления и развития осложнений оскольчатый перелом, при котором характерно раздробление позвонка на костные фрагменты. Отколовшиеся осколки с высокой долей вероятности могут травмировать спинной мозг, сосудистые и нервные ветви, вслед за этим, стремительно повлечь серьезную дисфункцию тазовых органов и паралич ног. Самая опасная разновидность травмы встречается крайне редко: из всех возможных переломов позвоночного столба на ее долю приходится 10%-12%.
Симптомы
Симптоматика перелома грудного отдела позвоночника следующая:
- боли;
- ограничение движений;
- нарушение чувствительности ниже места перелома;
- локальная отечность мягких тканей;
- нарушение работы внутренних органов.
Характеристики болей:
- по локализации – отмечаются в спине в районе повреждения;
- по распространению – как таковой классической иррадиации нет, но боли в соседних локациях могут возникать из-за ушиба;
- по характеру – ноющие, тянущие;
- по интенсивности – средней интенсивности;
- по возникновению – возникают в момент травмы, усиливаются при попытке двигательной активности.
Обратите внимание
При переломе грудного отдела позвоночника характерным будет следующий признак: пострадавшие отмечают, что в момент травматического повреждения они ощутили задержку дыхания.
Ограничение движений может быть частичным или полным, оно в основном наблюдается со стороны нижних конечностей.
Локальная отечность мягких тканей возникает в районе повреждения и может нарастать в первые часы с момента получения травмы. Также в этой области может возникать гематома как следствие повреждения кровеносных сосудов.
Нарушение работы внутренних органов проявляется в виде:
- пареза кишечника;
- задержки мочеиспускания.
Парез кишечника, в свою очередь, проявляется в виде:
- метеоризма;
- задержки отхождения каловых масс.
Клинические проявления патологических переломов грудного отдела позвоночника немного другие, чем клиника травматических переломов – в целом симптоматика менее выражена. Сам момент травмы не сопровождаются:
- резкой болью;
- задержкой дыхания.
Далее клиническая картина также менее выражена:
- болевые ощущения менее неинтенсивные, нерезкие;
- отечность мягких тканей отсутствует или незначительная;
- если возникает ограничение движений, то оно зачастую незаметное.
Последняя закономерность развивается по той причине, что патологическому перелому уже предшествовало нарушение со стороны позвонков, которое также вызывало боевые ощущения. Из-за этого пострадавшие могут обратиться в клинику только через длительное время после травмирования спины.
В ряде случаев при невыраженных патологических переломах наступает консолидация (иными словами, сращение фрагментов позвонка) без медицинского вспоможения. Из-за этого последствия таких переломов впервые диагностируются во время профилактического осмотра или планового исследования при остеопорозе.
При оскольчатом типе переломов грудных позвонков клиническая картина похожа на клинику компрессионного перелома позвоночника, но при этом болевой синдром, отечность и ограничение движений более отчетливые. Общее состояние пострадавшего – средней степени тяжести или тяжелое, намного реже близкое к удовлетворительному. При оскольчатом переломе чаще возникают:
- неврологические нарушения;
- травматический шок;
- задержка мочеиспускания;
- нарушения со стороны кишечника.
При оскольчатых переломах неврологические нарушения диагностируют в около 90% всех клинических случаев.
Клинические проявления совершенно разные – в зависимости от того, были повреждены нервные корешки или спинной мозг. Это могут быть:
- парезы;
- нарушение чувствительности на ограниченном участке мягких тканей;
- нарушение функции тазовых органов разной степени;
- полный паралич (обездвиживание).
Нередко неврологические нарушения со временем прогрессируют.
Повреждение нервных корешков и спинного мозга может быть:
- одномоментным (сразу же при травме);
- постепенным.
В последнем случае неврологическая симптоматика развивается из-за того, что нарушается кровоснабжение спинного мозга – а оно страдает из-за послетравматического сужения спинномозгового канала.
Что касается компрессионных переломов, то в большинстве случаев неврологическая симптоматика не проявляется. Нарушения иннервации, как правило, проявляются при сочетании таких признаков, как узкий анатомический позвоночный канал и значительное уменьшение высоты позвонка. При этом могут возникнуть нарушения двигательной активности и чувствительности, проявления пареза кишечника и задержка мочеиспускания.







