Митральный стеноз
Содержание:
Патогенез (что происходит?) во время Митрального стеноза (стеноза митрального клапана):
В норме у взрослых площадь отверстия митрального клапана составляет 4-6 кв. см. При митральном стенозе она становится меньше 2 кв. см, что ведет к повышению трансмитрального градиента давления. При тяжелом стенозе (менее 1 кв. см) для поддержания сердечного выброса давление в левом предсердии должно быть около 25 мм рт. ст. Растет давление в легочных венах и капиллярах, уменьшается податливость легких и появляется одышка при нагрузке. Первые приступы одышки обычно возникают в ответ на увеличение кровотока через клапан, поскольку при этом растет трансмитральный градиент давления.
Для определения тяжести стеноза надо измерять и трансмитральный градиент давления, и объемную скорость кровотока. Последняя зависит не только от сердечного выброса, но и от ЧСС: тахикардия укорачивает в основном диастолу (то есть время, в течение которого кровь должна пройти через митральный клапан), поэтому при одних и тех же сердечном выбросе и площади отверстия митрального клапана более высокая ЧСС сопряжена с более высоким трансмитральным градиентом давления.
Аналогичные рассуждения справедливы для трикуспидального стеноза.
При изолированном митральном стенозе диастолическое давление в левом желудочке нормальное; повышение его говорит о систолической или диастолической дисфункции левого желудочка, что возможно при сопутствующих аортальных пороках, митральной недостаточности, артериальной гипертонии, ИБС, ревматическом миокардите. Систолическая дисфункция левого желудочка (снижение фракции выброса) имеется у 25% больных с давним тяжелым митральным стенозом. Она вызвана длительным снижением преднагрузки и склеротическими изменениями базальных отделов левого желудочка, примыкающих к митральному кольцу. Если сохраняется синусовый ритм, то на кривых давления в левом предсердии и ДЗЛА при изолированном митральном стенозе видны высокоамплитудные волны A (мощная систола предсердий) и пологий Y-спад (медленное снижение давления после открытия митрального клапана).
Если при митральном стенозе, как и при любых других заболеваниях левых отделов сердца, систолическое давление в легочной артерии превышает 50 мм рт. ст., то правый желудочек перестает с ним справляться, происходит дилатация правого желудочка и повышается диастолическое давление в нем. Во время нагрузки давление в левом предсердии, ДЗЛА и давление в легочной артерии возрастают еще больше. При тяжелом стенозе давление в легочной артерии высокое и в покое, изредка оно даже достигает АД.
Сердечный выброс. В покое возможны как нормальный (при высоком трансмитральном градиенте давления), так и сниженный сердечный выброс (при низком градиенте давления). При умеренном стенозе сердечный выброс в покое близок к норме, но при нагрузке он увеличивается недостаточно. При тяжелом стенозе, особенно на фоне резко повышенного легочного сосудистого сопротивления, сердечный выброс в покое снижен, а при нагрузке не растет или даже падает. Главная причина снижения сердечного выброса — препятствие наполнению левого желудочка, но иногда играет роль и дисфункция одного или обоих желудочков.
Легочная гипертензия. Клиническую картину и гемодинамику при митральном стенозе во многом определяет давление в легочной артерии.
Причины легочной гипертензии:
- пассивная передача давления из левого предсердия;
- спазм легочных артериол в ответ на повышение давления в легочных венах;
- отек стенок мелких легочных сосудов;
- облитерация легочных сосудов.
Тяжелая легочная гипертензия ведет к недостаточности клапана легочной артерии, трикуспидальной недостаточности и правожелудочковой недостаточности.
Изменение легочных сосудов играет и защитную роль, препятствуя застою в легких: сужение артериол не дает легочным капиллярам переполняться при нагрузке и уменьшает приток крови к стенозированному митральному клапану, но при этом снижается и сердечный выброс.
Лечение
Консервативная (медикаментозная) терапия возможна только на 1 стадии, затем строго хирургическая. Это первый и главный этап этиотропной курации процесса в развитых степенях.
Препараты
- Ингибиторы АПФ. Нормализуют артериальное давление. Устраняют патологическое сужение сосудов. Перинева, Престариум и их анлоги.
- Сердечные гликозиды. Настойка ландыша, Дигоксин. Искустсвенно регулируют силу и частоту сокращений органа.
- Бета-блокаторы. Карведилол, Метопролол, Анаприлин.
- Антагонисты кальция. Предпочтение отдается Верапамилу.
- Антикоагулянты. Не позволяют сформироваться тромбам. Основное наименование — Гепарин.
- Средства для нормализации реологических свойств крови (Курантил, Аспирин и его модификации).
- Диуретики. При формировании отеков или асцита (скопление жидкости в брюшной полости). Лучше мягкого действия, чтобы не навредить почкам. Гипотиазид, Фуросемид.
- На фоне инфекционных поражений сердечной мышцы назначаются средства антибактериального плана. Конкретное наименование подбирается исходя из предполагаемого возбудителя патологического процесса. Лекарство основного ряда — пенициллин и его торговые, смешанные вариации.
Без курации вероятны осложнения митрального стеноза со стороны нервной и кровеносной систем.
Хирургические методики
Оперативное вмешательство показано во всех остальных ситуациях, но оно имеет основное противопоказание — терминальная стадия патологического процесса. Это уже безвыходное положение.
Помощь паллиативная, для облегчения состояния. В зависимости от разновидности изменений и характера патологии, можно говорить о таких методиках радикального вмешательства:
Протезирование. Используется при полном или преимущественно разрушении анатомической структуры. Например, после эндокардита или обширного инфаркта.
Иссечение сращений или спаек. Наиболее простой, в то же время эффективный способ курации на любой стадии. Не подходит только на фоне деструкции кардиального образования.
Баллонирование. Используется при стенозе, не сопряженном с заращением. Эффективен далеко не всегда.
После операции пациент какое-то время находится в стационарных условиях (до двух недель).
Это самый опасный период. Выписываться по собственной воле раньше не рекомендуется. Возможны грозные последствия, вплоть до резкой остановки сердца на фоне мнимого благополучия.
В дальнейшей жизни показано соблюдения ограничений: никакого алкоголя, сигарет, интенсивных физических нагрузок.
Народные рецепты неэффективны. Это пустая трата времени и сил.
Другие заболевания из группы Болезни системы кровообращения:
| Алкогольная дилатационная кардиомиопатия |
| Аневризма брюшной аорты |
| аортальная недостаточность |
| Аортальный стеноз |
| Аритмогенная дисплазия правого желудочка |
| Аритмогенная правожелудочковая кардиомиопатия |
| Артериальная гипертензия |
| Вирусный кардит |
| Гипертрофическая кирдиомиопатия |
| Дилатационная кардиомиопатия |
| Идиопатическая дилатационная кардиомиопатия |
| Изолированный губчатый миокард |
| Ишемическая дилатационная кардиомиопатия |
| Кандидозный эндокардит |
| Миокардиты |
| митральная болезнь |
| Митральный стеноз (стеноз митрального клапана) |
| Нейроциркуляторная дистония |
| Острая ревматическая лихорадка (ревматизм) |
| Первичный гиперальдостеронизм |
| Перикардиты |
| Пороки сердца приобретённые |
| Ревматическая хорея |
| Рестриктивные кардиомиопатии |
| Симптоматические артериальные гипертензии |
| Сочетанный аортальный порок сердца |
| трикуспидальная недостаточность |
| трикуспидальный стеноз |
| Эндокардит инфекционный |
| Эссенциальная артериальная гипертензия |
Виды и причины
Пороки делятся на врождённые и приобретённые. Врождённые — формируются во время вынашивания плода. Могут быть следствием нарушенного внутриутробного развития плода или перенесённой инфекции. Патология выявляется во время ультразвукового исследования. Сразу после рождения у ребёнка развивается гипоксия (кислородное голодание) и нарушение дыхательной функции.
Нормальное строение сердца
Приобретённый порок развивается в течение жизни. Специалисты выделяют комбинированные и сочетанные пороки. При комбинированных одновременно присутствуют сужение отверстий и недостаточность клапанов.
Провоцирующими факторами являются:
- аутоиммунные болезни, вызванные стрептококковой инфекцией;
- инфекционные заболевания;
- туберкулёз;
- болезни соединительной ткани.
Основной причиной митрального порока считаются ревматоидные проявления. Патология встречается в 80% случаев. Ревматизм поражает все структурные составляющие сердечной мышцы. После перенесённого воспаления на митральном клапане происходит утолщение фиброзной ткани (разновидность соединительной ткани). Рубцевание укорачивает створки, не давая нормально открывать клапан.
Митральный порок подразделяют на:
- митральный стеноз;
- недостаточность сердечного клапана;
- сложный (сочетание первых двух форм).
Достаточно часто кардиологи выявляют пролапс митрального клапана. Это провисание одной или обеих стенок клапана в левое предсердие при сжимании левого желудочка. Патология не оказывает серьёзного влияния на самочувствие человека. Встречается у 25% населения, чаще страдают женщины в возрасте до 30 лет.
Митральный стеноз сердца
Характеризуется слипанием стенок клапана. Со временем створки склеиваются, что вызывает сужение отверстия. В результате кровь плохо перераспределяется в левый желудочек из левого предсердия, вызывая его переполнение. Норма митрального отверстия составляет от 2–6 см2. При сужении до 1 см2 давление в лёгочном предсердии увеличивается до 200 мм рт. ст., заставляя с усилием проталкивать кровь.
Стенки клапана склеиваются, вызывая сужение отверстия
Повышенное давление и увеличенное кровенаполнение вызывает рост левого предсердия. Если болезнь прогрессирует, возможен отёк лёгкого. Со временем застойные проявления распределяются на правую часть сердца, вызывая отёчность всего тела.
Видео о митральном пороке сердца от Московского медицинского университета И.М. Сеченова
Митральная недостаточность
При этой аномалии створки клапана закрываются не полностью, кровь идёт обратно в левое предсердие, которое постепенно растягивается и гипертрофируется.
Первое время организм использует защитные механизмы, но застойные явления в итоге вызывают увеличение правого отдела сердца.
Комбинированный порок
Если ревматоидный артрит поражает несколько отверстий и клапанов сердечной мышцы, говорят о комбинированном или сложном пороке. Проявляется в недостаточности митрального и аортного клапанов, сужении устья аорты и ограниченности двустворчатого клапана.
Вызывают серьёзные нарушения в работе сердца. Осложнениями выступают: хаотичный ритм сердца, тромбоэмболия (острая закупорка кровеносного сосуда тромбом). Течение болезни часто неблагоприятно и приводит к смерти.
Лечение стеноза МК
Стеноз митрального клапана – хроническое прогрессирующее заболевание. Полного излечения добиться невозможно, но лекарственные препараты помогают приостановить патологию. Показания к хирургическому лечению целесообразны при необратимых изменениях в анатомии сердца. После проведения хирургической операции состояние больных становится лучше. К сожалению, может произойти повторное сужение клапанного отверстия. По статистике, это происходит у 30% пациентов по истечении 10 лет после операции.
Медикаментозное лечение заболевания
Применение лекарственных препаратов позволяет приостановить процесс на ранней стадии. Лекарства облегчают состояние больного и помогают сердцу лучше работать. Они предотвращают тромбообразование и развитие инфекций, а также уменьшают риск рецидива заболевания.
Для снижения давления пациентам назначают АПФ-ингибиторы в виде лизиноприла и престариума. Эти препараты улучшают функции клеток сердца и укрепляют их. Блокаторы адренорецепторов приводят в норму ритм сердца, уменьшают интенсивность его сокращений. Это Небилет, Корвитол или Коронал. С помощью Нитронга, Сустака и Нитроглицерина улучшают кровоток в мелких капиллярах, а также обменные процессы в тканях и органах.
Для регуляции интенсивности сокращений сердечной мышцы врачи прописывают препараты на основе наперстянки (дигоксин или дигитоксин). В целях профилактики тромбоэмболий и тромбозов назначают кардиоаспирин и тромбоасс. Гепарин способствует разжижению крови и не допускает слипания её клеток.
При прогрессировании стеноза митрального клапана в организме больного накапливается много жидкости. Вывести её помогают мочегонные средства (препараты тиазидового ряда). Они уменьшают отёчность и снижают давление.
В тяжёлых случаях больным назначают антибактериальные средства – для предупреждения вторичных инфекций.
Важно!
Все препараты надо принимать только по назначению врача.
Хирургическое лечение митрального стеноза
Оперативное вмешательство показано не во всех случаях. Его не проводят при слабой фракции сердечного выброса. Речь идёт о критическом сужении МК при площади отверстия 1 см2 и меньше. Также операцию нельзя делать в тяжёлых случаях, когда болезнь запущена. Противопоказаниями являются острые патологии и хронические заболевания в стадии обострения.
Задачи хирургического лечения стеноза МК:
- восстановление кровообращения;
- снятие симптоматики;
- улучшение прогноза на будущее.
Баллонная вальвулопластика
Для этой операции применяют метод зондирования. На конце зонда закреплён специальный баллон-расширитель. Инструмент аккуратно вводят в крупные сосуды. Когда баллон достигает сердца, он расширяется, увеличивая просвет между створками митрального клапана. Длительность процедуры составляет 2 часа.
Вальвуолопластику используют при любой степени стеноза МК. При этом, створки не должны быть кальцифицированы, а в левом предсердии не должно быть тромбов. Операция помогает и при мерцательной аритмии. Перед вмешательством у больного нужно исключить митральную регургитацию и множественные пороки сердца. Противопоказанием являются запущенные формы атеросклероза коронарных артерий.
Открытая комиссуротомия
Кардиохирург проводит иссечение рубцов и спаек, мешающих работе МК. Операция показана, если баллонную вальвулопластику провести невозможно. Комиссуротомию делают при всех видах стеноза. Больной находится под общим обезболиванием. Хирург вскрывает полость сердца и рассекает суженный клапан с помощью скальпеля.
https://youtube.com/watch?v=T6h09WuDHrA
Протезирование клапана
Полное протезирование МК проводят в случае необратимых процессов в его створках. Операцию делают на открытом сердце, митральный клапан удаляют полностью, заменяя на новый. Митральные клапаны изготавливают из механических и биологических материалов.
Это интересно!
Митральный клапан, похожий на человеческий, можно сделать из сердца свиньи. Ткань хорошо приживается в организме человека, потому что свиньи генетически близки к людям.
Изменения гемодинамики при митральном стенозе
При митральном стенозе наблюдается уменьшение митрального отверстия. Площадь митрального отверстия в норме колеблется от 4 до 6 см^2. Уменьшение митрального отверстия до 2 — 2,5 см^2 практически не вызывает нарушений гемодинамики.
Поначалу повышение градиента отсутствует в покое и развивается только при нагрузке, когда объем крови, проходящей через митральный клапан, увеличивается. Со временем для возникновения легочной гипертензии требуется все меньшая нагрузка, ее эпизоды становятся все более частыми и длительными и, наконец, она становится постоянной. При резком сужении митрального отверстия значительное повышение давления в легочных капиллярах вызывает рефлекторный спазм легочных артериол. Это ограничивает переполнение легочных сосудов, но ведет к резкому повышению давления в артериолах (активная легочная гипертензия), в результате чего давление в малом круге кровообращения достигает 60 мм рт. ст. и более, может даже превысить уровень давления в большом круге. Нагрузка на правый желудочек (ПЖ) резко возрастает и происходит его гипертрофия. При этом в ПЖ резко возрастает как систолическое, так и конечное диастолическое давление. На поздних стадиях заболевания декомпенсация порока характеризуется застоем крови в обоих кругах кровообращения с развитием клинической картины левожелудочковой и правожелудочковой недостаточности. Величина сердечного выброса в покое у разных больных митральным стенозом может существенно варьировать. В большинстве случаев умеренное сужение левого атриовентрикулярного отверстия сопровождается нормальным сердечным выбросом в покое. Однако при физической нагрузке, психоэмоциональном напряжении или тахикардии, вызванной лихорадкой и другими причинами, наблюдается существенно меньший прирост ударного объема (УО), чем у здоровых лиц. У больных с выраженным митральным стенозом, особенно при значительной легочной артериальной гипертензий, сердечный выброс оказывается сниженным уже в покое. При физической нагрузке он увеличивается незначительно или даже падает. Неспособность ЛЖ к адекватному увеличению У О во время нагрузки носит название «фиксированного» УО. Таким образом, сужение левого атриовентрикулярного отверстия приводит к следующим морфологическим и гемодинамическим изменениям:
Последствия сужения левого атриовентрикулярного отверстия
Гипертрофия и дилатация левого предсердия
Легочная гипертензия
Гипертрофия и дилатация правого желудочка
«Фиксированный» ударный объем
Наиболее частыми осложнениями митрального стеноза являются:
Осложнения митрального стеноза:
фибрилляция и трепетание предсердий
образование внутрисердечных тромбов и тромбоэмболии в артерии большого круга кровообращения
относительная недостаточность трехстворчатого клапана
относительная недостаточность клапана легочной артерии
развитие сердечной недостаточности
Симптомы
Стеноз митрального клапана долгое время может протекать бессимптомно. С момента первой инфекционной атаки (после ревматизма, скарлатины или ангины) до появления первых характерных жалоб больного, проживающего в условиях умеренного климата, может пройти около 20 лет, а с момента появления выраженной одышки (в покое) до смерти больного проходит около 5 лет. В жарких странах данный порок сердца прогрессирует быстрее.
При легком стенозе митрального клапана жалобы больными не предъявляются, но при их обследовании могут выявляться многие признаки нарушения в функционировании митрального клапана (повышение венозного давления, сужение просвета между левым предсердием и желудочком, увеличением размеров левого предсердия). Резкий подъем венозного давления, который может вызываться различными предрасполагающими факторами (физической нагрузкой, половым актом, беременностью, тиреотоксикозом, лихорадкой и другими состояниями), проявляется одышкой и кашлем. Впоследствии, при прогрессировании митрального стеноза, у больного резко снижается выносливость к физическим нагрузкам, они подсознательно пытаются ограничивать свою активность, появляются эпизоды сердечной астмы, тахикардия, аритмии (экстрасистолия, мерцательная аритмия, трепетание предсердий и др.) и может развиваться отек легкого. Развитие гипоксической энцефалопатии приводит к появлению головокружения и обмороков, которые провоцируются физической нагрузкой.
Критическим моментом в прогрессировании этого заболевания становится развитие постоянной формы мерцательной аритмии. У больного наблюдается усиление одышки и наблюдается кровохарканье. Со временем признаки застоя в легких становятся менее выраженными и протекают легче, но постоянно нарастающая легочная гипертензия приводит к развитию правожелудочковой недостаточности. У больного появляются жалобы на отеки, резкую слабость, тяжесть в правом подреберье, кардиалгии (у 10% пациентов) и могут выявляться признаки асцита и гидроторакса (чаще правостороннего).
При осмотре больного определяется цианоз губ и характерный малиново-цианотичный румянец на щеках (митральная бабочка). Во время перкуссии сердца выявляется смещение границ сердца влево. При выслушивании тонов сердца определяется усиление I тона (хлопающий тон) и добавочный III тон («ритм перепела»). При наличии выраженной легочной гипертензии и развитии недостаточности трикуспидального клапана во втором подреберье выявляется раздвоение и усиление II тона, а над мечевидным отростком грудины определяется систолический шум, который усиливается на пике вдоха.
У таких больных часто наблюдаются заболевания дыхательной системы (бронхиты, бронхопневмонии и крупозные пневмонии), а отрыв тромбов, образующихся в левом предсердии, может приводить к тромбоэмболиям сосудов головного мозга, конечностей, почек или селезенки. При перекрытии тромбами просвета митрального клапана у больных появляется резкая боль в груди и обмороки.
Также стеноз митрального клапана может осложняться рецидивами ревматизма и инфекционным эндокардитом. Повторные эпизоды тромбоэмболии легочной артерии нередко заканчиваются развитием инфаркта легкого и приводят к смерти больного.
Диагностика
Диагностируют митральный стеноз в несколько этапов:
- Первичным осмотром пациента и прослушиванием тонов сердца.
- Инструментальными методами диагностики (УЗИ, ЭХО и ЭКГ, рентгенограмма).
- Клиническими лабораторными методами исследования (анализы крови, плазмы, мочи).
1. Первичный осмотр
При первичном осмотре врач обращает внимание на следующие симптомы:
- Бледность и цианоз периферических отделов тела (кончиков пальцев, ушей, носа).
- Характерную форму румянца («кукольный»), симметрично расположенного на щеках под глазными впадинами.
- Типичный «хлопающий» звук сердца при выслушивании.
- Дрожание (или «мурлыкание») в области сердца при наложении ладони на грудную клетку.
- Хрипы в легких.
- Увеличение живота (из-за асцита), расширение границ и болезненность печени (при прощупывании).
- Периферические отеки (лодыжек, кистей).

Асцит – патологическое скопление жидкости в брюшной полости
2. Инструментальные методы диагностики
- С помощью ЭКГ диагностируют нарушения ритма, типичные для утолщения стенок левого предсердия, блокады (пучка Гиса).
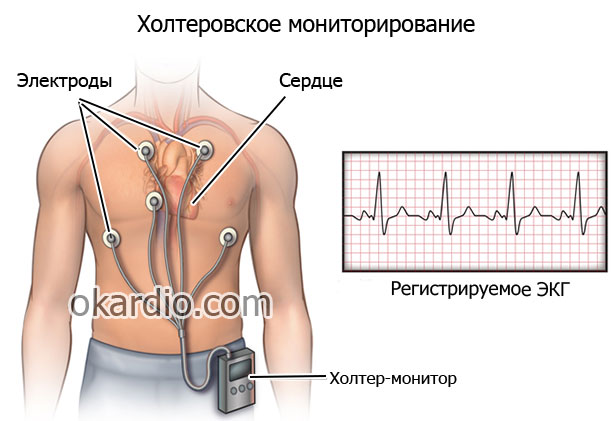
- Мониторирование по Холтеру (суточная ЭКГ) назначают для определения степени нарушений (изменения ритма сердца в течение длительного периода, в течение ночи), выявления некоторых отклонений, которые невозможно зарегистрировать с помощью обычной ЭКГ.
- Рентгенографией диагностируют увеличение размеров сердечной мышцы, застой в легочных сосудах.
- С помощью УЗИ определяют размеры стеноза и его площадь (таким образом устанавливают стадию патологии), подвижность и толщину створок клапана, наличие внутренних образований (пристеночных тромбов), степень нарушений гемодинамики, изменения строения сердца (дилатацию и гипертрофию).
- Иногда для определения разницы давления в правых и левых отделах сердца производят катетеризацию (введение катетера со специальным наконечником в полость органа).
3. Клиническая лабораторная диагностика
Исследуют свертывающие факторы крови: протромбиновый индекс, тромбопластиновое время, коагулограмму, фибриноген, определяют время свертывания и длительность кровотечения, это позволяет назначить адекватную лекарственную профилактику тромбоза и тромбоэмболии.
Определяют наличие ревматоидного фактора (ревматоидные заболевания в 80% провоцируют митральный стеноз).
Определяют количество тромбоцитов в формуле крови (профилактика образования тромбов).
Определяют уровень креатинина (функциональная недостаточность почек), холестерина и триглицеридов (чтобы не допустить повторного сужения клапана после операции), глюкозы, печеночные пробы (функциональное состояние печени).







