Особенности подготовки к эко: этапы проведения процедуры по дням, продолжительность и используемые препараты
Содержание:
- Противопоказания к ЭКО у мужчин
- Как повысить шансы на беременность при планировании ЭКО
- Как долгодлится подготовительный этап?
- Что можно почувствовать после подсадки?
- Медикаменты
- Показания и противопоказания
- Что такое ЭКО
- Почему попытка ЭКО может оказаться неудачной, от каких факторов это зависит?
- Эффективность ЭКО в естественном цикле
- Полезная информация
- Кому подойдет программа ЭКО базовое?
- Преимущества программы
- Стоимость ЭКО базового
- Достоинства короткого протокола
- Подвиды короткого протокола
- Подготовка
- Что такое ЭКО?
- Виды стимуляции при ЭКО
- В каких случаях делают ЭКО?
Противопоказания к ЭКО у мужчин
В связи с тем, что мужчина участвует только в процессе самого оплодотворения, ограничений для него при экстракорпоральном оплодотворении гораздо меньше и подавляющее большинство из них – относительные, то есть потенциально преодолимые. У будущих отцов наиболее распространенными противопоказаниями к ЭКО являются:
Половые инфекции. Сифилис, гонорея, хламидиоз, микоплзмоз, герпес, ВИЧ и другие венерические заболевания – распространенная причина отказа от проведения ЭКО с использованием спермы их носителя. Однако, существующие методы лечения этих патологий, а также очистки эякулята от возбудителей в подавляющем большинстве случаев позволяют получить чистый генетический материал, пригодный для экстракорпорального оплодотворения.
- Нарушения качества спермы. Другой распространенной, но преодолимой проблемой, с которой сталкиваются мужчины при проведении ЭКО – недостаточное количество или полное отсутствие здоровых и активных сперматозоидов в эякуляте. Качество спермы можно повысить, исключив из жизни будущего отца вредоносные факторы, такие как стрессы, излучение, вредные привычки и т. д. Если это не помогает, врач может отобрать из его спермы наиболее жизнеспособную половую клетку и искусственно внедрить ее в яйцеклетку. При полном отсутствии сперматозоидов в эякуляте их можно извлечь непосредственно из яичка.
- Онкологические заболевания. В отличие от женщин, у мужчин рак не является абсолютным противопоказанием к ЭКО, так как не затрагивает половые клетки. Однако, забор генетического материала у страдающего онкологией отца лучше выполнить до противоопухолевой терапии, так как воздействие химических средств и/или излучения существенно снижает количество жизнеспособных и активных сперматозоидов.
К абсолютным противопоказанием для мужчин при проведении ЭКО можно отнести патологии, при которых их организм не вырабатывает сперматозоиды, из-за чего их нельзя извлечь ни из эякулята, ни из яичек. Это могут быть как врожденные аномалии развития половых органов, приобретенное отсутствие тестикул, некоторые эндокринные расстройства и другие нарушения. В таком случае единственный выход – воспользоваться генетическим материалом мужчины-донора.
Как повысить шансы на беременность при планировании ЭКО
Наступление беременности при ЭКО зависит от многих факторов. Ни один врач не может дать стопроцентной гарантии успеха. Но, все же, подготовка к ЭКО предусматривает ряд рекомендаций, которые помогут женщине более уверенно себя чувствовать и скорее стать матерью:
- За несколько месяцев до процедуры необходимо бросить курить (если такая вредная привычка есть), причем и мужу, и жене. Никотин и смолы негативно влияют как на репродуктивную систему женщины, так и на качество спермы у мужчины. Для выведения вредных веществ из организма понадобится время.
- Лекарства любые (даже от простуды) следует принимать только после консультации с врачом. Это касается и планирования ЭКО Калининград, и самой беременности.
- Следует полностью отказать от алкоголя, ограничить потребление кофе. Алкогольные напитки негативно влияют на репродуктивную функцию, могут вызвать патологии развития плода.
- Необходимо следить за весом, на шанс забеременеть негативно влияет как его недостаток, так и превышение допустимых норм. Индекс веса рассчитывают по формуле. Масса тела делится на рост в метрах и в квадрате. Нормальный индекс должен быть в пределах 19-30 кг/м².
- Три месяца до зачатия и три месяца после него следует принимать 400 мкг фолиевой кислоты в день. Она является одним из основных витаминов, отвечающих за успешное протекание беременности.
- Сделать прививки от краснухи, если антител к этому заболеванию нет, либо их титр недостаточный. Краснуха вызывает выкидыши на первых месяцах беременности и серьезную патологию плода.
- Врачи, которые занимаются планированием ЭКО в Калининграде, рекомендуют женщинам заниматься спортом 3-4 раза в неделю. Тренировки не должны быть слишком интенсивными. Регулярные занятия помогают нормализовать вес, улучшить кровоток во внутренних органах, укрепить мускулатуру пресса, улучшить здоровье.
Как долгодлится подготовительный этап?
ЭКО – крайне важный шаг в историилюбой бездетной семьи, ведь это возможность родить желанного малыша, а возможнодаже и не одного.
И в первую очередь встает вопрос:а что нужно сделать, чтобы процедура ЭКО стала возможной? Как подготовиться кЭКО? И сколько будет длиться эта подготовка?
Дать однозначный ответ напоставленные вопросы невозможно, потому что для каждой пары подбирается индивидуальноелечение, а длительность подготовительного периода перед ЭКО зависит от многихфакторов, к которым можно отнести:
1. Продолжительность сдачианализов и ожидания результатов анализов.
2. Длительность менструальногоцикла женщины и, соответственно, время созревания яйцеклеток.
3. Время, необходимое наимплантацию эмбриона.
И если с последним пунктом всестановится ясно в течение двух недель, то первые два положения требуютуточнения.
Время подготовки к процедуре ЭКО
Как бы это ни выглядело со стороны,на протяжении всего протокола ЭКО требуется посильное участие не толькоженщины, но и мужчины. Партнерам нужно сдать анализы крови на свертываемость,гормональный фон и т.д., причем сделать это как можно скорее. Как правило, этозанимает около недели. Затем предстоит целый рейд по врачам, и на всеобследования обычно уходит 1-2 недели, если действовать оперативно. Мужчина вобязательном порядке посещает уролога, а женщина – гинеколога, маммолога,узиста и кардиолога.
Во время визита к урологу изучаетсяанамнез заболеваний, которые перенес в свое время пациент, а затем производитсязабор спермы для определения ее состояния, качества и способности коплодотворению. Если результат не удовлетворяет специалиста, мужчина сдаеткровь на анализ, чтобы выявить причины подобных аномалий.
Женщина во время посещения врачейсдает мазок из шейки матки и половых путей, чтобы определить, есть ли тамкакие-либо патогенные бактерии. После этого она в течение двух недель вобязательном порядке принимает гормональные препараты, которые стимулируютсозревание яйцеклеток, а затем созревшие яйцеклетки извлекаются. После этого влабораторных условиях сперматозоиды подсаживают в извлеченные фолликулы. Черезнесколько дней эмбрион переносится в полость матки, а еще через 2 недели можноделать первый тест на беременность, чтобы узнать результат. Другими словами,средняя продолжительность подготовки к ЭКО – от 1 до 2 месяцев.
Если тест показал положительныйрезультат, женщина становится регулярным посетителем клиники на следующиенесколько месяцев; в течение этого времени тщательно отслеживается ее здоровье,а также состояние и развитие плода. Если же результат отрицательный, не стоитотчаиваться: через некоторое время можно предпринять еще одну попытку ЭКО.
Что можно почувствовать после подсадки?
В течение первого дня после манипуляции женщина может чувствовать, что незначительно слабо «тянет живот» или есть легкая боль «как перед месячными». Это нормальная реакция на введение катетера в цервикальный канал. Небольшие слизистые или мажущие также не должны смущать и пугать. Не стоит ожидать, что ощущения по дням будут существенно отличаться от тех ощущений, которые у женщины были до переноса – у большинства пациенток нет ровным счетом никаких особенных симптомов.
Небольшие тянущие боли могут быть реакцией организма на гормональные препараты, которые применяли в первой фазе цикла и назначены сейчас для увеличения вероятности имплантации. Саму имплантацию почувствовать невозможно, но у некоторых женщин отмечается так называемое имплантационное примерно на 7-9 день после переноса. Оно проявляется появлением коричневатой «мазни» на прокладке. Это хороший признак, который может говорить о том, что имплантация успешно состоялась.
При положительном результате на 14 день после переноса можно сделать анализ крови на ХГЧ. Ранее нет смысла, как нет смысла и в проведении аптечных тестов, ведь женщине вводился укол для созревания ооцитов, и следы гормона присутствуют в плазме крови. Преждевременный анализ, сделанный слишком поспешно, может дать ложноположительный результат и, соответственно, ложную надежду на беременность.
На 21 день после переноса следует посетить врача и сделать , чтобы убедиться, что беременность наступила и развивается. беременности могут появиться не раньше 14 дня со момента эмбриопереноса – обычно они проявляются как нагрубание и повышение чувствительности молочных желез, изменение вкусовых предпочтений, сонливость или бессонница.
Медикаменты
Подготовиться к ЭКО помогут витамины и специальные биологически активные добавки, которые улучшают качество спермы и ооцитов. Женщина может принимать по согласованию с доктором «Овариамин», также ей необходимы поливитаминные препараты и фолиевая кислота. Мужчине необходимы добавки на основе цинка, селена, железа, . Довольно эффективно улучшают качество мужских половых клеток такие препараты, как «СпермАктив», «СпермСтронг», «Виардо».
Курс приема препаратов для улучшения качества половых клеток обычно довольно длительный, поэтому начинать его следует минимум за 3-6 месяцев до предполагаемой процедуры ЭКО. Иногда паре рекомендуется принимать препараты, улучшающие состояние кровеносных сосудов (например, «»).
Курсы лечения и схема приема конкретных препаратов должна быть рекомендована в индивидуальном порядке лечащим врачом. Самолечение и самоназначение препаратов может возыметь обратный эффект.
Показания и противопоказания
ЭКО — сложная операция, требующая от женщины некоторого напряжения. И в любом случае, к ней имеются свои показания и противопоказания.
Показания
Показаний к проведению ЭКО достаточно много.
- Фактор труб — при их непроходимости, патологии развития, либо отсутствии.
- Тяжелые формы эндометриоза, в случае безуспешности хирургического лечения
- Иммунологическая несовместимость, когда у женщины образуются антитела на сперму
- Возраст супругов старше 35 лет, если при нормальной половой жизни свыше 12 месяцев брак остается бесплодным
- Просто необъяснимое бесплодие
Противопоказания
Они могут быть как абсолютными и непреодолимыми, так и временными. Временные — название говорит само за себя, для них требуется лишь какое-то время, чтобы решить проблему, они не ставят полного заслона перед семейной парой в надежде родить малыша. Противопоказания могут быть как со стороны женщины, так и со стороны мужчины.
Временные
- Это прежде всего различные воспаления в организме — простуда, грипп, разболелся зуб или выскочил ячмень на глазу. После того, как воспаление прошло, надо дать организму время для полного восстановления и усилить иммунитет.
- Любые обострившиеся хронические заболевания — в таком состоянии организм просто будет не в состоянии принять и справиться с дополнительной нагрузкой. Кроме того, это почти всегда какое-то воспаление в организме, при котором ЭКО не проводят.
- Обнаруженные доброкачественные опухоли — любую опухоль надо удалять, и это приоритетная задача.
- Перенесенные недавно хирургические вмешательства, даже стоматологические — после них иммунитет ослаблен, организму надо дать время для восстановления.
- Недостаточный или чересчур избыточный вес — эти факторы затрудняют возможность приживления эмбриона в матке и вынашивание младенца. Однако после нормализации массы тела, стоит попытаться пройти протокол ЭКО.
Абсолютные
- состояния женщины, при которых есть угроза ее жизни — печеночная и/или почечная недостаточность, пороки сердца, тяжелые формы диабета, критически низкое зрение
- аномалии развития половых органов, при которых невозможно вынашивание младенца, например синдром Рокитанского — Кюстнера — Хоузера
- любая онкология в анамнезе
- психические расстройства
Со стороны мужчины также могут быть противопоказания для проведения протокола ЭКО, но они в основном относительные, временные. С ними чаще всего можно справиться, если немного подкорректировать состояние здоровья мужчины.
Если же у будущего отца выявляется онкология и ему предстоит лечение химиотерапией или лучевой терапией, сперму у него забирают до начала лечения.
Что такое ЭКО
Термин «экстракорпоральный» на латыни означает «вне тела». В отличие от давних методов искусственного оплодотворения, встреча яйцеклеток со сперматозоидами происходит «в пробирке» в физиологической для них питательной среде. Культивация эмбрионов также осуществляется за пределами полости матки в наиболее оптимальных для их роста условиях.
После верификации удачного оплодотворения и наступления беременности так называемый «протокол ЭКО» подходит к концу. Женщине остается стать на учет, наблюдаться у врачей и через 9 месяцев родить. Кстати, предполагаемую дату родов в случае экстракорпорального оплодотворения определяют намного точнее, чем при обычном зачатии.
Знаете ли вы? В нашей стране существует программа государственного бесплатного ЭКО. Но у нее очень строгие условия и требования. Тем не менее, можно испробовать и этот вариант.
Почему попытка ЭКО может оказаться неудачной, от каких факторов это зависит?
Процедура ЭКО не дает 100% гарантию успеха. При первой попытке в среднем успешными становятся только 30% подсадок. Факторы, которые существенно снижают шансы благоприятного исхода:
- Возраст будущей мамы. Наиболее результативна процедура у женщин в возрасте до 35 лет. Чем старше пациентка, тем ниже вероятность наступления беременности.
- Состояние здоровья будущей матери. Если у женщины есть хронические патологии, во время беременности они могут обостриться. В случае успешной имплантации возможен выкидыш.
- Психологический настрой родителей. Будущей маме необходимо избегать стрессов и сохранять позитивное настроение.
- Длительность периода между диагностированием бесплодия и проведением ЭКО. Больше шансов на успех у пары, которая решилась на искусственное оплодотворение в скором времени после постановки диагноза.
- Причина бесплодия. При мужском факторе бесплодия шансы на успех выше, чем при эндометриозе.
- Качество материала. Для зрелых родителей предпочтительнее использование яйцеклетки молодого донора.
- Наличие успешных беременностей. ЭКО чаще завершается родами у тех пар, которые имеют положительный опыт искусственного или естественного оплодотворения.
Эффективность ЭКО в естественном цикле
Из-за того, что в естественном протоколе не используются гормональные препараты, вероятность успешного наступления беременности в этом случае сравнительно невысока. Риск неудачи имеется на каждом из этапов процедуры:
- На стадии созревания фолликула сбой в процессе оогенеза может привести к тому, что яйцевой мешок окажется попросту пустым или образовавшаяся в нем яйцеклетка будет незрелой или нежизнеспособной. На практике вероятность получения пригодного к оплодотворению ооцита в одном естественном цикле составляет всего 7-10%.
- Высокое качество яйцеклетки тоже не всегда гарантирует абсолютной вероятности успешного оплодотворения. Шансы на зачатие составляют всего около 25%. Даже успешно зачатый эмбрион в период культивации также может погибнуть.
- На этапе переноса оплодотворенной яйцеклетки в матку только в 16 случаях из 100 плодное яйцо успешно закрепляется в эндометрии матки и дает начало новой жизни. Но даже при успешной имплантации никто не дает гарантии, что беременность не окончится выкидышем или рождением ребенка с генетическими отклонениями.
Причин невысокой эффективности ЭКО в естественном цикле несколько:
- Естественные особенности процесса оплодотворения – даже у полностью здоровых пар вероятность успеха достигает лишь 85%;
- Низкое качество яйцеклеток или спермы, нарушения в генетическом материале половых клеток родителей;
- Риск преждевременной овуляции, из-за которой выход созревшей яйцеклетки не совпадает с готовностью репродуктивной системы женщины к имплантации;
- Нарушение пациенткой врачебных рекомендаций по подготовке к процедуре – употребление алкоголя и табачной продукции, чрезмерные физические и психические нагрузки и т. д.
Для увеличения шансов на ЭКО в естественном цикле могут использоваться дополнительные репродуктивные технологии:
- Донорство спермы – при низком качестве семенной жидкости полового партнера оплодотворить яйцеклетку можно с помощью генетического материала специально отобранного донора;
- ИКСИ – вероятность успешного зачатия можно повысить, принудительно имплантировав тщательно отобранный и подготовленный сперматозоид в яйцеклетку;
- Криоконсервация – с помощью заморозки можно сохранить по одной яйцеклетке, полученной в каждом цикле, набрав таким образом нужное количество (обычно 6-8) для единовременного оплодотворения и подсадки пациентке.
- Минимальное медикаментозное вмешательство – в этом случае пациентке назначается курс препаратов, который направлен не на стимуляцию яичников, а на контроль овуляции, ускорение созревания эндометрия к моменту подсадки и т. д.
Использование таких дополнительных методик позволяет увеличить вероятность успешного экстракорпорального оплодотворения в естественном цикле до 60-70%, что вполне сравнимо с аналогичным показателем у здорового человека. Также этому способствует возможность проводить пункцию фолликула неограниченное количество раз и без длительных перерывов.
Полезная информация
Кому подойдет программа ЭКО базовое?
- Пациентам с трубно-перитонеальным фактором бесплодия (нарушение проходимости маточных труб);
- Парам с мужским фактором бесплодия (нарушение качества спермы, при котором оплодотворение в естественных условиях невозможно: снижение количества сперматозоидов, нарушения их подвижности, их строения (морфологии));
- Пациентам с яичниковым фактором (снижение фолликулярного резерва яичников, преждевременное истощение яичников, возрастной фактор — когда у женщины существенно снижено количество и качество яйцеклеток).
- Пациентам с иммунологическим фактором бесплодия (наличие антиспермальных антител, например), при отсутствии эффекта от других методов лечения
- Пациентам с выраженным эндометриозом (его можно отнести к сочетанным факторам, т. к. причины бесплодия на его фоне связаны со спайками и нарушением проходимости труб, а также со снижением количества и качества ооцитов после операций на яичниках по поводу эндометриоидных кист).
- Пациентам с ановуляторным менструальным циклом (например, при синдроме поликистозных яичников) при отсутствии эффекта от других методов лечения (от 3 неэффективных попыток стимуляции овуляции с внутриматочной инсеминацией).
- Пациентам с бесплодием неясного генеза (когда пара обследована «со всех сторон», в том числе выполнена диагностическая лапароскопия женщине, а четких причин отсутствия беременности не выявлено).
Преимущества программы
Посмотреть наполнение и стоимость программы ЭКО базовое можно
.
Программа подходит многим пациентам и это ее основное преимущество. Мы предлагаем прочитать, почему у программы именно такой набор услуг.
В эту программу не включены такие услуги как ИКСИ, перенос эмбрионов, криоконсервация эмбрионов, препараты для стимуляции.
Закономерный вопрос — почему мы не включили это в стандарт?
- Потому что не всем показана процедура ИКСИ, и в нашей клинике нет политики делать ИКСИ без показаний в 100% случаев. Если сперма и ооциты хорошего качества эмбриологи настроены на оплодотворение яйцеклеток методом ЭКО: оно также дает хорошие результаты, а у Вас нет необходимости в дополнительных расходах;
- Потому что не все программы ЭКО заканчиваются переносом эмбрионов в полость матки в свежем протоколе. Современная тенденция в ЭКО все чаще склоняется к методике » Freeze all» , т. е. замораживания всех полученных эмбрионов для их переноса в новом цикле, после подготовки эндометрия — по статистике именно при таком подходе получаются лучшие результаты. Кроме того, если Вы планируете проведение преимплантационной генетической диагностики эмбрионам перед их переносом в полость матки, современные методики такого исследования требуют предварительной криоконсервации эмбрионов.
- препараты для стимуляции можно приобретать как в клинике, так и в аптеках города, Вы можете выбрать любой удобный для себя вариант.
Все дополнительные процедуры IVF, такие как ИКСИ, ПИКСИ, использование дополнительного донорского материала, криоконсервация эмбрионов, хранение эмбрионов, преимплантационная генетическая диагностика и прочие применяются в нашей клинике и доктор подберет для Вас оптимальную схему лечения по показаниям. Подробно о каждой из них можно узнать на нашем сайте в соответствующем разделе.
Стоимость ЭКО базового
| Название | Цена |
| Базовое ЭКО | 105000 руб. |
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на программу ЭКО или внести депозит и получать услуги со скидкой. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Достоинства короткого протокола
Короткий протокол позволяет свести к минимуму риск развития спонтанной овуляции, так как специальные медикаменты подавляют пик лютеинизирующего гормона. Кроме этого, при его задействовании быстро восстанавливается функция гипофиза. Так как организм меньше поддается отрицательным факторам, понижается риск образования кисты. Женщина подвергается не такой интенсивной психологической нагрузке.
Также отличаются отзывы девушек, которые прибегали к применению короткого протокола. Одни полагают, что при описанном способе приема гормональных препаратов организм подвергается сильному стрессу и выбирают постепенную нагрузку. Остальная часть женщин радуются тому, что мучения, которым они подвергаются, сокращаются на 2 недели.
Короткий протокол ЭКО — это уникальная методика, суть которой состоит в том, что врач составляет определенную программу по приему гормональных препаратов. В основе методики положено ЭКО. Результатом этой манипуляции становится беременность, о которой так мечтает женщина. Стоимость манипуляции разнится в клиниках и зависит от города ее расположения, применяемых препаратов и других важных факторов.
Какие гормональные препараты вы принимали для стимуляции овуляции?
Poll Options are limited because JavaScript is disabled in your browser.
Подвиды короткого протокола
Применяемые медикаменты обусловливают подвиды короткого протокола: антагонистами (ультракороткий протокол эко), с агонистами. Первый вариант состоит из 6 важных этапов. Вначале происходит блокировка гипофиза. Начало этого этапа происходит со стимуляции с третьего дня цикла. Длится он 15-17 дней. В этом случае врачи задействуют такие агонисты:
- фолиевая кислота,
- гонадолиберин (ГнРГ),
- дексаметазон.
После этого на 14-20-й день стимуляции, производят пункцию. По прошествии 3-4 дня оплодотворенные яйцеклетки внедряют в матку. Следующий этап состоит в поддержке. На 14-й день с того момента, как был перенесен материал, производят контроль беременности. Общая длительность протокола составит 28-35 дней.
Ультракороткий протокол ЭКО с применением антагонистов предполагает все те же этапы, что свойственные для предыдущего протокола. Исключение составляет блокада гипофиза. Его минус – возможное нарушение роста фолликулов и эндометрия. Ультракороткий протокол с применением антагонистов ГнРГ имеет продолжительность 25-31 день.
Еще разливают чистый протокол, который протекает без аналогов гонадолиберина. Порой могут быть использованы схемы, которые не предполагают блокаду гипофиза. Здесь задействуют исключительно медикаменты, которые содержат фолликулостимулирующий гормон (ФСГ).
Подготовка
Выполняется ЭКО поэтапно, и первым шагом на пути к беременности становится подготовка. Она необходима обоим партнерам. Женщине и мужчине назначаются лабораторные, инструментальные и аппаратные обследования. До начала ЭКО надо исключить противопоказания и определить состояние репродуктивного здоровья. При патологиях назначается лечение. Своевременная коррекция повышает шансы на успех.
При подготовке к ЭКО рекомендуется:
Придерживаться здорового образа жизни. Необходимо отказаться от вредных привычек. Улучшить состояние здоровья помогает умеренная физическая активность. Следует оградить себя от стрессов
Для мужчины важно избегать тепловых процедур и сильных физических нагрузок.
Скорректировать питание. При подготовке к протоколу надо отказаться от употребления продуктов быстрого приготовления, консервантов и пищи с канцерогенами
Свежие овощи и фрукты, нежирное мясо, сложные углеводы – основа ежедневного рациона.
Соблюдать питьевой режим. Для нормальной функции внутренних органов необходимо пить не меньше полутора литров воды в день. Питьевой режим в будущем станет профилактикой синдрома гиперстимуляции яичников.
На этапе подготовки нельзя принимать лекарственные средства самостоятельно. Употребление любых препаратов надо согласовывать с врачом. Необходимо отказаться от алкоголя и курения.
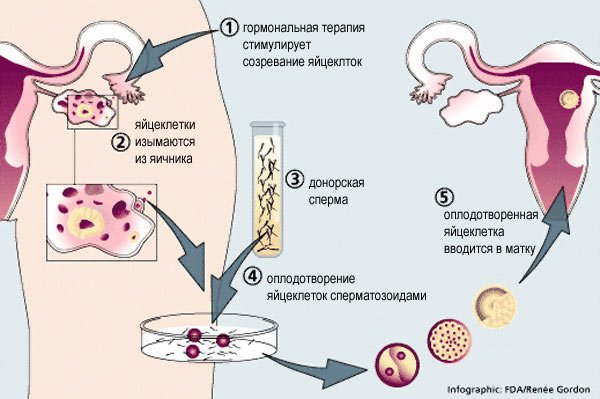
Что такое ЭКО?
ЭКО – это оплодотворение женской репродуктивной клетки, которое происходит вне тела матери. Яйцеклетку изымают из яичника женщины при помощи пункции и оплодотворяют ее в лабораторных условиях предварительно собранной спермой партнера.
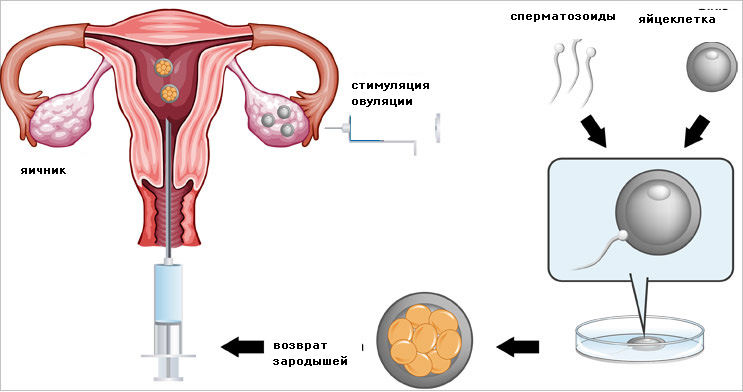
В течение нескольких дней зародыш созревает в пробирке, после чего помещается в матку будущей мамы. Процедура требует специальной подготовки, продолжительность которой зависит от выбранного протокола. Чаще всего ЭКО проводят в частных клиниках, поэтому требуются немалые финансовые вложения. Существует также возможность получить эту услугу бесплатно. Однако даже в случае выделения квоты нужно пройти ряд платных обследований.
Виды стимуляции при ЭКО
В данной статье мы рассмотрим ЭКО со стимуляцией (есть варианты без стимуляции, но это другая история). Итак, пациентка обследована и подготовлена к ЭКО. Стимуляция должна быть начата с 1-2го дня менструального цикла (редко позже), ибо именно в этот момент и идет выбор доминантного фолликула (помните, как всё устроено?). Любая стимуляция – это введение гормона ФСГ. Репродуктологу необходимо определить:
— можно ли начать стимуляцию без предварительной подготовки организма или подготовка нужна;
— какой/какие из гонадотропинов (гормональных лекарств для стимуляции) назначить;
— в какой ежедневной дозировке нужно вводить препарат пациентке;
— Как часто проводить ультразвуковой контроль роста фолликулов (т.н мониторинги).
Если гонадотропины назначаются без предварительной подготовки организма, протокол называется коротким, если подготовка проводится и стимуляция назначается только после неё – протокол называют длинным.
На данный момент гонадотропины существуют производится два класса гонадотропинов: мочевые, получаемые из мочи женщин, и синтетические, получаемые лабораторно. Какие именно гонадотропины назначить, решает доктор. Он же, на основании ряда данных о пациентке (возраст, состояние овариального резерва, вес) принимает решение о дозировке. Это крайне важный момент, требующий от врача не только обширных знаний, но и интуиции и большого опыта: при неоправданно низкой ежедневной дозе можно получить слишком мало фолликулов, а при высокой дозе появляется риск гиперстимуляции, что может быть опасно для здоровья и даже жизни пациента. Однако порой даже у опытных врачей бывают ситуации, когда даже точно выверенные дозировки «работают» не так, как ожидалось (ведь индивидуальную чувствительность к препаратам никто не отменял), поэтому необходимо регулярное наблюдение за ростом фолликулов. Только так можно вовремя скорректировать дозировки препарата и не упустить появления нежелательных симптомов у пациентки. Наконец, мониторинги дают возможность вовремя назначить ведение триггера финального созревания фолликулов. Дело в том, что даже в фолликуле большого размера жидкость в нем может еще не содержать яйцеклетку: до поры она находится в стенке фолликула и выходит из него под влиянием пика гормонов; этот пик может подействовать не на все созревающие фолликулы и, чтобы синхронизировать выход яйцеклетки во всех созревающих фолликулах и создать возможность одновременного получения всех яйцеклеток и назначается триггер. Роль его обычно выполняет ХГЧ – хорионический гормон человека. Вводится он при достижении большинством фолликулов размера 18мм, за 34-36 часов до пункции яичников.
Цель стимуляции – получение возможно большего количества ооцитов. Но на этом пути возможны проблемы: если один из фолликулов (обычно это тот, который готов был стать доминантным) совулирует (лопнет), это нарушит состояние остальных, и поучение из них ооцитов станет проблематичным, либо полученные ооциты будут повреждены. Для предотвращения этой ситуации вводят лекарство (тоже гормональное), которое предотвращает нежелательную овуляцию.
Таких препаратов 2 класса:
1.Антагонисты релизинг-фактора. Это вещества, которые подавляют овуляцию, назначаются по достижении фолликулами размера 14мм (раннее назначение может остановить рост).
2.Агонисты релизинг фактора. Вещества другого профиля назначаются одновременно с гонадотропинами для стимуляции и в начале усиливают их действие. Но ближе к концу стимуляции они оказывают обратное действие – тормозят овуляцию. Применяются как в коротком, так и в длинном протоколе.
В каких случаях делают ЭКО?
Экстракорпоральное оплодотворение проводится в тех случаях, когда пара по тем или иным причинам не может зачать ребенка. Проблема может быть как у женщины или мужчины, так и у обоих партнеров одновременно.
Основными показаниями к проведению ЭКО являются:
- патология маточных труб;
- отсутствие овуляции;
- эндометриоз;
- патология мужских половых органов, когда оплодотворение в естественных условиях невозможно;
- нарушение качественного и количественного состава спермы.
Однако экстракорпоральное оплодотворение может проводиться и у здоровых супругов по их собственному желанию.

Противопоказаниями к проведению экстракорпорального оплодотворения являются:
- доброкачественные и злокачественные новообразования женских половых органов;
- пороки развития матки;
- инфекционные заболевания в острой стадии;
- тяжелые общие заболевания, при которых беременность нежелательна;
- хронические психические заболевания, которые могут обостриться в период беременности и представляющие непосредственную угрозу для жизни матери и ее ребенка.







