Пороки сердца: классификация, диагностика, лечение и профилактика
Содержание:
Классификация
Классификация делит пороки сердца на две большие группы по механизму возникновения: приобретенные и врожденные.
- Приобретенные — возникают в любом возрасте. Причиной чаще всего является ревматизм, сифилис, гипертоническая и ишемическая болезнь, выраженный атеросклероз сосудов, кардиосклероз, травма сердечной мышцы.
- Врожденные — формируются у плода в результате неправильного развития органов и систем на стадии закладки групп клеток.
По локализации дефектов выделяют следующие виды пороков:
- Митральные – самые часто диагностируемые.
- Аортальные.
- Трикуспидальные.
- Изолированные и сочетанные – изменения либо одиночны, либо множественные.
- С цианозом (т.н.з «синий») – кожа меняет свой нормальный цвет на синюшный оттенок, или без цианоза. Различают цианоз генерализованный (общий) и акроцианоз (пальцы рук и ног, губы и кончик носа, уши).
Истории наших читателей
Победила гипертонию дома. Прошел уже месяц, как я забыла о скачках давления. Ох, сколько же я всего перепробовала — ничего не помогало. Сколько раз я ходила в поликлинику, но мне назначали бесполезные лекарства снова и снова, а когда я возвращалась врачи просто разводили руками. Наконец я справилась с давлением, и все благодаря этой статье . Всем у кого есть проблемы с давлением — читать обязательно!
Читать статью полностью >>>
Врожденные пороки сердца
Врожденные пороки – это неправильное развитие сердца, нарушение в формировании магистральных кровеносных сосудов во внутриутробный период.
Если говорит о врожденных пороках, то чаще всего среди них встречаются проблемы межжелудочковой перегородки, в этом случае кровь из левого желудочка попадает в правый, и таким образом увеличивается нагрузка на малый круг. При проведении рентгена, такая патология имеет вид шара, что связано с увеличением мышечной стенки.
Если такое отверстие имеет небольшие размеры, то проведение операции не требуется. Если отверстие большое, то такой порок ушивают, после чего пациенты нормально живут до самой старости, инвалидность в таких случаях обычно не дают.
Приобретенный порок сердца
Сердечные пороки бывают приобретенные, при этом происходят нарушения строения сердца и сосудов, их влияние проявляется нарушением функциональной способности сердца и кровообращения. Среди приобретенных пороков сердца чаще всего встречается поражение митрального клапана и полулунного клапана аорты.
Приобретённые пороки сердца довольно редко подлежат своевременной диагностики, что отличает их от ВПС. Очень часто люди переносят многие инфекционные болезни «на ногах», а это может стать причиной ревматизма или миокардита. Пороки сердца с приобретённой этиологией могут также быть вызваны неправильно назначенным лечением.
Эта болезнь является наиболее частой причиной инвалидности и смертности в молодом возрасте. По первичным заболеваниям пороки распределяются:
- около 90% — ревматизм;
- 5,7% — атеросклероз;
- около 5% — сифилитические поражения.
Другие возможные заболевания, приводящие к нарушению структуры сердца — затяжной сепсис, травма, опухоли.
Симптомы порока сердца
Возникший порок в большинстве случаях может длительный период времени не вызывать никаких нарушений со стороны сердечно — сосудистой системы. Больные могут довольно длительное время заниматься физической нагрузкой, не ощущая каких — либо жалоб. Все это будит зависеть от того, какой именно отдел сердца пострадал в результате врожденного либо приобретенного порока.
Основным первым клиническим признаком развившегося порока является присутствие патологических шумов в тонах сердца.
Пациент предъявляет следующие жалобы на начальных стадиях:
- одышку;
- постоянную слабость;
- для детей характерна задержка развития;
- быстрая утомляемость;
- снижение устойчивости к физическим нагрузкам;
- сердцебиение;
- дискомфорт за грудиной.
По мере прогрессирования порока (дни, недели, месяцы, годы) присоединяются другие симптомы:
- отеки ног, рук, лица;
- кашель, иногда с прожилками крови;
- нарушения сердечного ритма;
- головокружения.
Признаки врожденного порока сердца
Врожденная патология характеризуется следующими симптомами, что могут проявляться, как у детей старшего возраста, так и у взрослых:
- Постоянные одышки.
- Прослушиваются сердечные шумы.
- Человек часто теряет сознание.
- Наблюдаются нетипично частые ОРВИ.
- Аппетит отсутствует.
- Замедление роста и набора массы (признак характерен для детей).
- Возникновение такого признака, как посинение определенных участков (уши, нос, рот).
- Состояние постоянной вялости и обессиления.
Симптомы приобретенной формы
- быстрая утомляемость, обмороки, головные боли;
- затрудненность дыхания, ощущение нехватки воздуха, кашель, даже отек легких;
- учащенное сердцебиение, нарушение его ритма и изменение места пульсации;
- боли в области сердца – резкие или давящие;
- посинение кожи из-за застоя крови;
- увеличение сонной и подключичной артерий, набухание вен на шее;
- развитие гипертонии;
- отеки, увеличение печени и чувство тяжести в животе.
Проявления порока будут напрямую зависеть от степени тяжести, а также вида недуга. Таким образом определение симптомов будет зависеть от места локации поражения и количества затронутых клапанов. Помимо того, симптомокомплекс зависит от функциональной формы патологии (об этом детальнее в таблице).
- У больных часто выявляется цианотично-розовая окраска щек (митральный румянец).
- В легких отмечаются признаки застоя: влажные хрипы в нижних отделах.
- Характерна склонность к приступам сердечной астмы и даже отеку легкого
- сердечные боли;
- слабость и вялость;
- сухой кашель;
- сердечные шумы
Одним из наиболее ранних симптомов этого порока является:
- ощущение усиленных сокращений сердца в грудной клетке,
- а также периферического пульса в голове, руках, вдоль позвоночника, особенно в положении лежа.
При выраженной аортальной недостаточности отмечаются:
- головокружения,
- склонность к обморокам,
- учащение частоты сердечных сокращений в покое.
Возможно возникновение болей в области сердца, которые напоминают стенокардию.
- сильное головокружение вплоть до обморока (например, если резко встать с положения лежа);
- в положении лежа на левом боку появляется ощущение боли, толчки в сердце;
- учащенная пульсация в сосудах;
- назойливый шум в ушах, ухудшение зрения;
- быстрая утомляемость;
- сон часто сопровождается кошмарами.
- сильные отеки;
- застой жидкости в печени;
- ощущение тяжести в животе из-за переполнения кровью сосудов в брюшной полости;
- учащение пульса и снижение артериального давления.
Из признаков, общих для всех пороков сердца, можно отметить посинение кожи, одышку и сильную слабость.
Что такое порок сердца?
Порок сердца возникает вследствие изменения структур органа
Заболевание сердца, которое вызвано нарушением строения или работы сердечных клапанов или стенозом закрываемых ими отверстий, дефектами стенок или перегородок, называется пороком сердца. Такое заболевание может поразить только один клапан, сразу несколько их или сочетаться со стенозом сосудов. Такие заболевания называются комбинированные пороки сердца.
При этих нарушениях работы сердца клапан не может полностью прикрыть лежащее под ним отверстие, поэтому при систоле, то есть сокращении сердечной мышцы, кровь переполняет камеру сердца, из которой ее только что «выжало» сердце, из-за обратного поступления. В камере сердца, что находится выше больного клапана, возникает застой. При диастоле, или расслабленном состоянии сердечной мышцы, кровь переполняет нижележащую камеру.
Стеноз сосудов провоцирует то же самое состояние. При постоянном переполнении одной камеры приводит к нарушениям кровообращения, но сердце пластично и старается приспособиться к таким условиям работы. В результате, чтобы справиться с перегрузками, сердце наращивает толщину сердечной мышцы и увеличивает объем постоянно переполняющейся камеры. Это называется компенсированным пороком сердца.
Переразвитая и утолщенная сердечная мышца для своей работы в изменившихся условиях требует большей, чем обычно энергии и питания. Для этого ей требуется повышенное кровоснабжение. Если этого не происходит, то она слабеет, и развивается декомпенсированный порок сердца.
В зависимости от происхождения различают разные виды пороков сердца. Существующее деление насчитывает около 100 разных пороков сердца, поэтому классификация их достаточно сложна и объемна.
Виды
Пороки сердца могут быть врожденными и приобретенными
Основные виды пороков сердца бывают следующими:
- Врожденные пороки появляются в результате нарушения внутриутробного развития плода под влиянием различных факторов. Эти причины могут быть как внутреннего характера, так и внешнего. Вызвать такие патологии могут наследственные заболевания, изменения гормонального фона, экологическая обстановка, инфекционные болезни, влияние лекарств или токсинов и многие другие обстоятельства. Чаще всего врожденные пороки поражают правую половину сердца.
- Приобретенные пороки сердца чаще всего являются следствием перенесенных болезней, в числе которых ревматизм, атеросклероз, ишемическая болезнь сердца, повреждение миокарда, сифилис, другие заболевания. Возникнуть приобретенные пороки могут в любом возрасте.
По видам врачи часто выделяют следующие пороки:
- Простые – при них поражен только один клапан или сужено одно отверстие.
- Сложные – имеется сочетание двух или более нарушений, например, дефект клапана и сужение отверстия.
- Комбинированные, при которых имеется комбинация сразу нескольких дефектов и проблем в строении сердца и клапанов.
Классификация
Лечение патологии назначается в зависимости от типа дефекта
Так как видов и комбинаций пороков сердца очень много, существует классификация, распределяющая их в отдельные группы по разным признакам.
По локализации дефекта врожденные пороки делятся следующим образом:
- Пороки строения и функционирования клапанов (митрального, аортального, легочного и трикуспидального).
- Пороки, или дефекты межпредсердной и межжелудочковой перегородки – верхний, средний и нижний.
Незакрытые отверстия артериальных протоков, например, незаращение Боталлова протока. Обычно после рождения у ребенка это отверстие закрывается, но иногда это не происходит, и у ребенка развивается порок сердца. Чаще всего от этого страдают новорожденные девочки.
Приобретенные пороки чаще всего провоцируются болезнями и очень редко возникают после травм или повреждений сердца. К числу наиболее распространенных относятся следующие:
- Дефект двустворчатого клапана и левого предсердно-желудочкового отверстия.
- Поражение аортального клапана (чаще всего встречается при сифилисе сердца).
По внешним признакам все пороки можно разделить на следующие:
- «Белые», при которых венозная и артериальная кровь не смешивается, а ткани получают достаточное количество кислорода.
- «Синие», при которых венозная кровь смешивается с артериальной. В результате ткани организма страдают от острой нехватки кислорода, что проявляется синюшностью конечностей, губ и ушей.
В зависимости от интенсивности нарушения гемодинамики выделяются четыре степени:
- Небольшие изменения.
- Умеренные изменения.
- Выраженные изменения.
- Терминальные изменения.
Любые пороки несут потенциальную угрозу здоровью и жизни больного, поэтому требуют правильной диагностики и лечения.
Недостаточность клапана аорты
Причиной служит деформация соединительной ткани клапана аорты. Его створки стают короче, могут провисать, края утолщаются – всё это приводит к недостаточному смыканию створок при диастоле.
Симптоматика зависит от темпов формирования и размера дефекта клапана. На стадии компенсации субъективные ощущения обычно отсутствуют. Одышка начинается только при значительной физической нагрузке, но далее, по мере развития недостаточности левого желудочка, – в покое и напоминает сердечную астму. Также могут присутствовать:
- головокружение;
- сердцебиение;
- стенокардия;
- бледность кожных покровов;
- выраженная пульсация сонных артерий – «танец каротин»;
- синхронный с пульсацией сонных артерий тик головы (симптом Мюссе);
- пульсирующее сужение зрачков (симптом Ландольфи);
- высокий и быстрый пульс.
Иногда присутствует капиллярный пульс – ритмичное изменение интенсивности окраса нёбного язычка и миндалин (симптом Мюллера), ногтевого ложа (симптом Кринке).
Лечение и профилактика
Выделяют два вида лечения заболевания: консервативный и оперативный. Консервативное (лечение медикаментами) обычно используется для снятия воспаления в сердце и предшествует оперативному вмешательству, а также после него, в качестве поддерживающей терапии.
Консервативные методы
Лекарственные препараты для лечения пороков сердца делятся на следующие группы, в зависимости от их воздействия:
- мочегонные (уменьшают избыток жидкости в организме, таким образом снижая нагрузку на сердце). В эту группу входят Верошпирон, Фуросемид, Альдактон;
- антиаритмические. Нормализуют сердечный ритм такие препараты, как Пропранолол, Верапамил, Дилтиазем;
- сердечные гликозиды (Коргликон, Строфантин, Дигоксин) способствуют улучшению сократительной функции сердца;
- антикоагулянты для профилактики тромбообразования (Гепарин).
Оперативное лечение
Оперативное вмешательство необходимо в подавляющем большинстве случаев. Чем раньше будет оказана хирургическая помощь, тем лучше. В экстренных ситуациях операцию проводят младенцам сразу после рождения. Если состояние ребенка позволяет, то ждут достижения 3-летнего возраста.
 Оперативные вмешательства при ВПС делятся на:
Оперативные вмешательства при ВПС делятся на:
- закрытые (без открытия полости сердца);
- открытые;
- рентгенохирургические (с использованием специального тонкого катетера, помещающегося в просвет сосуда).
Хирургическая помощь при ППС подразумевает нормализацию работы поврежденного клапана с помощью:
- пластики клапана (в этом случае рассекают сросшиеся створки, имплантируют хорды, уменьшают размеры атриовентрикулярного отверстия);
- установки протеза. Протезы делятся на биологические – из ткани животного или человека, менее долговечные, но и с меньшим количеством побочных эффектов, и механические – из металла, керамики, синтетического волокна;
- рентгенохирургии.
Сестринский процесс
Так как лечение пороков сердца проводится в условиях стационара, очень важным является правильный сестринский уход за пациентами. Его целью является подготовка к операции и реабилитация.
Задачи сестринского ухода за больными с пороками сердца:
- информирование о симптомах болезни, методах лечения, прогнозах;
- поддержка родственников пациентов;
- борьба с внутрибольничными инфекциями;
- сбор анализов;
- измерение температуры, пульса, артериального давления и других показателей;
- контроль за питанием и приемом необходимых лекарств;
- контроль за гигиеной;
- наблюдение за общим состоянием.
Предупреждение ППС заключается в профилактике болезней, которые вызывают порок. Например, ангины или кариозного процесса, ведущих к ревматизму. Или заражения стрептококком, который может быть возбудителем эндокардита.
При уже имеющихся пороках очень важно не допускать декомпенсации (ослабевания сердечной мышцы). Для этого устанавливается предел физической и психологической нагрузки, назначается диета, исключаются вредные привычки
https://youtube.com/watch?v=zcHkjUEXZqk
Врожденные пороки сердца
Врожденные пороки являются сложным нарушением развития сердца у плода на стадии эмбриона. Точных указаний о причинах возникновение пока не существует. Установлена определенная роль инфекции материнского организма в начальной стадии беременности (грипп, краснуха, вирусный гепатит, сифилис), недостатка белка и витаминов в питании будущей матери, влияние радиационного фона.
Наиболее частыми пороками являются незаращение:
- боталлова протока;
- межжелудочковой перегородки;
- межпредсердной перегородки.
Редкие пороки: сужение легочной артерии, перешейка аорты.
Изолированный порок встречается в единичных случаях. У большинства детей аномальное развитие приводит к сложному комбинированному анатомическому изменению сердца.
Типичным для врожденного порока сердца является цианоз (синюшность), пальцы принимают форму «барабанных палочек» с утолщением на концах. Эти изменения развиваются из-за выраженной кислородной недостаточности тканей. Раньше больные умирали в детском возрасте. С развитием кардиохирургии удается сохранить здоровье и жизнь маленьким пациентам.
Открытый боталлов проток необходим на утробном периоде развития. Он соединяет легочную артерию и аорту. К моменту рождения этот путь должен закрыться. Порок чаще встречается у женщин. Он характеризуется переливанием крови из правого желудочка в левый и обратно, расширением обоих желудочков. Клинические признаки выражены наиболее резко при большом отверстии. При маленьком — могут быть длительно незамеченными. Лечение — только оперативное, производится прошивание протока и его полное закрытие.
Дефект межжелудочковой перегородки представляет собой незаращенное отверстие до двух см в диаметре. В связи с большим давлением в левом желудочке, кровь перегоняется направо. Это вызывает расширение правого желудочка и застой в легких. Компенсаторно увеличивается и левый желудочек. Даже при отсутствии жалоб у пациентов определяются характерные шумы при прослушивании сердца. Если положить руку в область четвертого межреберья слева, то можно почувствовать симптом «систолического дрожания». Лечение при декомпенсации порока только оперативное: производится закрытие отверстия синтетическим материалом.
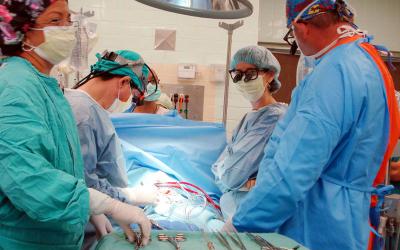
Оперативное вмешательство — главный метод лечения врожденных пороков
Дефект межпредсердной перегородки составляет до 20% всех случаев врожденных пороков. Часто входит в состав комбинированных пороков. Между предсердиями существует овальное отверстие, которое закрывается в раннем детском возрасте. Но у некоторых детей (чаще девочек) оно так и не закрывается. Со стороны левого предсердия отверстие прикрыто листком клапана и плотно прижимает его, так как здесь давление больше. Но при митральном стенозе, когда давление в правых отделах сердца возрастает, кровь проникает справа налево. Если отверстие совершенно не закрыто даже клапаном, то происходит смешение крови, переполнение правых отделов сердца. Лечение порока только оперативное: мелкий дефект зашивают, большой — закрывают трансплантатом или протезными материалами.
https://youtube.com/watch?v=71u-_HiUKNE
Осложнениями врожденных незаращений являются необычные тромбоэмболии.
Для диагностики в этих случаях используется рентгеновское исследование с контрастным веществом. Введенное в одну камеру сердца, оно переходит через открытые протоки в другую.
Особую трудность в лечении представляют комбинированные пороки из четырех и более анатомических дефектов (тетрада Фалло).
Хирургическое лечение врожденных пороков в настоящее время проводится на ранних стадиях, чтобы не допустить декомпенсации. Диспансерное наблюдение пациентов требует постоянной защиты от инфекции, контроля за питанием, физической нагрузкой.
Классификация
Существует множество классификаций врождённых пороков.
ВПС условно делят на 2 группы:
1. Белые (бледные, с лево-правым сбросом крови, без смешивания артериальной и венозной крови). Включают 4 группы:
С обогащением малого круга кровообращения (открытый артериальный проток, дефект межпредсердной перегородки, дефект межжелудочковой перегородки, АВ-коммуникация и т. д.).
С обеднением малого круга кровообращения (изолированный пульмональный стеноз и т. д.).
С обеднением большого круга кровообращения (изолированный аортальный стеноз, коарктация аорты и т. д.)
Без существенного нарушения системной гемодинамики (диспозиции сердца — декстро-, синистро-, мезокардии; дистопии сердца — шейная, грудная, брюшная).
2. Синие (с право-левым сбросом крови, со смешиванием артериальной и венозной крови). Включают 2 группы:
- С обогащением малого круга кровообращения (полная транспозиция магистральных сосудов, комплекс Эйзенменгера и т. д.).
- С обеднением малого круга кровообращения (тетрада Фалло, аномалия Эбштейна и т. д.).
В 2000 году была разработана Международная Номенклатура врождённых пороков для создания общей классификационной системы.
Гипоплазия
Гипоплазия может поражать сердце, как правило, приводя к недоразвитию правого или левого желудочка. Это приводит к тому, что только одна сторона сердца способна эффективно перекачивать кровь к телу и лёгким. Гипоплазия сердца встречается редко, но это наиболее серьёзная форма ВПС. Такие состояния называют синдром гипоплазии левых отделов сердца, когда поражается левая сторона сердца и синдром гипоплазии правых отделов сердца, когда поражается правая сторона сердца
При обоих состояниях, наличие открытого артериального протока (а когда гипоплазия поражает правую сторону сердца, и открытого овального окна) жизненно важно для возможности ребёнка дожить до выполнения операции на сердце, так как без этих путей кровь не сможет циркулировать в организме (или лёгких, в зависимости от стороны поражения сердца). Гипоплазия сердца, как правило, синий порок сердца.
Дефекты обструкции
Дефекты обструкции возникают, когда клапаны сердца, артерии или вены стенозированы или атрезированы. Основные пороки — стеноз лёгочного клапана, стеноз аортального клапана, а также коарктация аорты. Такие пороки как стеноз двустворчатого клапана и субаортальный стеноз возникают относительно редко. Любой стеноз или атрезия может привести к расширению сердца и гипертонии.
Дефекты перегородки
Перегородка — стенка ткани, отделяющая левое сердце от правого. При дефектах межпредсердной или межжелудочковой перегородки кровь движется из левой части сердца в правую, уменьшая эффективность работы сердца. Дефект межжелудочковой перегородки наиболее распространённый тип ВПС.
Синие пороки
Синие пороки сердца, называются так, потому что они приводят к цианозу, при этом кожа приобретает голубовато-серый цвет из-за нехватки кислорода в организме. К таким порокам относят персистирующий артериальный ствол, тотальная аномалия соединения лёгочных вен, тетрада Фалло, транспозиция магистральных сосудов, а также врождённый стеноз трёхстворчатого клапана.
Пороки
- Аортальный стеноз
- Дефект межпредсердной перегородки
- Дефект предсердно-желудочковой перегородки
- Стеноз двустворчатого клапана
- Декстрокардия
- Удвоение выходного отверстия левого желудочка
- Удвоение выходного отверстия правого желудочка
- Аномалия Эбштейна
- Синдром гипоплазии левых отделов сердца
- Синдром гипоплазии правых отделов сердца
- Стеноз митрального клапана
- Атрезия лёгочной артерии
- Врождённый стеноз клапана лёгочной артерии
-
Транспозиция магистральных сосудов
- dextro-Транспозиция магистральных сосудов
- senistro-Транспозиция магистральных сосудов
- Врождённый стеноз трёхстворчатого клапана
- Персистирующий артериальный ствол
- Дефект межжелудочковой перегородки
Некоторые состояния поражают только крупные сосуды в непосредственной близости от сердца, однако их часто классифицируют как ВПС.
- Коарктация аорты
- Атрезия аорты
- Открытый артериальный проток
- Частичная аномалия соединения лёгочных вен
- Тотальная аномалия соединения лёгочных вен
Некоторые группы пороков обычно встречаются вместе.
- тетрада Фалло
- пентада Кантрелла
- синдром Шона/ комплекс Шона / аномалия Шона
Врождённые пороки
В России 1% малышей рождается с различной кардиологической патологией. Врождённые пороки сердца (ВПС) формируются во внутриутробном периоде на 2–8 неделе беременности матери. Эти изменения происходят вследствие неправильной закладки органов в эмбриональном периоде. Аномалия характеризуется в основном нарушением строения стенок и сосудов сердца.
Причины врождённых пороков ребёнка во время беременности женщины:
- вирусные болезни – гепатит, краснуха, грипп;
- гормональные изменения;
- избыточный вес матери;
- применение лекарственных веществ тератогенного действия;
- наследственная предрасположенность;
- воздействие радиации.

На формирование врождённого порока влияет образ жизни матери. Аномалия бывает от вредных привычек – курения, алкоголизма, употребления наркотиков. У женщин с ожирением в 40% случаев рождаются дети с сердечной патологией.
Наиболее распространённые виды ВПС:
- Часто выявляется у детей дефект межжелудочковой перегородки. Во внутриутробном периоде он является нормой и устраняется сам по себе после рождения.
- Дефект перегородки между желудочками нередко обнаруживается у младенцев. При этом пороке смешивается артериальная и венозная кровь в желудочках вследствие нарушения лево-правого кровотока.
- Тетрада Фалло – это сложный порок. Наиболее вероятный метод лечения – операция у детей.
- Стеноз лёгочной артерии.
- Сужение перешейка аорты.
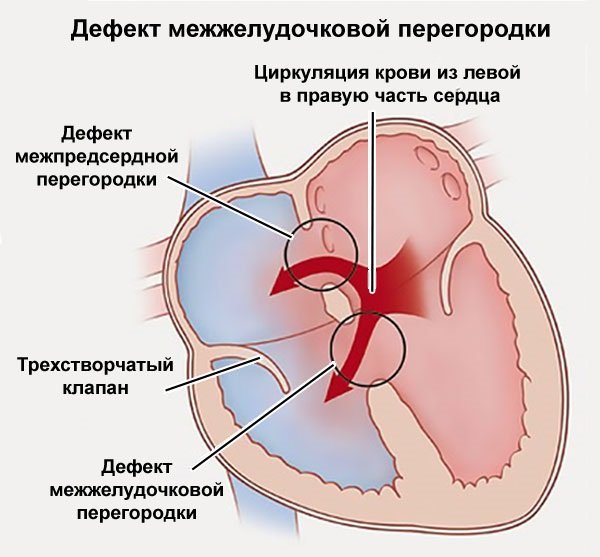
Симптомы ВПС
Чтобы определить аномалии сердца в детском возрасте, достаточно пронаблюдать за ребёнком. Признаки болезни обусловлены недостатком кислорода, что проявляется посинением кожных покровов, губ и ногтей. Чаще этот симптом возникает при физических усилиях, сосании. ВПС проявляется также повышенной утомляемостью, тахикардией, отёками ног.
Диагностика заболевания
При осмотре врач, выслушав жалобы пациента, измерив пульс, давление, слушает сердце. Если возникнет подозрение на появление порока сердца, больному назначают пройти дополнительное обследование.
Для определения приобретенного порока проводят рентгенологическое исследование – так оценивают состояние легких, размер сердца и его камер.
Электрокардиограмма полезна для диагностики нарушений ритма и частоты сердца.
По данным эхокардиограммы изучают работу сердечных клапанов, узнают размер камер сердца, получают данные о толщине и работе сердечной мышцы.
Также можно провести катетеризацию и ангиограмму – так определяют давление в сердечных камерах, объем крови, оценивают способность сердца нагнетать кровь, работу его клапанов и артериальную проходимость
Диагностика
Трудно переоценить роль своевременной диагностики в лечении заболевания. Первоначально врачом изучается анамнез заболевания – образ жизни больного, наличие у него родственников с пороками сердца, перенесенные пациентом инфекционные заболевания.
Для диагностики используются:
- ЭКГ,
- ЭхоКГ,
- суточное ЭКГ-мониторирование,
- доплерография,
- фонокардиография,
- обзорная рентгенография сердца,
- ангиография,
- компьютерная томография,
- МРТ.
Есть ряд признаков, помогающих врачу определить наличие порока сердца путем прослушивания сердечных шумов. Для этого используются методы пальпации, перкуссии, аускультации (выслушивания тонов сердца при помощи стетоскопа или фонендоскопа). Даже простой осмотр позволяет выявить такие характерные признаки пороков, как отек конечностей, посинение пальцев или лица.
Также делаются анализы крови (общий и биохимический), анализ мочи. Они помогают выявить признаки воспаления и определить, насколько кровь засорена «вредным» холестерином – липопротеинами низкой плотности и триглицеридами.
Важнейший метод диагностики – ЭКГ. Кардиограмма позволяет выявить изменения ритма сердца, его электрической проводимости, определить вид аритмии, обнаружить проявления недостаточного снабжения миокарда кислородом.
При фонокардиографии регистрируются шумы и тоны сердца, в том числе и те, которые врач не может определить на слух.
Эхокардиография представляет собой УЗИ сердца. Этот метод позволяет определить тип порока сердца, оценить толщину стенок миокарда, размеры камер, состояние клапанов и их размеры, параметры тока крови.
Например, основные проявления митрального стеноза на Эхо-КГ:
- уплотнение стенок миокарда,
- гипертрофия левого предсердия,
- разнонаправленный кровоток,
- увеличение давления внутри предсердия.
При стенозе аорты наблюдается гипертрофия левого желудочка, снижение количества крови, поступающей в аорту.
Ангиокардиография – это рентгенографический метод, при котором в сосуды сердца и легких вводится контрастное вещество. При помощи этого способа можно определить размеры миокарда и его камер, диагностировать патологические изменения.
Если речь идет о врожденных патологиях, то часть из них выявляется еще на этапе внутриутробного развития. После рождения ребенок также проходит медосмотры – на первом месяце жизни, и в возрасте одного года. К сожалению, многие патологии остаются не выявленными до наступления подросткового возраста. Часто они дают о себе знать после тяжелых респираторных заболеваний
Симптомы
Транспозиция магистральных сосудов
Отличие порока сердца от аномалии развития сердца в том, что порок влияет на работу сердечно-сосудистой системы. Говоря простым языком, наличие порока затрудняет работу сердечно-сосудистой системы, приводя к сердечной недостаточности у пациента. Некоторые ВПС, такие как транспозиция магистральных сосудов, стеноз аортального клапана, коарктация аорты, синдром гипоплазии левого желудочка являются критическими. Это означает, что детки, родившиеся с такой патологией, нуждаются в оказании немедленной интенсивной терапии. В противоположном случае все может закончиться летальным исходом.
Некоторые ВПС, как например, двустворчатый аортальный клапан выявляется не сразу, а спустя много лет и десятилетий. Приобретенные пороки часто приводят к развитию сердечной недостаточности, которая в отсутствие лечения прогрессирует со временем. ВПС имеет свои явные признаки тогда, когда сердечная недостаточность выражена. Заподозрить о наличии врожденного порока сердца у грудничков могут первыми заметить новоиспеченные мамы, когда их смущает поведение малыша.
Посинение области носогубного треугольника при кормлении, натуживании, крике
Оно кажется каким-то необычным:
- Ребенок отказывается от груди, плохо сосет или прерывает кормление плачем и криком. Во время кормления у деток с наличием врожденного порока может синеть область носогубного треугольника.
- Посинение области носогубного треугольника при кормлении, натуживании, крике и другой нагрузке.
- Беспричинное похолодание ручек и ножек пи оптимальном температурном режиме.
- Плохой набор в массе и росте малыша. Заметное отставание по сравнению со сверстниками.
- Кряхтение при дыхании, раздувание ноздрей при дыхании.
- Выбухание или ощутимое ладонью дрожание в области грудной клетки малыша.
- Частые простудные заболевания у малыша.
Школьный период
Некоторые ВПС проявляют себя в более старшем возрасте. Чаще всего это школьный период, период полового созревания ребенка. В эти периоды на организм ребенка приходится максимум физической нагрузки, перестройка гормонального фона также дает свою нагрузку на сердечно-сосудистую систему. Дети могут жаловаться на повышенную утомляемость, потливость, неприятные ощущения в области сердца, сердцебиение, головокружение, обмороки. Первыми симптомами приобретенных пороков являются те, которые мы называем признаками сердечной недостаточности. Пациент долгое время может ходить с пороком и не предъявлять никаких жалоб, чувствовать себя абсолютно здоровым и крепким.
В это время приобретенный порок находится в стадии компенсации. Это значит, что сердечно-сосудистая система справляется со своей нагрузкой и сердечной недостаточности нет, либо она пока еще скрытая. Все симптомы, которые проявляются потом, как правило, связаны с физической нагрузкой. Они имеют свойство к прогрессированию с течением времени. Пациенты с приобретенными пороками сердца могут предъявлять жалобы на одышку, сердцебиение, боли в области сердца, головокружение, головные боли, обморочные состояния, тяжесть в правом подреберье, отеки. Эти симптомы неспецифичны. Более того, пациент может предъявлять жалобы на основное заболевание.
Виды пороков сердца
В большинстве случаев, пороки сердца поражают клапанный аппарат. Появившиеся в результате этой патологии осложнения могут стать причиной ранней потери трудоспособности и даже смерти.
Основная роль клапанного аппарата — свободно пропускать кровь через себя при сокращении сердца и задерживать обратное движение крови через клапан при расслаблении, сохраняя ритмичный и непрерывный поток крови. Дефектные клапаны перестают полноценно выполнять эту работу и функции, из-за чего кровь с трудом поступает через суженный клапан в полость сердца и в полной мере не покидает камеры или поступает обратно через закрытый клапан.
Приобретенные пороки сердца:
- недостаточность клапана (неполное смыкание створок или повреждение створок) — вызывает обратный ток крови;
- стеноз клапана (сужение просвета между открытыми створками) — затрудняет кровообращение;
- пролабирование (выпячивание) клапана, в результате чего его створки выбухают в сердечную полость, и часто происходит обратный ток крови вследствие недозакрытия клапана.
В кардиологической практике часто встречаются комбинированные и сочетанные пороки, при которых поражены сразу несколько клапанов.
Чаще всего от аномальных изменений страдают митральный (митральный порок сердца) и аортальный (аортальный порок сердца) клапаны сердца.
Врожденные пороки сердца:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- открытый артериальный проток;
- транспозиция (нарушение положения) крупных магистральных сосудов;
- коарктация аорты;
- стеноз легочной артерии и др.
Врожденные пороки сердца могут встречаться как по отдельности, так и в комбинациях друг с другом. Так, сочетание гипертрофии правого желудочка, транспозиции аорты, дефекта межжелудочковой перегородки и стеноза выходного тракта правого желудочка носит название тетрады Фалло (или синего порока сердца).
1
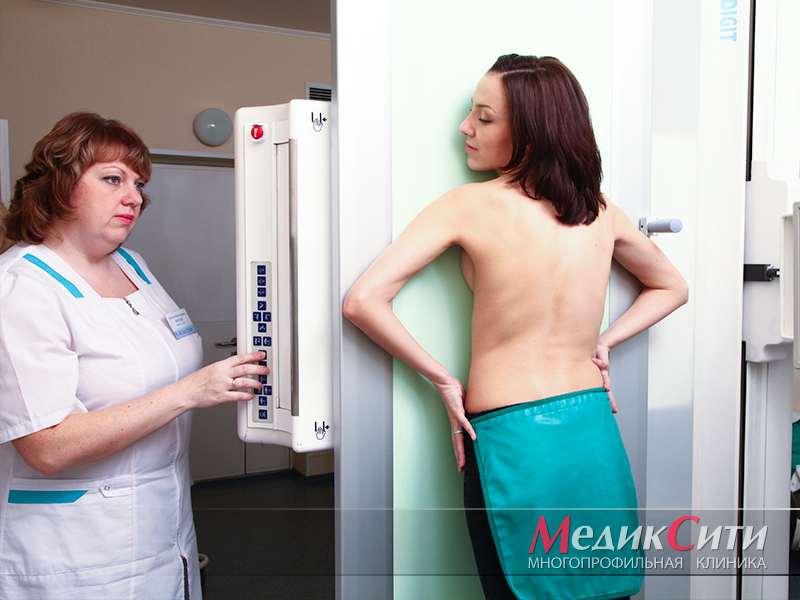
Рентгенография при пороках сердца

2
Диагностика пороков сердца с помощью рентгена

3
УЗИ при пороках сердца







